
Il Patto per un Nuovo Welfare sulla Non Autosufficienza ha presentato le proprie proposte per la riforma dell’assistenza agli anziani non autosufficienti prevista nel PNRR. Il Patto raggruppa gran parte delle organizzazioni della società civile coinvolte nella non autosufficienza, una cinquantina circa, che rappresentano gli anziani, i loro familiari, i pensionati, gli ordini professionali e i soggetti che offrono servizi. La riforma è stata inserita nel PNRR a seguito dell’“iniziativa di lobbismo buono” (cfr. Ministro Orlando) messa in atto dalle realtà del Patto.
Ci troviamo ora all’inizio del cammino della riforma, i cui primi atti sono la presentazione del Disegno di Legge Delega da parte del Governo e la successiva discussione in Parlamento. L’obiettivo è quello di definirne l’impianto – cioè il suo disegno d’insieme – nel modo più coerente possibile, mentre la declinazione operativa avverrà nelle fasi successive.
Di seguito vengono presentati i punti chiave delle proposte del Patto, mirate all’introduzione del Sistema Nazionale Assistenza Anziani (SNA), rimandando al testo per la loro illustrazione completa. Esse sono il frutto del lavoro ampiamente partecipato svoltosi tra le organizzazioni aderenti, che hanno trovato un accordo con più facilità di quanto la loro numerosità non facesse immaginare. Un simile esito conferma un’impressione diffusa da tempo tra gli esperti, non solo quelli del Patto: l’esistenza di un significativo grado di consenso tra gli addetti ai lavori in merito alla direzione da imboccare per il cambiamento. Le proposte, dunque, non sono particolarmente innovative rispetto al dibattito tecnico degli ultimi anni (in alcuni casi decenni) su come riformare il settore, dato che riflettono le posizioni condivise dai più. Sono fortemente innovative, invece, rispetto alla realtà del welfare italiano perché ne comporterebbero una revisione profonda e un deciso passo in avanti.
1. Il Sistema Nazionale Assistenza Anziani (SNA)
L’assistenza pubblica agli anziani non autosufficienti è oggi suddivisa in tre filiere istituzionali tra loro ben poco coordinate: le politiche sanitarie, quelle sociali e i trasferimenti monetari dell’Inps. Il Patto propone di collocarle complessivamente all’interno del nuovo Sistema Nazionale Assistenza Anziani (SNA). Lo SNA, dunque, è composto dall’insieme di tutti gli interventi a titolarità pubblica dedicati all’assistenza degli anziani non autosufficienti.
Lo SNA si basa sul governo condiviso e sulla realizzazione congiunta delle misure rivolte agli anziani non autosufficienti, con il mantenimento delle attuali titolarità istituzionali (siano esse statali, regionali o comunali). Ogni snodo dello SNA è disegnato in modo da promuovere la massima unitarietà possibile tra interventi che conservano centri di responsabilità separati. È così per l’accesso, la valutazione delle condizioni dell’anziano, la progettazione e l’erogazione delle risposte, l’organizzazione dei servizi, la programmazione e il monitoraggio degli interventi.
I principali benefici che derivano dalla realizzazione di un sistema simile sono quelli di:
- offrire risposte unitarie e appropriate. E’ il vantaggio più evidente. Oggi, da una parte, anziani e famiglie sono disorientati dallo spezzettamento delle misure pubbliche, con una babele di regole e procedure da seguire. Dall’altra, la frammentazione esistente limita in maniera strutturale la possibilità di fornire interventi consoni alle esigenze della popolazione interessata. Introdurre lo SNA, al contrario, apporterebbe notevoli miglioramenti in termini di organicità e appropriatezza delle risposte, così come di semplificazione dell’accesso e del percorso nella rete del welfare;
- promuovere l’approccio specifico della non autosufficienza. Si creano le condizioni per rimediare al diffuso ricorso dei servizi a modelli d’intervento solo parzialmente adatti alle condizioni degli anziani. Riconoscere la non autosufficienza come un’area autonoma del welfare significa, infatti, superare l’obiettivo di integrare misure di diversa provenienza, sanitaria e sociale, le loro logiche e le loro culture. Vuol dire, invece, costruire un nuovo contesto che promuova il perseguimento di un obiettivo differente, che oltrepassa il precedente: l’utilizzo dell’approccio peculiare della non autosufficienza, indipendentemente dalla provenienza e dall’appartenenza istituzionale delle prestazioni coinvolte;
- rendere la non autosufficienza riconoscibile dalle istituzioni e dalla politica. Come si possono chiedere migliori risposte per la non autosufficienza se non si riesce a rappresentare con chiarezza il settore ai governi e ai politici? Se si vuole che lo promuovano, occorre metterli in condizione di riconoscerlo: la frammentazione attuale, però, impedisce di farlo. Istituire lo SNA, invece, significa accreditare la non autosufficienza come uno specifico ambito del welfare, che, in quanto tale, ha un oggetto identificabile, chiari obiettivi e confini definiti (al pari di pensioni, sanità, povertà ecc.).
Dunque, dar vita allo SNA significa coniugare ambizione e realismo. L’ambizione risiede nell’edificare, finalmente, un sistema unitario e integrato per la non autosufficienza. La portata di un simile cambiamento – paragonato alla situazione attuale – non può certo essere sottovalutata. Il realismo consiste nello scartare le ipotesi di complessa ingegneria istituzionale tese a trasferire le attuali competenze di sociale, sanità e Inps a un unico – nuovo – settore delle politiche pubbliche appositamente costituito; quest’opzione non pare realisticamente praticabile e puntarvi significherebbe rinunciare ai miglioramenti effettivamente raggiungibili.
Impiegare un approccio sistemico comporta di affrontare ogni dimensione chiave del comparto: il percorso di anziani e familiari, la rete delle risposte fornite, l’assetto di programmazione e governance e il finanziamento. Di conseguenza la proposta è suddivisa in queste parti, riprese di seguito.

2. Il Percorso unico
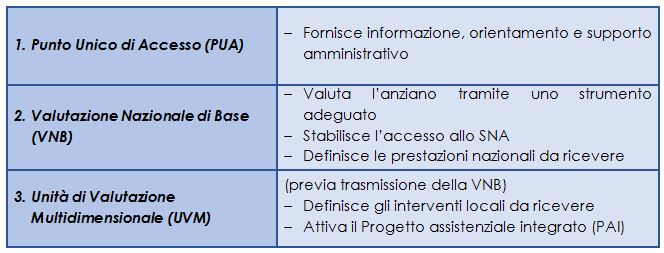
La tabella 2 sintetizza i tre passaggi in cui – nel nuovo scenario – si articola il percorso di anziani e familiari nella rete del welfare. Cominciamo dal primo. La riforma intende rimuovere ogni ostacolo che possa ritardare o impedire l’accesso allo SNA. Pertanto, il Punto Unico di Accesso (PUA) – collocato presso la Casa della Comunità – è il luogo fisico di prossimità e di facile individuazione deputato a fornire informazioni, orientamento e supporto amministrativo alla popolazione interessata. Anziani e famiglie possono rivolgersi direttamente all’équipe responsabile della Valutazione Nazionale di Base (VNB, cfr. oltre) o arrivarvi attraverso il PUA, che li accompagna e facilita così il loro contatto iniziale con lo SNA.
La presenza dei PUA non rappresenta una novità perché questi servizi sono già previsti da diversi atti legislativi e programmatori statali, così come dalle normative di ogni Regione. Tuttavia, la loro capacità di svolgere le funzioni menzionate risulta deficitaria in gran parte del Paese. La sfida, dunque, è quella di modificare questo dato di fatto, sfruttando l’occasione offerta dalla collocazione presso le nuove Case della Comunità.
L’innovazione dello SNA si concentra, invece, nella riforma della pletora di valutazioni delle condizioni dell’anziano oggi esistenti, fattore cruciale per diverse ragioni. Primo, le valutazioni determinano la possibilità di ricevere i diversi interventi e costituiscono la base per progettarli. Secondo, l’eccessivo numero di momenti valutativi (5-6, tra statali e locali) e la loro mancanza di collegamento rendono il percorso di anziani e famiglie assai complicato e faticoso, producono duplicazioni e ostacolano la progettazione di risposte integrate. Terzo, l’attuale utilizzo di strumenti inadatti, in particolare nelle valutazioni legate alle prestazioni statali, impedisce di esaminare in maniera multidimensionale e oggettiva le condizioni degli anziani. Vediamo ora cosa cambia.
Lo SNA si fonda sull’unitarietà dell’accesso: dunque, la possibilità di accedere all’insieme degli interventi viene stabilita tramite una sola valutazione, la Valutazione Nazionale di Base (VNB), di responsabilità dello Stato. La VNB ingloba le diverse valutazioni oggi esistenti per ricevere le prestazioni nazionali (accompagnamento, legge 104/92, invalidità civile). A differenza di queste, però, esamina le condizioni degli anziani secondo un approccio multidimensionale, con un apposito strumento standardizzato di nuova generazione. La VNB stabilisce, innanzitutto, se gli anziani possono o meno accedere allo SNA. Definisce poi quali spettano alle persone ammesse tra gli interventi di titolarità statale (principalmente: prestazione universale di base/indennità di accompagnamento, agevolazioni fiscali, congedi e permessi di lavoro per i caregiver).
Lo SNA comporta per anziani e famiglie un percorso unico e semplice nell’intera rete del welfare. Svolta la VNB, pertanto, gli anziani ammessi allo SNA vengono indirizzati alla successiva valutazione dell’Unità di Valutazione Multidimensionale (UVM) territoriale, di titolarità di Asl e Comuni; ne fa parte personale di entrambi. L’UVM definisce gli interventi a responsabilità regionale e comunale dei quali gli anziani possono usufruire. L’UVM, inoltre, attiva la procedura per l’elaborazione del Progetto assistenziale integrato (PAI), indicandone i criteri fondamentali.
La presenza di UVM condivise tra sociale e sanitario quale fulcro del sistema locale è contemplata in gran parte delle normative regionali: tuttavia, se in alcuni territori le Unità sono ben funzionanti, in altri sono da rafforzare. In entrambi i casi, la novità è che le UVM potranno beneficiare della dettagliata valutazione effettuata con la VNB, integrandola come ritenuto necessario per i propri specifici compiti.
Quali sono allora i miglioramenti rispetto all’assetto vigente? Alcuni riguardano le modalità per ricevere i diversi interventi:
- tutela e trasparenza dei diritti: un’unica valutazione – effettuata con uno strumento oggettivo e multidimensionale – determina l’accesso all’intero sistema;
- semplificazione del percorso: si passa dalle 5-6 valutazioni attuali a 2 soltanto;
- continuità del percorso: le 2 valutazioni previste sono collegate tra loro.
Altri si riferiscono alla definizione delle risposte, a livello sia del singolo utente che delle politiche:
- rafforzamento della progettazione: disporre della VNB consente alle UVM di potersi focalizzare sulla progettazione degli interventi, la loro attività fondamentale;
- rafforzamento della programmazione: dalla VNB scaturiscono profili degli utenti comparabili tra le Regioni, passaggio decisivo per la governance dello SNA (cfr. oltre).
Negli scorsi anni, il dibattito sugli strumenti di valutazione si è concentrato sull’eventualità che le Regioni abbandonassero quelli già in uso nei loro territori per abbracciarne uno nazionale unico. Tale ipotesi ha sempre suscitato diffuse opposizioni, dato che gli strumenti regionali sono utilizzati da tempo e risultano ben inseriti nel funzionamento delle rispettive reti di welfare. Lo SNA ribalta la prospettiva: il cambiamento, infatti, si basa sulla revisione degli strumenti nazionali e sulla previsione di mettere il bagaglio conoscitivo che ne consegue a disposizione delle UVM territoriali. Alle Regioni, invece, si chiede di realizzare ciò che la gran parte delle loro normative già prevede: predisporre UVM ben funzionanti, realmente integrate tra sociale e sanità.
Secondo alcuni, non sarebbe sufficiente neppure passare da 5-6 a 2 momenti valutativi perché bisognerebbe prevederne uno solo. Ciò, tuttavia, comporterebbe di abolire le attuali UVM territoriali per dar vita a unità di valutazione completamente nuove, responsabili dell’allocazione di tutti gli interventi dello SNA. Se si assume una prospettiva di cambiamento realistica e rispettosa dei sistemi di welfare locali, percorrere una strada del genere appare chiaramente sconsigliabile: lo stesso vale se si mettono a fuoco i notevoli benefici dell’innovativo assetto proposto.
3a. La rete integrata delle risposte: l’architettura
Veniamo adesso agli interventi offerti dal Sistema Nazionale Assistenza Anziani. La loro definizione non può che poggiare su due capisaldi: la tutela pubblica della non autosufficienza, imperniata sulla garanzia di un insieme di diritti, e l’unitarietà delle risposte. Lo SNA, dunque, si fonda sul finanziamento pubblico dei livelli essenziali rivolti a questa fascia di popolazione, un aspetto ripreso più avanti. Lo SNA, inoltre, supera la separazione tra sociale e sanità: comprende quindi i livelli essenziali di assistenza sanitaria (LEA) e i livelli essenziali delle prestazioni sociali (LEP), che vengono definiti ed erogati contestualmente.
La riforma deve indicare l’insieme degli interventi a titolarità pubblica destinati agli anziani non autosufficienti in Italia. Le loro condizioni sono assai sfaccettate per gravità e tipologia e si modificano nel tempo: per affrontarle, di conseguenza, non bisogna puntare su singole misure bensì costruire una filiera di risposte, cioè un ventaglio di sostegni differenziati e complementari tra loro, che si snodano attraverso i diversi setting assistenziali (domiciliare, semiresidenziale e residenziale). Anche se tutte le unità di offerta devono essere sviluppate adeguatamente, la priorità viene attribuita alle prestazioni fornite a casa degli anziani, soluzione da preferire ogniqualvolta sia possibile. Sotto sono elencati gli interventi compresi nella filiera dello SNA.

Questo elenco va letto tenendo a mente che l’architettura dello SNA è rispettosa dell’autonomia degli Enti Locali e dell’eterogeneità dei modelli territoriali di welfare. Lo Stato, di conseguenza, per ognuno degli interventi previsti indica solo pochi elementi qualificanti, che rappresentano – per l’appunto – i livelli essenziali. Infatti, qui non si tratta di “rifare” l’intero welfare per la non autosufficienza, bensì di rafforzarne gli elementi più deboli e integrarne le diverse parti. In sintesi: con i livelli essenziali lo Stato stabilisce i punti chiave del sistema e ogni territorio compie i passi, più o meno ampi, necessari per adeguarsi, senza chiedere inutili cambiamenti alle realtà che, in tutto o in parte, già li rispettano.
3b. La rete integrata delle risposte: gli interventi
In questa fase iniziale del percorso di riforma non è richiesto di definire il “quanto” degli interventi (ampiezza dell’utenza e del personale dedicato, risorse stanziate e così via), aspetto che sarà oggetto di provvedimenti successivi, mentre si deve delinearne il “cosa”, cioè il contenuto e le caratteristiche. È evidente, comunque, l’esigenza di incrementare i fondi pubblici per il settore (cfr. oltre). D’altra parte, sarebbe un errore fatale non accompagnare l’auspicabile aumento della spesa dedicata con la necessaria innovazione delle risposte fornite: significherebbe riprodurre gli errori del passato su scala maggiore. Più finanziamenti, dunque, non sono un valore in sé bensì dipende da come vengono utilizzati.
Viene ora illustrata la filiera del Sistema Nazionale Assistenza Anziani. La sua presentazione affronta tre temi, tra loro complementari: gli interventi oggi prevalenti, gli interventi innovativi e i differenti soggetti che beneficiano dello SNA. Limiti di spazio impediscono di toccare qui tutte le misure comprese nello SNA; pertanto, per quelle non considerate si rimanda alla proposta.
Le indicazioni presentate seguono i medesimi criteri. Da una parte, come anticipato, quelli elencati rappresentano i pochi elementi qualificanti che lo Stato dovrebbe stabilire, e garantire, attraverso i livelli essenziali, nel rispetto dell’autonomia degli Enti Locali. Dall’altra, tali indicazioni costituiscono le condizioni da soddisfare affinché sia possibile – per i soggetti impegnati nell’assistenza degli anziani nei territori – utilizzare l’approccio necessario alla non autosufficienza. È quello del care multidimensionale, che prevede risposte progettate a partire da uno sguardo complessivo sulla situazione dell’anziano, sui suoi molteplici fattori di fragilità, sul suo contesto di vita e di relazioni. Non a caso si tratta di punti ampiamente condivisi tra gli addetti ai lavori.
Gli interventi prevalenti
Pur con rilevanti eccezioni, in Italia non esiste un servizio domiciliare progettato per gli anziani non autosufficienti. Il più diffuso, l’Assistenza domiciliare integrata (Adi) delle Asl (ricevuta dal 6,2% dei 65+ ma per periodi assai brevi), offre perlopiù interventi infermieristico/medici, intesi come singole prestazioni rivolte a specifiche e circoscritte esigenze sanitarie. L’Adi segue la logica clinico-ospedaliera (cure), cioè quella di erogare prestazioni per rispondere a singole patologie. L’altro servizio, il Sad (servizio di assistenza domiciliare) dei Comuni, è residuale (1,3% dei 65+) ed è guidato dalla logica del disagio socio-economico. Nella maggior parte dei casi, la sola non autosufficienza non basta per poter ricevere il Sad: è utilizzato, invece, per rispondere a situazioni in cui a questa condizione si accompagnano anche la mancanza o la debolezza delle reti familiari e/o risorse economiche limitate. Nessuno dei due, dunque, utilizza l’approccio proprio della non autosufficienza, appunto quello del care multidimensionale.

Una riforma degna di questo nome non può rinunciare a utilizzare meglio le tante risorse destinate all’indennità di accompagnamento, che assorbe circa la metà della spesa pubblica del settore ed è ricevuta dall’11,5% dei 65+. Ovviamente si parte dalla conferma dell’approccio universalista, alla luce del quale la misura viene assicurata esclusivamente sulla base dei bisogni assistenziali degli anziani, indipendentemente dalle loro condizioni economiche: non potrebbe essere altrimenti, del resto, in una riforma fondata sulla garanzia dei diritti delle persone interessate. Altri tratti dell’indennità, tuttavia, la rendono inadeguata a rispondere alle esigenze degli anziani, in particolare di quelli in situazioni più gravi. Innanzitutto, gli imprecisi strumenti di valutazione del bisogno di assistenza impiegati per assegnarla non permettono di comprendere appieno le condizioni dei richiedenti. Inoltre, la previsione di un importo uguale per tutti (529 Euro mensili) impedisce di aiutare maggiormente chi sta peggio. Infine, si tratta di un trasferimento monetario a cui non è legato alcun tipo di supporto professionale da parte di operatori qualificati.

Seppure – come anticipato – la priorità sia quella di sostenere la permanenza dell’anziano a domicilio, i dati sulle condizioni soprattutto dei grandi anziani (80+) indicano che, in determinate circostanze, questa non è un’opzione possibile e neppure consigliabile. Dunque, lo SNA punta anche a qualificare le strutture residenziali (i cui posti letto coprono 1,9% dei 65+), affinché possano essere luoghi accoglienti nei quali gli ospiti godono della miglior qualità di vita possibile e non “contenitori” dove collocarli nell’ultimo periodo di vita. Nonostante la notevole eterogeneità tra le residenze presenti nel territorio italiano precluda qualunque generalizzazione, emergono con chiarezza le più diffuse criticità di fondo a cui dovrà guardare la riforma nazionale. Le sfide consistono nell’ammodernare le strutture, nel garantire il personale necessario e nel prevedere rette eque. Sono questi, dunque, quei pochi ma decisivi aspetti della residenzialità su cui lo Stato deve intervenire.

Gli interventi innovativi
Sinora sono state considerate le più diffuse risposte già a regime nella rete del welfare. Tuttavia, una riforma serve non solo a migliorare gli interventi consolidati, ma anche a riconoscere le buone pratiche innovative esistenti a livello locale e a inserirle – a pieno titolo – nel sistema delle politiche. Questo è il caso delle molteplici misure abitative di supporto alle esigenze degli anziani sparse nei territori. La riforma le riunisce in un’unica macro-categoria, le Soluzioni abitative di servizio, che diventano parte integrante dello SNA. Le Soluzioni abitative di servizio sono rappresentate da civili abitazioni – individuali, in coabitazione, condominiali o collettive – che rispondono alla necessità di garantire sicurezza e qualità della vita agli anziani. Possono essere integrate da servizi accessori di sostegno alla socialità e alla vita quotidiana, da ausili tecnologici e da tecnologie assistive.
I differenti soggetti che beneficiano dello SNA
Le persone toccate dagli interventi per la non autosufficienza sono tante e diverse. Lo SNA, di conseguenza, è costruito a partire dal riconoscimento delle loro differenti e specifiche condizioni, iniziando da quelle dei caregiver familiari. La VNB e la UVM prendono in considerazione la loro situazione e i loro bisogni: le informazioni così raccolte contribuiscono alla definizione del PAI. Sono anche previste forme di sostegno (supporto psicologico, servizi di sollievo, educazione alla cura e così via), al fianco di opportune tutele previdenziali e di misure per la conciliazione tra i tempi di cura, di vita e di lavoro. L’attenzione ai caregiver, però, oltre a tradursi in interventi mirati deve permeare l’intero disegno delle politiche. Questo è il caso dello SNA: basti pensare alle caratteristiche della nuova domiciliarità (durata adeguata e opportuno mix di prestazioni) o della riforma dell’indennità di accompagnamento (importo superiore per maggiori bisogni e incentivazione dell’opzione servizi), e così via.
Inoltre, lo SNA volge lo sguardo anche ai caregiver “professionali” che spesso affiancano o sostituiscono quelli familiari, le assistenti familiari (“badanti”), affinchè non restino più isolate e ai margini del welfare pubblico. La versione maggiorata della prestazione universale è una potente leva per incentivare il ricorso alle assistenti familiari regolari; per le famiglie che non la ricevessero, è prevista un’agevolazione fiscale con il medesimo fine. Viene definito un profilo professionale nazionale, che specifica le competenze richieste a queste figure e il relativo iter formativo, omogeneo su tutto il territorio italiano. Vengono individuati anche strumenti e modalità per facilitare l’incontro tra la domanda e l’offerta del lavoro privato di cura.
Lo SNA, infine, riconosce la specifica situazione degli adulti con disabilità che entrano nell’età anziana. Le diverse risposte disponibili, pertanto, vengono opportunamente modificate al fine di tener conto delle loro condizioni, di garantire la continuità dei percorsi assistenziali in atto e di assi-curare la tutela dei diritti acquisiti in precedenza.
4. La programmazione e la governance
Lo SNA, dunque, supera la frammentazione attuale per fornire risposte unitarie ai singoli anziani. La possibilità di realizzarla a livello del caso, però, dipende dal fatto che l’integrazione si verifichi contemporaneamente anche a livello delle politiche (integrazione istituzionale) e a quello dell’organizzazione dei servizi (gestionale). Questi sono i tre ambiti abituali dell’integrazione, che tutte le ricerche mostrano essere imprescindibili l’uno dall’altro. Lo SNA li compone in un disegno d’insieme, dando vita all’assetto organico delineato all’inizio del testo.
Partiamo dall’integrazione istituzionale. Oggi gli interventi afferenti alle diverse filiere della non autosufficienza – politiche sociali, politiche sanitarie e prestazioni Inps – vengono programmati perlopiù separatamente. Lo SNA, invece, vuole governarli congiuntamente, riunendo in capo a organismi unitari di governance le competenze delle diverse amministrazioni coinvolte. Vengono istituite, pertanto, tre Reti per l’assistenza integrata alle persone anziane non autosufficienti: Nazionale, Regionali e Territoriali (Ambito/Distretto). Le Reti comprendono rappresentanti delle diverse filiere istituzionali dello SNA (sanità, sociale, Inps).
Tutte le Reti elaborano un proprio Piano Integrato per la Non Autosufficienza: Nazionale, Regionale o Territoriale. Per quanto concerne le competenze dell’ambito istituzionale coinvolto, ogni Piano definisce in modo contestuale e coordinato l’insieme degli interventi per la non autosufficienza; ciascuno ha durata triennale e prevede aggiornamenti annuali. Il coordinamento riguarda anche i diversi livelli di governo, che raccordano tra loro i rispettivi Piani. Ciascuna Rete promuove la partecipazione attiva della comunità (associazioni, organizzazioni, sindacati) all’elaborazione dei Piani. Il Piano nazionale costituisce una novità mentre in una minoranza di Regioni e di contesti locali – i più avanzati – si realizzano piani simili a quelli regionali e territoriali qui delineati. Ora bisogna far sì che il nuovo impianto programmatorio, nelle sue diverse parti e nelle loro connessioni, diventi patrimonio di tutto il Paese.
La nuova programmazione proposta reca una forte discontinuità rispetto a quella in uso sinora e richiede di lasciarsi alle spalle le notevoli differenze vigenti nelle procedure e nelle culture dei settori coinvolti. Dunque, è naturale aspettarsi che per renderla pienamente efficace ci vogliano tempo e impegno, e che si debbano superare parecchi ostacoli. La stessa considerazione, d’altra parte, vale per molte delle innovazioni qui suggerite. Qualunque cambiamento sostanziale è impegnativo da tradurre in pratica: da questo non si sfugge.
Passiamo ora all’integrazione gestionale. Per perseguirla viene prevista la piena e strutturale integrazione tra Distretto Sanitario e Ambito Sociale. A tal fine è necessaria, innanzitutto, la perfetta coincidenza delle rispettive perimetrazioni geografiche, oggi assente in diverse Regioni. Bisogna, inoltre, mettere sia gli Ambiti sia i Distretti in condizione di operare efficacemente laddove ciò non avviene, predisponendo la dotazione di personale, gli strumenti operativi e la configurazione giuridica necessari. Oltre che sulla programmazione integrata già menzionata, la strutturale integrazione tra Distretto e Ambito si fonda su governo congiunto, coordinamento operativo e budget unitario in materia di non autosufficienza. Realtà di questo genere sono oggi presenti in poche aree del Paese: concretizzarle ovunque rappresenta un obiettivo antico, che la logica dello SNA rende ineludibile.

La definizione del nuovo assetto di programmazione e governance, però, non si esaurisce qui. Affinché operi efficacemente, infatti, dev’essere possibile verificare la coerenza tra i bisogni della popolazione coinvolta e le risposte fornite. La mancanza di informazioni comparabili sul profilo degli anziani assistiti nelle diverse Regioni ha sinora precluso quest’operazione, ma adesso si disporrà dei dati provenienti dalla Valutazione Nazionale di Base (VNB).
Si prevede che lo Stato proceda, in accordo con le Autonomie Locali, all’individuazione di una tassonomia condivisa degli interventi appropriati per i diversi profili di anziani assistiti. La Griglia Fabbisogni Risposte è lo strumento che associa a ogni profilo l’insieme delle risposte appropriate. Nei vari territori si metteranno a confronto, per i diversi profili di anziani valutati attraverso la VNB, gli interventi previsti con il complesso di quelli effettivamente erogati. Si potranno quindi identificare le aree di miglioramento nella qualificazione delle risposte delle Regioni e degli Ambiti/Distretti – per i diversi target di utenza – e stabilire azioni mirate allo scopo.
In sintesi, la programmazione dello SNA poggia sull’intersezione di due assi: un impianto integrato a ogni livello (istituzionale, gestionale, sul caso) e uno strumento conoscitivo che verifica la corrispondenza tra bisogni e risposte (la Griglia). L’uno non può esistere senza l’altro. Da una parte, in assenza della Griglia non sarebbe fattibile impiantare un sistema di programmazione che parta dai bisogni degli anziani e non dall’offerta delle risposte disponibili. Dall’altra, si potranno modificare gli interventi per renderli più coerenti con la Griglia solo se questi saranno governati unitariamente, come implica l’impianto integrato.
5. Le modalità di finanziamento
Per completare il mosaico dello SNA manca un ultimo tassello, quello del finanziamento. In sede d’impostazione iniziale della riforma, non è necessario indicare cifre puntuali ma la logica da seguire dev’essere chiara. Uno dei cambiamenti è già stato illustrato: viene ricomposta l’attuale frammentazione delle fonti di finanziamento. Pertanto, la definizione, la programmazione e la gestione delle diverse risorse economiche destinate agli interventi inclusi nello SNA avvengono in modo contestuale e unitario, nell’ambito del nuovo assetto di programmazione e governance.
L’altra novità riguarda l’incremento delle risorse e – ancor prima – la motivazione che lo sostiene. Nella nostra proposta, come anticipato, la tutela della non autosufficienza viene riconosciuta come una responsabilità pubblica imperniata sulla garanzia di un insieme di diritti. Lo SNA, dunque, si basa sul finanziamento pubblico dei livelli essenziali – sociali (LEP) e sanitari (LEA) – rivolti agli anziani non autosufficienti, definiti ed erogati in forma congiunta. Attenzione, però. La definizione dei livelli essenziali non può limitarsi a essere puramente nominale ma dev’essere sostanziale, cioè conforme alle esigenze di anziani e famiglie. Ciò significa rispondere ai criteri di adeguatezza, appropriatezza e continuità delle risposte a cui si ispirano le finalità dello SNA. L’approccio delineato è in linea con i risultati del vivace dibattito internazionale – stimolato negli ultimi tre decenni dall’invecchiamento della popolazione – su come finanziare l’assistenza agli anziani non autosufficienti. Tutti gli esperti, infatti, hanno condiviso la necessità di un primario e significativo impegno pubblico.
L’indicazione di principio sulla tutela pubblica dovrà poi essere tradotta nella pratica. I vari studi condotti indicano che l’odierno insieme delle risorse pubbliche (sanitarie, sociali, Inps) destinate alla non autosufficienza in Italia non assicura l’adeguatezza delle risposte assistenziali rispetto al fabbisogno delle persone interessate. In altre parole, con i fondi attuali è impensabile realizzare un sistema consono di livelli essenziali (LEA e LEP); oltretutto, l’aumento della popolazione anziana, già in atto da tempo, proseguirà anche per il futuro. Si prevede, dunque, un incremento della spesa pubblica dedicata, che dovrà indirizzarsi soprattutto verso i servizi alla persona (domiciliari, semiresidenziali, residenziali), oggi particolarmente sotto-finanziati.
Lo SNA, inoltre, è supportato da un secondo pilastro integrativo, necessario per finanziare le prestazioni non coperte dai livelli essenziali. Lo strumento individuato sono i Fondi Integrativi per la Non Autosufficienza, di natura collettiva e ancorati alla contrattazione, così da trarre il massimo vantaggio da una solidarietà diffusa e condivisa tra categorie e generazioni diverse. Nel Secondo pilastro rientrano anche forme di copertura per i lavoratori (autonomi e altri) non compresi nella suddetta contrattazione, nonché contributi specifici per i soggetti momentaneamente al di fuori dal mercato del lavoro. I Fondi adottano logiche mutualistiche senza fini di lucro e si basano sul principio della non discriminazione nei confronti di particolari gruppi, soggetti o condizioni di salute. I Fondi, infine, permettono agli iscritti di accantonare risparmi: al manifestarsi della non autosufficienza potranno essere riscossi sotto forma di trasferimenti monetari o di servizi alla persona, erogati da operatori specializzati.
Anche nel miglior scenario possibile, infatti, il pubblico non potrà mai coprire integralmente le spese per la non autosufficienza. Si vuole, dunque, dotare le famiglie di risorse proprie che contribuiscano ad affrontare l’insorgere di questa condizione attraverso il dispositivo più equo ed efficiente possibile, il secondo pilastro qui proposto. Ben più costose risultano, invece, le assicurazioni individuali (il terzo pilastro). Il secondo pilastro non è alternativo al primo pilastro, di natura pubblica, che rappresenta il principale obiettivo della riforma. Pertanto, non si prevedono risorse pubbliche aggiuntive da destinare ad agevolazioni fiscali dedicate, ritenendo ora necessario concentrare tutti i fondi pubblici nella realizzazione di adeguati livelli essenziali. Il secondo pilastro prevede, altresì, la riorganizzazione degli incentivi fiscali esistenti, al fine di valorizzare l’esito della contrattazione tra le parti ed evitare di gravare sul costo del lavoro.
Terminare qui sarebbe un errore. Infatti, una riforma che voglia effettivamente essere di sistema non può trascurare un’ulteriore fonte di finanziamento dell’assistenza: il contributo al costo dei servizi degli utenti e dei loro familiari. Si tratta – come noto – di un argomento assai rilevante in una prospettiva di equità. L’attenzione si concentra sulle strutture residenziali, per l’ammontare delle rette richieste agli ospiti e perché – in varie realtà italiane – queste non sono opportunamente calibrate rispetto alle loro disponibilità economiche. Si prevede, dunque, una revisione complessiva della materia della partecipazione alla spesa degli utenti e delle famiglie, con particolare riferimento alla residenzialità. S’intende così definire rette eque e sostenibili per gli anziani e – allo stesso tempo – stabilire la corretta entità del contributo richiesto ai familiari, al fine da evitarne l’impoverimento.

6. Conclusioni. La critica dell’ambizione
Scrivere questo testo oltre un mese dopo la presentazione della proposta consente di dar conto delle prime reazioni ricevute. Benché siano state in netta prevalenza positive, è più fruttuoso analizzare le critiche. Alcuni hanno espresso il loro disaccordo su singoli aspetti tecnici, fornendo spunti utili per rafforzare il documento. Il suo disegno ha avuto poche reazioni negative perché – come anticipato – rispecchia i principali risultati del dibattito in atto da tempo. La critica principale è stata di altra natura: la proposta sarebbe troppo ambiziosa e, dunque, non realizzabile nel nostro Paese. Tale obiezione viene ulteriormente motivata affermando che metterla in pratica richiederebbe troppo tempo e/o che si potrebbe concretizzarla solo nelle Regioni più avanzate.
Lo SNA è ambizioso per una semplice ragione: vuole costruire politiche di assistenza agli anziani adeguate all’Italia del futuro. Qui è bene essere chiari. Si ritiene che l’invecchiamento della popolazione e le diffuse criticità degli interventi pubblici siano affrontabili con qualcosa di meno di una riforma ambiziosa? Al Patto pare di no. Detto questo, è indubbio che l’attuazione dello SNA sarebbe complessa e disseminata di ostacoli; alcuni aspetti andrebbero a regime con maggiore velocità mentre altri richiederebbero più tempo; inoltre, il percorso risulterebbe più difficile nelle Regioni con sistemi di welfare più deboli. Quelli elencati sono tutti tratti fisiologici di una riforma veramente strutturale. Riconoscere che impiantare lo SNA risulterebbe particolarmente impegnativo non è, però, un motivo per rinunciarvi; al contrario, questa sfida dovrebbe stimolare tutti i soggetti interessati a sostenerla congiuntamente al meglio una volta che, auspicabilmente, il Sistema Nazionale Assistenza Anziani venisse introdotto.












