
La denuncia da parte dell’Organizzazione Mondiale della Sanità della grave condizione socio-assistenziale delle persone con demenza, sia nei Paesi ricchi che in quelli meno sviluppati, ha posto da più di un decennio l’obiettivo delle demenze quale priorità di salute pubblica. Le azioni intraprese con i Piani Nazionali demenze, finalizzate soprattutto a una diagnosi precoce e a una gestione appropriata dei trattamenti, hanno dato scarsi risultati, lasciando alle famiglie l’onere di assistenza e cure.
L’esperienza del Giappone – caratterizzata da uno sguardo alla demenza come tema di interesse sociale e non privatistico – ha reso possibile una diffusa sensibilizzazione sociale, un’assistenza comunitaria formale e una considerazione della famiglia come partner e non supplente silenzioso del sistema sociale.
Le demenze: una priorità di salute pubblica
Il Piano d’azione dell’Organizzazione Mondiale della Sanità sulla risposta di sanità pubblica alla demenza 2017-2025 raccomanda che le persone con demenza siano trattate nella comunità, piuttosto che in strutture residenziali per anziani, al fine di ricevere un’assistenza che corrisponda alle loro preferenze e di tutelare i loro diritti e la loro dignità lungo tutto il percorso di cura. Per fornire l’assistenza di qualità che i malati meritano, sono necessarie politiche, operatori e sistemi di supporto sia per i caregiver che per le persone con demenza. È infatti fondamentale supportare chi presta assistenza nello sviluppo di competenze per affrontare i comportamenti difficili spesso associati alla demenza, per migliorare la qualità della vita dei malati e dei caregiver, per prevenire stress e problemi di salute.
L’Italia delle demenze: spaccata in due
In base ai dati del report 2025 di Alzheimer Europe sulla prevalenza della demenza in Europa, fra i 27 Stati membri l’Italia è attualmente il Paese con la più alta percentuale di persone con demenza. La media europea è pari al 2,02% della popolazione totale, con 20 Paesi al di sotto di tale valore; per l’Italia la stima è pari al 2,43% della popolazione totale, corrispondente a circa 1.436.000 persone con demenza. Le previsioni al 2050 prefigurano uno scenario in cui la media europea delle persone con demenza salirà al 3,41% della popolazione totale, con 21 Paesi al di sotto di tale valore; per l’Italia la previsione è pari al 4,28% della popolazione totale, corrispondente a circa 2.218.000 persone con demenza.
Il Piano Nazionale Demenze varato nel 2014 si era proposto traguardi ambiziosi. A tutt’oggi, i principali obiettivi indicati in quel piano – interventi e misure di politica sanitaria e sociosanitaria, creazione di una rete integrata per le demenze e realizzazione della gestione integrata, implementazione di strategie e interventi per l’appropriatezza delle cure, aumento della consapevolezza e riduzione dello stigma per un miglioramento della qualità della vita – restano, in generale, disattesi.
In particolare, gli studi e le indagini realizzate nel tempo – specie quelli a cura dell’Istituto Superiore di Sanità – hanno evidenziato un quadro preoccupante. Ciò che emerge disegna un Paese a due velocità, con alcune regioni (specie al Nord) con un sistema di assistenza che si adegua e va incontro alle esigenze delle persone con demenza e un Centro-Sud caratterizzato da inerzia e assenza di iniziative qualificanti sulle questioni principali: dalla diagnosi precoce ai percorsi diagnostici e terapeutici, ai sistemi informativi sulle demenze, al ruolo dei medici di medicina generale nella prevenzione e gestione della malattia, fino al mancato coinvolgimento del volontariato e del terzo settore.
Sul tema della diagnosi non si è fatto alcun significativo passo in avanti rispetto al 2014, sia in termini di tempestività che di personalizzazione; così dicasi del ruolo di diagnosi e trattamento dei medici di medicina generale. Come attestano gli studi internazionali, in Italia come in altri Paesi europei solo fra il 20 e il 50% delle persone con demenza riceve realmente una diagnosi formale, spesso già nelle fasi moderate-severe della malattia. I tassi di diagnosi sono più elevati al Nord che al Sud, con rilevanti differenze nella presa in carico da parte dei Centri per i Disturbi Cognitivi e le Demenze.
Per la maggior parte delle persone con demenza le conseguenze generali della mancanza di diagnosi sono gravi, poiché malati e famiglie non sono messi nelle condizioni di chiedere e di ricevere un supporto socio-assistenziale e sanitario: la sofferenza di anni di malattia resta nel silenzio e nel chiuso delle mura domestiche. Secondo le stime più attendibili, la maggior parte delle persone con demenza vive a casa, assistita per lo più dai familiari (conviventi o meno); resta quindi invisibile e sconosciuta, per tutto o gran parte del decorso della malattia.
Diagnosi e cura: condizioni necessarie, ma non sufficienti
La letteratura scientifica ha enfatizzato il ruolo della diagnosi precoce della demenza come tappa significativa e condizione necessaria per il riconoscimento sociale delle persone con demenza, soprattutto per dare dignità e qualità della vita alle persone con demenza e alle loro famiglie. A questo fine ha messo in evidenza gli importanti vantaggi di una diagnosi tempestiva: sostegni economici, fruizione di servizi domiciliari e di prossimità, autodeterminazione nelle scelte di vita, pianificazione per un accesso a residenze assistenziali, decisioni di fine vita, accompagnamento di un care manager, e non ultimo sostegno al caregiver.
Ma se in Italia fosse possibile innalzare in modo significativo la percentuale di diagnosi precoce, la qualità di vita dei malati e delle famiglie delle persone con demenza cambierebbe realmente? A condizioni immutate dei trattamenti e delle risposte assistenziali, la risposta è no.
Si potrebbe obiettare che le cose andrebbero diversamente se oggi diventassero disponibili e si potessero adottare, come già accade in altri Paesi (fra cui Stati Uniti, Israele, Cina), le diagnosi precoci attraverso biomarkers ematici e i trattamenti con anticorpi monoclonali (aducanumab, lecanemab e donanemab) definiti come Disease-Modifying Therapies. In questo caso, purtroppo, la situazione non cambierebbe sostanzialmente, perché i nuovi farmaci anti-demenza rallentano la progressione della malattia ma non curano, come erroneamente e ottimisticamente si ritiene; la loro adozione su larga scala potrebbe imporre scelte di allocazione di risorse, sottraendo fondi a servizi di assistenza quotidiana, cure palliative, supporto ai caregiver, altre aree di assistenza per le demenze. Inoltre, il fatto che le demenze nella maggior parte dei casi si associano a gravi multimorbilità (Pedroza, et al., 2022) non liberebbe risorse, essendo il carico assistenziale residuo tale da richiedere comunque assistenza.
Per le ragioni anzidette, la diagnosi tempestiva va considerata una condizione necessaria, ma non sufficiente, per promuovere una disponibilità ad attivarsi per ottenere una diagnosi di demenza, né tanto meno per dare dignità e qualità della vita alle persone con demenza e alle loro famiglie.
Lo stigma della demenza
La condizione di invisibilità delle persone con demenza, diffusa e pervasiva in tutti i Paesi ma ancor più in quelli sottosviluppati, non è solo una questione di mancata diagnosi, quanto piuttosto la conseguenza di una certa concezione della demenza: ancora oggi l’opinione prevalente deriva da un fatalismo arcaico e da tradizioni secolari, riassunte nel mito “demenza senile”. Si stima che una percentuale del 60-80% della popolazione mondiale consideri la demenza come un fenomeno naturale di invecchiamento e si comporti nei suoi confronti di conseguenza.
In questo contesto culturale e sociale, la diagnosi medica di demenza è tardiva: non esistendo oggi una risposta risolutiva alla malattia, la diagnosi è temuta e fonte di angoscia. Di fronte alla diagnosi di demenza, persone e famiglie si sentono sole e inermi.
Se la diagnosi di demenza non si accompagna a una concezione dell’esistenza in cui il malato resta un soggetto sociale, se la società non accetta la demenza come parte del proprio futuro, non si potrà sfatare il mito di una demenza inevitabile conseguenza dell’invecchiamento, inarrestabile e incurabile. L’obiettivo consiste, perciò, nel restituire alla demenza la sua essenza di malattia, e alle persone con demenza la fiducia in una possibile prevenzione, cura e sostegno nel lungo decorso, a partire dall’esistenza di condizioni assistenziali e comunitarie che la rendano degna dei diritti di ogni essere umano.
Quei Paesi nel mondo che hanno adottato un approccio umanistico-comunitario, come il Giappone e i Paesi del Nord Europa, rappresentano una indiretta conferma che si può ribaltare il terrore e la negazione in solidarietà e fiducia. Se si fa di questa malattia una questione sociale e non solo una questione clinica, è possibile esorcizzare il fantasma della morte prima di morire e promuovere una condizione di vita dignitosa per le persone con demenza e per le loro famiglie.
In assenza di un cambiamento profondo nei modelli di welfare, nei servizi territoriali, nella cultura dell’invecchiamento e nella rappresentazione sociale della demenza, l’enfasi sulla diagnosi precoce e sulla ricerca farmacologica rischia di produrre un beneficio clinico effimero e marginale senza incidere sull’esclusione, sulla delega familiare e sulla rimozione sociale, che rendono le persone con demenza e le loro famiglie strutturalmente invisibili.
Il punto di vista dei caregiver delle persone con demenza
Nell’ambito delle attività realizzate negli anni 2021-2023 dall’Osservatorio Demenze dell’Istituto Superiore Sanità sono stati condotti 42 focus group in tutta Italia, cioè due per ogni regione o Provincia Autonoma, di cui uno con familiari/caregiver di persone con demenza e uno con professionisti (medici geriatri, infermieri, psicologi, assistenti sociali, terapisti occupazionali) quotidianamente coinvolti nell’assistenza e presa in carico di persone con demenza, in diversi contesti e fasi della malattia; complessivamente sono stati coinvolti 187 professionisti e 142 familiari/caregiver (Istituto Superiore di Sanità, 2024).
Il primo e più generale elemento emerso dai focus group è il fatto che la demenza viene percepita come una condizione dolorosa, destabilizzante e con un impatto enorme sulla famiglia dal punto di vista emotivo, organizzativo, sociale ed economico. Profondo è definito l’impatto sulla famiglia della comunicazione della diagnosi.
Riguardo alle risposte del sistema dei servizi, dai focus group con i familiari/caregiver è emerso che:
- il medico di medicina generale è vissuto come figura fondamentale ma con un approccio generalmente inadeguato, per carenze dal punto di vista sia formativo, sia comunicativo-relazionale;
- il Centro per i Disturbi Cognitivi e le Demenze, in quanto unico servizio specificamente dedicato, è considerato essenziale, ma nei fatti non sempre adeguato a fornire una risposta efficace (per giorni e orari di apertura, dotazione del personale, presenza di figure professionali cruciali, capacità di interagire e fare rete con gli altri servizi territoriali); lunghe le liste di attesa;
- l’assistenza domiciliare presenta una serie di criticità (complesso iter di richiesta, contenuto numero di ore di assistenza fornite, mancanza di continuità nella presa in carico e nell’erogazione delle prestazioni, parcellizzazione degli interventi); per questo servizio è emersa una diffusa insoddisfazione;
- i centri diurni sono spesso descritti come insufficienti (in presenza, dotazione di personale dedicato, giorni e orari di apertura); i tempi di attesa sono talmente lunghi da renderne talvolta impossibile la fruizione; viene apprezzato il loro possibile contributo a rendere piu sostenibile l’accudimento al domicilio della persona con demenza, ma al contempo viene evidenziato l’onere finanziario significativo a carico delle famiglie;
- per le residenze sanitarie assistenziali – cui si ricorre nelle fasi piu avanzate della malattia, quando la gestione al domicilio diviene troppo gravosa – i familiari/caregiver evidenziano che hanno costi superiori a pensione e indennità di accompagnamento; lunghi i tempi di attesa per l’accesso.
A livello nazionale è emerso come, anche nelle regioni con un maggiore sviluppo di singoli servizi per la demenza, la percezione dei familiari/caregiver sia quella della mancanza di una presa in carico efficiente dei malati e dell’assenza di una vera e propria rete di servizi. Nella fase post diagnosi, malati e familiari risentono della carenza di figure dedicate che possano svolgere la necessaria funzione di orientamento e di guida in un momento tanto drammatico e destabilizzante: molto spesso i familiari/caregiver hanno riportato di avere ricevuto la diagnosi di demenza del loro caro senza ulteriori indicazioni su come procedere. In modo altrettanto critico viene vissuta la mancanza, durante il percorso di malattia, di figure specialistiche di riferimento per il malato.
Riguardo agli aspetti socio-culturali, dai focus group con i familiari/caregiver è emerso come la popolazione generale non sia consapevole e informata in merito al problema delle demenze; analoga situazione riguarda gli operatori che non lavorano quotidianamente con persone con demenza (ad esempio il personale dei pronto soccorso). Viene considerato prioritario un investimento sulla formazione e sensibilizzazione di tutta la cittadinanza, per combattere lo stigma.
Un confronto fra Italia e Giappone
Come è noto, Giappone e Italia ricoprono le prime posizioni nella graduatoria dei Paesi più anziani del mondo; condividono quindi posizioni di rilievo rispetto a stime e previsioni sui malati di demenza, dato che questa è una malattia età-correlata. Proviamo quindi a fare una sintesi organica narrativa dei punti cardine dell’assistenza alle persone con demenza nel confronto tra il Giappone e l’Italia. Il focus è sulla socializzazione delle persone con demenza nella cultura giapponese (Tsuda, et al., 2022) rispetto alla privatizzazione familiare e all’occultamento sociale delle persone con demenza in Italia (Sangiorgio, 2025).
Specie al Sud, in Italia la demenza è spesso una malattia che non si nomina. Viene assorbita nel linguaggio dell’età – “è solo vecchiaia”, “è normale” – o confinata nello spazio domestico, dove la famiglia supplisce in silenzio all’assenza di servizi. Questa rimozione sociale produce un paradosso: la demenza è ovunque, ma resta invisibile. L’occultamento non è solo stigma: è mancanza di diagnosi, ritardo nell’accesso ai servizi, solitudine dei caregiver, delega totale alla famiglia. Il confronto con il Giappone mostra che un altro esito sociale è possibile, anche in una società che invecchia più rapidamente della nostra.
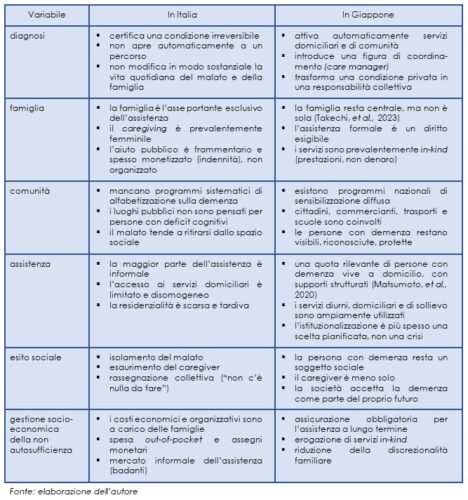
In sintesi:
- in Italia la diagnosi di demenza, quando arriva, è spesso un atto tardivo, chiuso, mentre in Giappone è concepita come soglia di accesso a un sistema (diagnosi: tendenza a chiudere vs tendenza ad aprire);
- la famiglia italiana sostituisce il sistema e rafforza l’occultamento, perché “tiene dentro” la malattia evitando lo sguardo sociale; in Giappone la famiglia collabora con il sistema (famiglia: supplenza silenziosa vs partner del sistema);
- la visibilità e il riconoscimento sociale della malattia influiscono sul ruolo della comunità (comunità: assenza vs presenza organizzata);
- in Italia l’assistenza è reattiva, in Giappone è programmata (assistenza: informale e residuale vs comunitaria e strutturata);
- la malattia è vissuta in Italia come fallimento, in Giappone come condizione da vivere, pur fra difficoltà reali (esito sociale: rassegnazione vs inclusione);
- in Italia la cura è privatizzata e monetizzata, in Giappone è oggetto di previsioni e di servizi (gestione socio-economica della non autosufficienza: responsabilità familiare vs rischio sociale).
Per concludere, il confronto Italia-Giappone non riguarda risorse o tecnologia, ma una scelta di fondo: nascondere la demenza in famiglia oppure renderla visibile nella comunità. Il Giappone ha scelto di socializzare la demenza. L’Italia, oggi, continua in larga parte a privatizzarla.
La domanda non è se possiamo copiare il modello giapponese, ma se vogliamo rompere l’occultamento che rende la demenza una malattia senza cittadinanza. Si tratta di un obiettivo perseguibile e raggiungibile, come dimostrano le Dementia Friendly Communities o comunità amiche della demenza e le associazioni a sostegno delle persone con demenza e delle loro famiglie.
Bibliografia
Istituto Superiore di Sanità – Osservatorio Demenze (2024), Progetto Fondo per l’Alzheimer e le demenze. Le attività dell’Osservatorio Demenze dell’Istituto Superiore di Sanità (anni 2021-2023). Report nazionale, Il Pensiero Scientifico Editore.
Matsumoto H., Igarashi A., Suzuki M., Yamamoto-Mitani N. (2020), Dementia education is the first step for cooperation. An observational study of the cooperation between convenience stores and community general support centers, in Geriatrics & Gerontology International, 20(10):956-960.
Pedroza P., Miller-Petrie M.K., Chen C., Chakrabarti S., Chapin A., Hay S., Tsakalos G., Wimo A., Dieleman J.L. (2022), Global and regional spending on dementia care from 2000-2019 and expected future health spending scenarios from 2020-2050. An economic modelling exercise, in eClinical Medicine, 45:101337.
Sangiorgio P. (2025), I costi delle demenze in Europa e in Italia, in Abitare e Anziani, n. 3.
Takechi H., Hara N., Eguchi K., Inomata S., Okura Y., Shibuya M., Yoshino H., Ogawa N., Suzuki M. (2023), Dynamics of interaction among professionals, informal supporters and family caregivers of people with dementia along the dementia care pathway. A nationwide survey in Japan, in International Journal of Environmental Research and Public Health, 20(6):1-13.
Tsuda S., Inagaki H., Okamura T., Sugiyama M., Ogawa M., Miyamae F., Edahiro A., Ura C., Sakuma N., Awata S. (2022), Promoting cultural change towards dementia friendly communities. A multi-level intervention in Japan, in BMC Geriatrics, 23;22(1):360.













