La polifarmacoterapia nell’anziano, definita dalla maggioranza degli autori come l’assunzione di più di cinque farmaci, è da anni oggetto di approfondita attenzione da parte della gerontologia clinica. Ciò che è stato essenzialmente acquisito riguarda l’evidenziazione di tre ordini di rischio: l’aumento, per un fenomeno meramente statistico, delle reazioni avverse e degli effetti collaterali indesiderati (se si assumono sei farmaci, si ha un ottanta per cento di probabilità di interazione tra due di essi); la crescita delle prescrizioni potenzialmente inappropriate; e la scarsa conoscenza delle possibili interferenze farmacocinetiche e farmacodinamiche tra tre o più molecole, ambito sul quale le evidenze disponibili sono ancora limitate.
Dalle precedenti considerazioni , e dalla constatazione della fragilità e vulnerabilità del soggetto anziano anche rispetto a qualsiasi terapia farmacologica, soprattutto se ultraottantenne, è scaturita un’indicazione ampiamente condivisa che potremmo definire forte: deprescrivere ogniqualvolta ciò sia possibile. Purtroppo le indagini — spesso condotte sulla base di criteri solidi e condivisi, come quelli di Beers, STOP/START e STOPPFrail — sulla quantità e sulla qualità delle prescrizioni negli anziani anche ospiti di strutture residenziali di lungo degenza, restituiscono nella maggior parte dei casi dati ancora molto lontani dall’optimum (Caltabellotta, 2013).
Questo fenomeno assume evidenze quasi clamorose se si guarda ai tassi di prescrizione e alle percentuali di non appropriatezza nel caso della classe degli antipsicotici, tipici e atipici, agli anziani ospiti di strutture di accoglienza long term per non autosufficienti quali RSA (Residenza Sanitarie Assistenziali) e CRA (Case Residenza per Anziani) due setting dalle modalità operative sostanzialmente sovrapponibili. Uno studio pionieristico del 2003 di Oborne et al. evidenziava che negli Stati Uniti il tasso di prescrizione di antipsicotici nelle nursing home variava dal 22% al 43% e nel Regno Unito dal 24% al 28%, ma che solo il 18% dei pazienti risultava responder. Già nel 2001 la BBC si esprimeva in questi termini: “Care Homes despense chemical cosh. Thousands may be getting the wrong drugs”. Tutto ciò avviene nonostante la disponibilità di dati certi sulla tossicità di questi farmaci nell’anziano soprattutto se demente come dimostrato in un recentissimo studio di Mok (2024). Si consideri inoltre che nessuno degli antipsicotici attualmente disponibili in Italia reca in scheda tecnica l’indicazione per i disturbi comportamentali nel demente con la sola eccezione del risperidone per un massimo di sei settimane.
È apparso quindi consequenziale, alla luce di tali premesse, attivare un’iniziativa che da un lato mirasse a ridurre la quantità di antipsicotici prescritti nelle nostre CRA e dall’altro rafforzasse l’attenzione di professionisti, ospiti e familiari sul problema. In concreto, si è deciso che tutti i soggetti in trattamento con questa classe di farmaci dovessero essere sottoposti a un tentativo di sospensione graduale e reversibile. Per operare, ci si è attenuti all’algoritmo pubblicato sul sito deprescribing.org e riportato nella Figura 1. È opportuno sottolineare che sono stati esclusi i soggetti in trattamento per indicazioni riconducibili a una pregressa patologia psichiatrica, in coerenza con le indicazioni dell’algoritmo utilizzato.
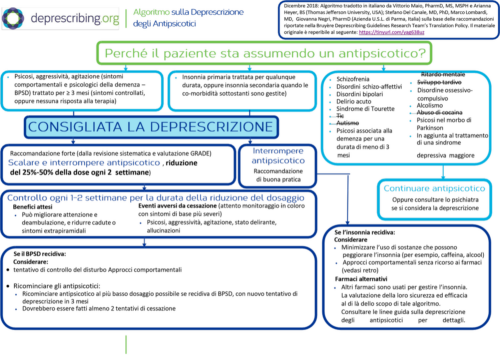
Come specificato nell’algoritmo, si procedeva alla riduzione fino alla sospensione della dose somministrata per la totalità dei soggetti in trattamento, con l’unica eccezione di cui si è detto. La sospensione era prevista e avveniva molto gradualmente, nell’arco di alcune settimane, attraverso step progressivi di riduzione della dose del 15–50% ogni 7–15 giorni, a giudizio del clinico. Nell’intervallo fra un intervento e quello successivo veniva effettuata una valutazione clinica multidimensionale e interprofessionale degli effetti prodotti dalla riduzione, al fine di valutare la necessità di ripristinare la dose precedente.
Come si può notare, in definitiva non si faceva altro che dare attuazione operativa a una raccomandazione, nota a molti ma praticata da pochi: quella di rivalutare, nell’anziano, soprattutto se molto anziano e fragile, ogni sei mesi, la necessità di proseguire le terapie croniche non salvavita.
I risultati
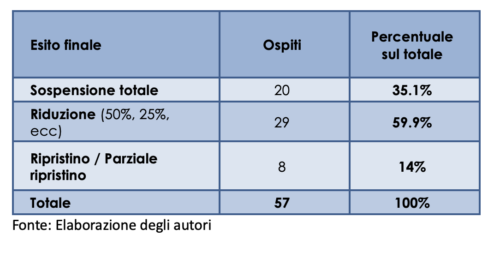
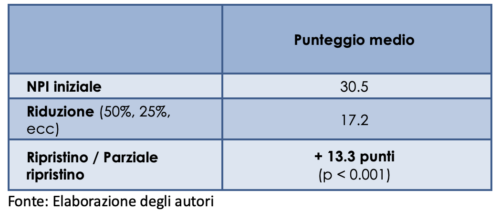
L’esperienza ha coinvolto quattro strutture gestite da ASP Bologna, in collaborazione con il Dipartimento di Scienze Neurologiche dell’Università, ed ha operato su complessivi 370 ospiti residenti potenzialmente eleggibili all’intervento. Concretamente, si è agito valutando l’impatto della sospensione/riduzione degli antipsicotici tipici e atipici sul possibile peggioramento dei disturbi comportamentali e neuropsichiatrici, mediante, da un lato, la valutazione clinica dello staff e, dall’altro, la somministrazione del Neuropsychiatric Inventory (NPI).
Il campione
Bibliografia
Caltabellotta A. (2013), Sospendere i farmaci negli anziani: un approccio evidence based medicine, in Evidence, 5(10).
Mok P. L. H., Carr M. J., Guthrie B., Morales D. R., Sheikh A., Elliott R. A. (2024), Multiple adverse outcomes associated with antipsychotic use in people with dementia: population based matched cohort study, in BMJ, 385.
Oborne C. A., Hooper R., Li K. C., Swift C. G., Jackson S. H. D. (2002), An indicator of appropriate neuroleptic prescribing in nursing homes, in Age and Ageing, 31(6).