Background
L’ulcera da pressione è una lesione tissutale ad evoluzione necrotica che interessa cute, derma e strati sottocutanei fino a raggiungere, nei casi più gravi, muscolatura, ossa e articolazioni sottostanti. La patogenesi è ascrivibile allo stress meccanico dovuto all’eccessiva e/o prolungata compressione dei tessuti tra superficie ossea e piano d’appoggio sottostante. Intensità, durata e area interessata dalla forza compressiva sono i fattori principali nella genesi e nella modalità di evoluzione delle lesioni. La compressione tissutale causa progressivamente occlusione dei piccoli vasi sanguigni con conseguente iper-filtrazione, edema, autolisi, fino alla comparsa di necrosi.
Al tempo stesso, si verifica un ostacolo al ritorno venoso che provoca acidosi tissutale e potenziamento del danno tissutale. Recentemente, accanto alla genesi classica, alcuni Autori hanno ipotizzato un ulteriore meccanismo patogenetico, legato alla deformazione cellulare con rottura della membrana plasmatica, conseguenza della compressione stessa della cute tra osso e piano di appoggio sottostante. Tuttavia, nonostante le conoscenze acquisite, il complesso meccanismo alla base dell’insorgenza delle ulcere da pressione rimane ancora non del tutto chiaro e ciò rappresenta il maggior ostacolo per un’efficace prevenzione e trattamento.
Indipendentemente dalla genesi, è importante sottolineare come la sindrome da immobilizzazione e le ulcere da pressione si configurino tra gli elementi maggiormente caratterizzanti la fragilità dell’anziano. Unitamente a multimorbidità, polifarmacoterapia, perdita dell’autonomia funzionale e altre sindromi geriatriche, come l’incontinenza urinaria, i problemi nutrizionali, le turbe dell’equilibrio, le cadute, le fratture di femore, l’ulcera da pressione resta una delle condizioni più comuni nell’anziano fragile e si configura come fattore negativo e di notevole impatto nel recupero funzionale dei pazienti (Bernabei et al., 1999; Landi et al., 2003; Landi et al., 2007).
L’importanza del controllo dell’infezione
Il processo normale di riparazione di una ferita cutanea presenta tre fasi ben distinte: reazione infiammatoria, formazione di tessuto di granulazione e rimodellamento della cicatrice. È importante sottolineare che nel processo di guarigione dell’ulcera da pressione queste tre fasi non sono sempre completamente rispettate in quanto si tratta di una lesione molto profonda, complessa, con coinvolgimento di cute, sottocute fino agli strati più profondi, e spesso sede di contaminazione batterica, fattore che influenza tempo e modalità di cicatrizzazione. La terapia medica delle ulcere da pressione consiste nel trattamento medico generale e nel trattamento locale fisico, medico o chirurgico.
Alcuni interventi come una dieta ipercalorica iperproteica, le emotrasfusioni, il trattamento delle patologie concomitanti, l’eliminazione dei fattori di rischio e il supporto riabilitativo rappresentano le strategie principali di approccio alle ulcere da pressione. In termini di trattamento locale possiamo far riferimento all’acronimo TIME (Trattamento del tessuto non vitale, controllo dell’ Infezione, controllo della Macerazione, controllo dei margini Epiteliali) secondo cui obiettivo centrale nella guarigione delle lesioni resta il controllo dell’infezione e/o infiammazione. Un’ulcera cutanea per guarire deve essere completamente sterile. L’acronimo TIME suggerisce, inoltre, ulteriori elementi guida per la risoluzione delle ulcere da pressione: il controllo del tessuto necrotico, il controllo della macerazione o della secchezza dei tessuti coinvolti, tramite adeguato bilancio dei fluidi e, soprattutto, il controllo dei margini, siano essi non proliferativi o sottominati o margini epiteliali in netta proliferazione. Ad oggi, nonostante esistano molti studi clinici in tema di trattamento delle ulcere da pressione, poche rimangono le evidenze scientifiche.
Come suggeriscono alcuni Autori, diventa sempre più importante trovare nuove strategie per convertire le opinioni più autorevoli in evidenze scientifiche.Questo aspetto è di sostanziale importanza per i clinici ai fini dell’elaborazione di una prescrizione medica e di un protocollo condiviso, ma è da considerarsi anche punto fondamentale per ridurre l’impatto del fenomeno. Il trattamento locale delle ulcere da pressione prevede dapprima un’accurata disinfezione e detersione della lesione; tali misure risultano infatti fondamentali ai fini di un efficace processo di cicatrizzazione. Di contro, la contaminazione batterica dell’ulcera può convertirsi in colonizzazione fino al raggiungimento di una cosiddetta soglia di “colonizzazione critica”,in cui si realizza un’attiva replicazione batterica con conseguente reazione immune dell’ospite. La colonizzazione critica rappresenta il presupposto fisiopatologico per l’evoluzione in infezione locale e, successivamente,sistemica.
La sequenza di eventi descritta rappresenta un fattore critico nella dinamica di guarigione delle lesioni inducendo dapprima ritardo nella cicatrizzazione delle ulcere da pressione e conducendo poi allo sviluppo di conseguenze gravi fino alla sepsi. I germi più frequentemente coinvolti nella colonizzazione delle ulcere da pressione sono i GRAM positivi (come lo Staphilococcus Aureus) o i GRAM negativi (come lo Pseudomonas aeruginosa, il Proteus Mirabilis, l’Acinetobacter), ma anche i miceti (come Candida Albicans). Molto spesso, soprattutto in ambito ospedaliero o nelle strutture residenziali per anziani, si tratta di germi multi-resistenti. Da ciò si evince come per arrestare tale cascata di eventi sia necessario identificare precocemente l’eventuale colonizzazione microbica. A tal fine si possono utilizzare metodi quantitativi, semiquantitativi e bioptici.
L’esecuzione di un tampone semi quantitativo rappresenta la misura più semplice. Secondo le linee guida dell’Istituto Superiore di Sanità,la procedura deve prevedere dapprima l’adeguata preparazione del letto della ferita tramite detersione con soluzione fisiologica, rimozione del tessuto necrotico superficiale, sbrigliamento dei tessuti non più vitali ed eliminazione dei detriti cellulari, seguita poi dalla selezione dell’area del campione tissutale da analizzare. Il campione deve esser prelevato nei punti a livello dei quali sono più evidenti i segni d’infezione, evitando aree necrotiche e raccolte purulente.
Una problematica frequente connessa a tale procedura è rappresentata dal fatto che spesso la coltura riflette esclusivamente la contaminazione della superficie cutanea con scarso e ambiguo risultato diagnostico. Accanto all’identificazione diretta dell’infezione, mediante prelievo del tessuto all’interno della lesione o attraverso il tampone, è possibile ricavare elementi suggestivi attraverso criteri clinici, ovvero identificando i quattro segni dell’ infiammazione: rubor, calor, tumor e dolor.
In aggiunta a questi, altre caratteristiche cromatiche e/o olfattive possono essere evocative della presenza di specifici germi. Per esempio, un’infezione da Staphylococcus provoca la formazione di un pus denso, giallastro e inodore; al contrario lo Pseudomonas aeruginosa determina la formazione di un pus blu-verdastro con odore dolciastro intenso. Oltre ai segni appena descritti, sono stati suggeriti alcuni criteri addizionali di sovrapposizione microbica. Infatti, è possibile sospettare una lesione infetta quando ci si trova di fronte ad una ritardata guarigione o ad una fragilità del tessuto cicatriziale che risulta facilmente sanguinante, quando si presentano dolore o irritazione inattesi o si ha la formazione di ponti di tessuti molli e tasche alla base della lesione, odore anomalo o tessuto necrotico.
La disinfezione: cardine del processo di cicatrizzazione
Innanzitutto, per una corretta comprensione della terminologia è importante sottolineare la differenza tra antisepsi e disinfezione. Per antisepsi s’intende l’eliminazione dei microrganismi a livello di tessuti viventi, mentre la disinfezione fa riferimento all’eradicazione dei microrganismi dalle superfici inerti. Ne consegue chiaramente che per un’adeguata disinfezione delle ulcere da pressione sarà necessario l’utilizzo di un agente antisettico.
Nella scelta dell’antisettico bisogna considerare numerosi fattori come efficacia, specificità, citotossicità, capacità di indurre reazioni allergiche, di evocare dolore, di interagire con altre sostanze medicamentose. L’ipoclorito di sodio elettrolitico allo 0,05% è una soluzione antisettica e isotonica che può essere efficacemente mutilizzata per la disinfezione della cute lesa. L’ipoclorito di sodio elettrolitico alla concentrazione di 0.05% è isotonico rispetto al plasma, ossia la sua concentrazione di cloruro di sodio corrisponde esattamente a quella delle soluzioni saline fisiologiche; inoltre è isto-compatibile, ovvero possiede la stessa pressione osmotica rispetto ai liquidi biologici per cui non determina condizioni di stress osmotico a carico di cellule e tessuti. L’ipoclorito di sodio elettrolitico alla concentrazione di 0.05% possiede un ampio spettro d’azione su gram positivi, gram negativi, miceti e spore; questo spettro d’azione risulta sostanzialmente analogo allo iodiopovidone, mentre rispetto alla clorexidina risulta più efficace nei confronti di spore e virus. A parità di spettro di azione con lo iodopovidone, è importante sottolineare come l’ipoclorito di sodio elettrolitico alla concentrazione di 0.05% presenti alcuni importanti vantaggi: – non colora la lesione, – non interferisce con il metabolismo degli ormoni tiroidei, – è una soluzione isotonica, – è una soluzione isto-compatibile, – non presenta limitazioni di impiego.
Alcuni studi recenti hanno inoltre documentato come esso abbia sostanzialmente la stessa efficacia rispetto allo iodiopovidone nella disinfezione delle ferite post-chirurgiche, anche in caso di sovrainfezione microbica multi – resistente. Oltre allo spettro di efficacia, alcuni Autori hanno studiato il potenziale effetto tossico dell’ipoclorito di sodio elettrolitico allo 0,05% nel processo di riparazione tissutale. Confrontando l’azione dell’ipoclorito di sodio elettrolitico allo 0,05% con la soluzione fisiologica si è osservato che il grado di riepitelizzazione della lesione è essenzialmente sovrapponibile con l’uso dei due prodotti. Questo dato dimostra l’assenza di tossicità della soluzione di ipoclorito di sodio allo 0,05% e la sua azione favorente la cicatrizzazione e la riepitelizzazione della lesione. A tal proposito, analisi citometriche su lesioni cutanee in via di guarigione hanno documentato una sostanziale sovrapposizione di effetti sulla vitalità cellulare comparando soluzione salina e ipoclorito di sodio elettrolitico 0,05% (Di Vita, 2011; Santo, 2012). Alla luce delle evidenze scientifiche, le linee guida per il corretto utilizzo degli antisettici suggeriscono che l’antisepsi della cute lesa può eseguirsi con i seguenti principi attivi: clorossidante elettrolitico alla concentrazione di 0.05%, iodopovidone al 10% e clorexidina al 5%. Tuttavia, le stesse linee guida, alla luce del particolare rapporto efficacia/tollerabilità documentato dagli studi scientifici, suggeriscono che la soluzione di ipoclorito di sodio elettrolitico allo 0,05% è da considerarsi una delle soluzioni di riferimento per la disinfezione della cute lesa, soprattutto nelle ulcere da pressione al terzo e quarto stadio (Cassino, 2012).
Protocollo sperimentale L’obiettivo dello studio è stato quello di valutare l’effetto del trattamento topico di una disinfezione a base di ipoclorito di sodio elettrolitico alla concentrazione di 0.05% (Amukine Med) in pazienti con ulcera da pressione a livello sacrale con una gravità di Stadio II (presenza di una soluzione di continuo dell’epidermide e del derma, con conseguente formazione di un’ulcera cutanea superficiale a margini ben definiti) o Stadio III (la lesione si estende oltre il derma giungendo al tessuto sottocutaneo).
Setting e popolazione dello studio Lo studio è stato condotto su 13 pazienti anziani ultrasessantacinquenni ricoverati nel reparto di Riabilitazione del Dipartimento di Geriatria dell’ Università cattolica del Sacro Cuore di Roma. Sono stati inclusi nel protocollo pazienti di età superiore ai 65 anni e con presenza di ulcera sacrale II-III stadio (area < 20 cm2). Sono stati esclusi dallo studio i pazienti con presenza documentata di arteriopatia obliterante arti inferiori, diabete mellito, malnutrizione clinicamente evidente e i pazienti per cui è prevista una durata della degenza inferiore alle 4 settimane.
Disegno dello studio e intervento Tredici soggetti presenti e/o ammessi nel Reparto di Riabilitazione con ulcera da pressione sacrale III-IV stadio sono stati selezionati per lo studio. Tutti i pazienti arruolati sono stati sottoposti a tampone della lesione ulcerativa; è prelevato materiale dal fondo della lesione e/o dai margini della stessa ruotando il tampone con un movimento a “Z” così da raccogliere un campione di quantità adeguata da trasferire negli appositi terreni colturali per batteri aerobi e anaerobi. Tre soggetti non sono stati randomizzati (una ha rifiutato e due avevano una durata della degenza inferiore alle due settimane). I dieci soggetti arruolati sono stati assegnati in maniera casuale a due gruppi: cinque soggetti ricevevano il trattamento con ipoclorito di sodio elettrolitico allo 0.05%, mentre gli altri cinque con iodopovidone al 10%. In entrambi i gruppi, a distanza di due settimane, è stato ripetuto il tampone dell’ulcera con le stesse modalità, al fine di valutare il grado di colonizzazione batterica e l’efficacia dei due trattamenti testati. Altri trattamenti preventivi (per esempio, presidi antidecubito) e trattamenti specifici (per esempio, supporto nutrizionale) sono stati valutati e applicati ai singoli soggetti in base alle necessità, indipendentemente dal protocollo di studio. La progressione del processo di cicatrizzazione è stata valutata calcolando settimanalmente – per quattro settimane – la dimensione dell’ulcera (fotografia digitale e misurazione diretta con foglio di carta millimetrato sterile).
Risultati
Al momento dell’arruolamento i pazienti di entrambi i bracci di studio presentavano positività microbiologica al tampone dell’ulcera per due o più germi, senza sostanziali differenze per numero e tipologia (Tabb. 1, 2).
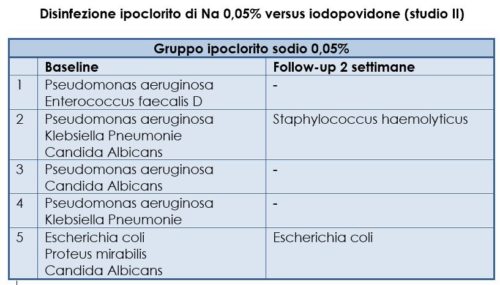
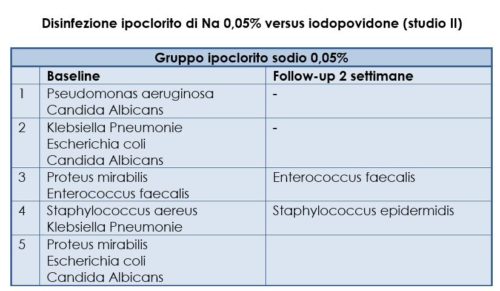
Dopo un follow-up di due settimane, sia nel gruppo di pazienti trattato con iodopovidone sia in quello trattato con ipoclorito di sodio elettrolitico allo 0.05%, è stata documentata – all’esame microbiologico del tampone – una sterilizzazione della lesione ulcerativa in tre pazienti; negli altri due casi è stata documentata una residua colonizzazione da parte di un solo germe. All’inizio dello studio si sono ottenuti due gruppi omogenei, senza differenze statisticamente significative, in termini di età, sesso, caratteristiche cliniche e funzionali. Le dimensioni medie delle lesioni cutanee erano simili nei due gruppi al momento di iniziare il trattamento. L’area media delle ulcere si presentava di 848 mm2 nel gruppo d’intervento e 842 mm2 nel gruppo di controllo (p=0.9). Dopo sei settimane di trattamento, l’area media delle ulcere nel gruppo d’intervento (ipoclorito di sodio elettrolitico allo 0.05%) era 388 mm2 rispetto ai 585 mm2 del gruppo di controllo (p=0.02) (Fig. 1).
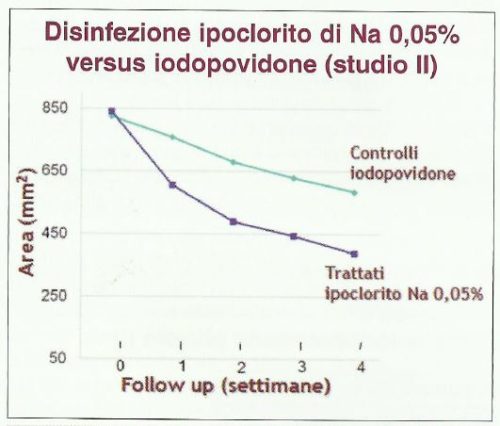
In particolare, tutte le ulcere trattate con ipoclorito di sodio elettrolitico allo 0.05% hanno mostrato una significativa accelerazione del processo di cicatrizzazione. Inoltre, è importante sottolineare che nessuno dei soggetti trattati ha mostrato effetti collaterali locali e/o sistemici.
Conclusioni
I risultati del presente studio mostrano in primo luogo l’importanza di un’accurata e persistente detersione e disinfezione della ferita. Dal confronto risulta inoltre evidente come le due sostanze antisettiche abbiano la stessa potenza microbicida: ipoclorito di sodio elettrolitico allo 0.05% e iodopovidone al 10% possono quindi essere entrambe efficacemente utilizzate per la disinfezione della cute lesa. Al contrario, si può documentare una maggiore rapidità nel processo di cicatrizzazione delle lesioni trattate con ipoclorito di sodio elettrolitico allo 0.05%.
Tale evidenza appare compatibile con il profilo biochimico del prodotto che ne determina un’elevata isto-compatibilità; infatti, la concentrazione del cloruro di sodio elettrolitico allo 0.05% equivale a quella delle soluzioni saline fisiologiche, ha la stessa pressione osmotica dei liquidi biologici, con elevata isto-filia a carico di cellule e tessuti. In considerazione di questi meccanismi d’azione e della plausibilità biologica descritta, l’antisepsi con l’ipoclorito di sodio elettrolitico allo 0.05% consente una corretta pulizia del letto dell’ulcera e ha dimostrato una significativa accelerazione del processo di cicatrizzazione.
Bibliografia
Bernabei R, Landi F, Bonini S, Onder G, Lambiase A, Pola R, Aloe L. Effect of topical application of nerve-growth factor on pressure ulcers. Lancet 1999;354:307.
Di Vita F et al. Efficacy of 0.05% sodium hypochlorite isotonic solution versus 10% povidone-iodine in postoperative wound clearing and disinfection. Acta Vulnologica 2011;9:161-167.
Landi F, Aloe L, Russo A, Cesari M, Onder G, Bonini S, Carbonin PU, Bernabei R. Topical treatment of pressure ulcers with nerve growth factor: a randomized clinical trial. Ann Intern Med 2003;139(8):635-41.
Landi F, Onder G, Russo A, Bernabei R. Pressure ulcer and mortality in frail elderly people living in community. Arch Gerontol Geriatr 2007;44:S21723.
Santo G. Valutazione della attività e tossicità di una soluzione di ipoclorito di sodio elettrolitico allo 0.05% nel processo di riparazione tissutale. Gazzetta Medica Italiana 2012:171:1-9.













