
La stipsi rappresenta un problema clinico-assistenziale molto rilevante e frequente nella popolazione anziana, soprattutto istituzionalizzata. I dati epidemiologici suggeriscono che il problema soggettivo di stipsi e l’uso abituale di lassativi aumenta con l’età. Si è valutato che dal 30% al 50% delle persone anziane a domicilio o in comunità-alloggio usano lassativi regolarmente e questo uso aumenta con l’istituzionalizzazione. Una regolare evacuazione rappresenta un importante indicatore di qualità di vita per gli anziani; al contrario, la stipsi può determinare irritabilità, disagio e ansia. La prevalenza e la criticità della stipsi nell’anziano impone un’attenta valutazione del problema per la prevenzione e la gestione della stessa, in particolare negli anziani istituzionalizzati.
La letteratura scientifica presenta un discreto numero di pubblicazioni, strumenti validati e modalità d’intervento per la prevenzione e la gestione efficace della stipsi nella pratica clinico-assistenziale. L’implementazione delle raccomandazioni, suggerite dalle evidenze scientifiche, richiede necessariamente un adattamento locale e la sinergia dei vari operatori coinvolti nell’amministrazione, nella cura e nell’assistenza degli anziani.
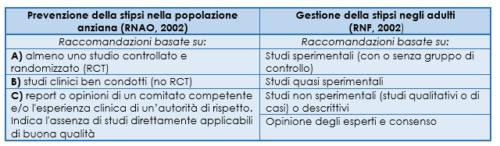
Le raccomandazioni, di seguito descritte, sono tratte da due linee guida:
- “Prevenzione della stipsi nella popolazione anziana”, RNAO, 2002;
- “Gestione della stipsi negli adulti”, RNF, 2002.
Per ciascuna raccomandazione è indicata tra parentesi la forza dell’evidenza (A,B,C).
La linea guida relativa alla prevenzione non è applicabile alle persone che presentano condizioni mediche per le quali è prescritta un’assunzione di liquidi limitata, né a persone che assumono analgesici narcotici o cure palliative. Le raccomandazioni proposte, non sono da utilizzare alla stregua di “ricette da cucina”, ma come un utile strumento di orientamento decisionale nella pratica quotidiana per gli operatori sanitari. Esse dovrebbero essere adattate possibilmente alle preferenze personali e alle specifiche necessità dei pazienti.
Raccomandazioni
1. L’accertamento della stipsi include la storia del paziente, un esame fisico ed una registrazione delle evacuazioni (C).
La storia dell’intestino comprende:
- Una descrizione del modello intestinale abituale (frequenza, caratteristiche delle feci, tempo abituale di defecazione).
- Misure adottate per avere una defecazione, incluso l’utilizzo di lassativi (tipo, quantità usata), e l’efficacia delle misure adottate.
- Impressioni della paziente sui movimenti intestinali.
- Storia del problema della stipsi (inizio e quadro generale).
- Abilità nel sentire lo stimolo alla defecazione.
2. Ottenere informazioni riguardo a (C):
- La quantità e la tipologia di liquidi assunti giornalmente, compresi caffeina ed alcol.
- La fibra dietetica assunta abitualmente.
- Gli eventi clinici pregressi che possono essere riferiti a stipsi come disturbi neurologici, diabete, ipotiroidismo, insufficienza renale cronica, emorroidi, ragadi, malattie diverticolari, sindrome da intestino irritabile, precedenti interventi chirurgici all’intestino, depressione, demenza, confusione acuta.
3. Eseguire un’analisi dei farmaci del paziente per identificare quelli associati ad un aumento del rischio dello sviluppo di stipsi (B).
- Tra i farmaci che contribuiscono alla stipsi attraverso i loro effetti anticolinergici, sono inclusi: anticolinergici, betabloccanti istaminici, antistaminici, antiemetici, antipsicotici, antidepressivi, integratori di ferro, analgesici, antiacidi con alluminio, antiipertensivi, oppiacei/narcotici, agenti anti-Parkinson, diuretici, sedativi.
4. Identificare le capacità funzionali del paziente riferite alla mobilità, al mangiare ed al bere, e lo stato cognitivo riferito alle capacità di comunicazione e di esecuzione di semplici istruzioni (C).
5. Condurre un accertamento fisico dell’addome e del retto, compresa una stima della forza del muscolo addominale, dei rumori dell’intestino, della massa addominale, della presenza di fecaloma, di emorroidi e della integrità del riflesso anale (C).
6. Prima di iniziare il protocollo per la stipsi, si identifichino il modello di intestino (frequenza e carattere di feci, tempo abituale del movimento dell’intestino), episodi di stipsi e/o incontinenza fecale, introito quotidiano di liquidi e alimenti e metodo di evacuazione attraverso l’uso di un diario di registrazione intestinale settimanale (C).
7. L’assunzione di liquidi dovrebbe essere tra 1500-2000 ml/die. Incoraggiare il paziente a prendere sorsi di liquidi durante tutto il giorno ed, ogni qualvolta possibile, eliminare bevande alcoliche e con caffeina (B).
- Non è stato eseguito nessuno studio controllato e randomizzato che misura l’effetto di vari livelli di assunzione di liquidi su un intestino regolarmente funzionante. Comunque, una bassa assunzione di liquidi (minore di 1000 ml/24 ore) è stata associata ad un lento transito nel colon e ad una bassa produzione di feci. L’assunzione giornaliera di 1500 ml di liquidi viene normalmente citata come la quantità di liquidi richiesta da immettere per avere un normale funzionamento fisiologico del corpo (Harari et al., 1993; Hogstel e Nelson, 1992). Caffè, tè, ed alcol dovrebbero essere evitati in base alle loro proprietà diuretiche.
8. L’assunzione di fibra dietetica dovrebbe essere da 25-30 gr/die e gradualmente aumentata una volta che il paziente ha una assunzione di liquidi costante di 1500 ml/die. È molto raccomandata la consulenza di un dietologo (B).
- Numerosi studi hanno mostrato che la fibra dietetica influenza il tempo di transito nell’intestino, il peso delle feci e la frequenza dei movimenti intestinali. La fibra dietetica aggiunge massa alle feci, assorbe l’acqua come una spugna dando luogo a feci più grosse e più molli, che si muovono più rapidamente attraverso l’intestino. Una intensa dieta di fibre è controindicata per persone immobili (obbligate a letto) o per persone che non consumano almeno 1.5 l di liquidi/giorno (Evans, 1998).
9. L’assunzione di fibra dietetica dovrebbe essere da 10-15 g/1000 calorie nelle persone alimentate con una nutrizione enterale artificiale (opinione di esperti, studi non sperimentali – RNF).
10. Promuovere l’uso della toilet regolare basato sugli intervalli di pasto del paziente (A)
- La soppressione della spinta defecatoria contribuisce alla stipsi, e l’inibizione prolungata può dare luogo alla progressiva inefficacia del riflesso defecativo. Il riflesso gastrocolico, che da luogo ad una massiccia peristalsi dell’intestino, è più forte quando lo stomaco è vuoto. Per questa ragione, la colazione viene vista come il “pasto per andare di corpo”, e la toileting è consigliata da 5 a 15 minuti dopo l’assunzione del pasto (Karam e Nies, 1994). Altri studi, tuttavia, suggeriscono che la toileting dovrebbe aver luogo da 30 a 40 minuti dopo il pasto.
11. Per facilitare l’evacuazione dovrebbe essere usata una posizione accovacciata (B).
- Una posizione seduta e con busto eretto facilita l’evacuazione dall’intestino (Karam e Nies, 1994). Mettendo le ginocchia più in alto delle anche in una posizione accovacciata si crea un aumento della pressione addominale ed aiuta il movimento della massa fecale nel retto.
12. Favorire l’utilizzo della toilet o della comoda per la defecazione; evitare, per quanto possibile, l’utilizzo della padella a letto (opinione degli esperti – RNF).
- La posizione su una padella è “innaturale” e scomoda e può inibire lo stimolo della defecazione.
13. Favorire la posizione laterale sinistra nelle persone che hanno difficoltà a mantenere la posizione seduta; può essere utilizzato un presidio assorbente per incontinenti (opinioni degli esperti – RNF).
- La posizione laterale sinistra facilita il passaggio delle feci dal colon traverso al colon discendente.
14. L’attività fisica dovrebbe essere adattata in base alle abilità fisiche e alla condizione di salute del paziente. Sono raccomandate passeggiate di 15-20 minuti, una o due volte al giorno, per le persone con una buona mobilità. Sono raccomandate deambulazioni di almeno 15 metri due volte al giorno per individui con mobilità limitata (B).
- Per persone incapaci di camminare o costrette a letto, sono raccomandati esercizi come l’inclinazione pelvica, la rotazione della base del tronco e sollevamenti di una gamba alla volta, per una durata 15-20 minuti almeno due volte al giorno (Karam e Nies, 1994). L’esercizio migliora la peristalsi del colon (Wald, 1990).
15. Valutare la risposta del paziente e la necessità di interventi, attraverso l’uso di un diario dell’intestino che mostri frequenza, carattere ed entità delle evacuazioni, episodi di emissioni di feci negli indumenti e uso di lassativi (orale e rettale) (C).
16. Il trattamento farmacologico è appropriato in un breve periodo se la stipsi non è dovuta ad una malattia organica; esso dovrebbe essere considerato solo dopo l’esito negativo dei trattamenti non farmacologici (consenso del panel –RNF).
17. Il trattamento farmacologico dovrebbe essere breve e limitato fino al raggiungimento della completa e regolare evacuazione (dati retrospettivi delle complicazioni associate all’uso dei lassativi per lunghi periodi di tempo – RNF).
- Nelle persone che assumono molti farmaci aumenta l’incidenza degli effetti da interazione farmacologica. Molti studi riportano un aumento di rischio di effetti avversi nelle persone che assumono lassativi per lungo tempo. Inoltre un uso eccessivo di lassativi può causare delle lesioni intestinali e l’esacerbazione della stipsi.
18. Prima di implementare il trattamento, le prescrizioni relative ad un trattamento farmacologico della stipsi per le persone assistite negli istituti socio-sanitari dovrebbero essere scritte in un piano assistenziale e dovrebbe essere fatta una valutazione per stabilire la necessità del trattamento e per indirizzare ad un uso appropriato delle differenti classi di lassativi (consenso, RNF).
Bibliografia
Evans WJ. Exercise and nutritional needs of elderly people: effects on muscle and bone. Gerodontology. 1998;15(1):15-24.
Harari D., Gurwitz JH, Minaker KL. Constipation in the elderly. J Am Geriatr Soc. 1993 Oct;41(10):1130-40.
Hogstel M.O., Nelson M. Anticipation and early detection can reduce bowel elimination complications. Geriatr Nurs. 1992 Jan-Feb;13(1):28-33.
Karam S.E., Nies DM. Student/staff collaboration: a pilot bowel management program. J Gerontol Nurs. 1994 Mar;20(3):32-40.
Wald A. Constipation and fecal incontinence in the elderly. Gastroenterol Clin North Am. 1990 Jun;19(2):405-18.













