
Introduzione
Le cadute nelle persone istituzionalizzate, soprattutto se anziane, rappresentano un problema sanitario rilevante in quanto talvolta possono portare ad esiti molto sfavorevoli. L’organizzazione Mondiale della Sanità definisce la caduta “un cambiamento nella posizione non intenzionale che costringe una persona ad accasciarsi a terra sul pavimento o a un livello più basso…”(WHO, 2007). La prevalenza delle cadute varia in base al setting e al tipo di popolazione considerata. Tra il 30%e il 75% delle persone degenti/residenti in servizi di lunga degenza cade ogni anno e,di questi, tra il 40% e il 50% ha cadute ricorrenti. L’incidenza di cadute è più elevata nelle persone istituzionalizzate rispetto a quelle che vivono a domicilio –da 0,6 a 3,6 per letto all’anno – con una media di 1,7 cadute (Rubenstein, 2006). Nelle nursing home le persone anziane hanno mediamente da 1,7 a 2,6 cadute all’anno (WHO, 2007; Bemis-Dougherty e Delaune, 2008).
In uno studio condotto nel 2004 da Heinzeet al. (2007) la prevalenza di cadute risultava maggiore nelle nursing home rispetto agli ospedali, rispettivamente 7,1% e 3,4%. Inoltre il tasso di cadute su 1000 giorni di degenza era pari a 4,2 negli ospedali e 5,1 nelle nursing home. Tale andamento è stato confermato da un altro studio, condotto sempre in Germania (Mertens et al.,2007), in cui la prevalenza di cadute nelle nursing home era circa tre volte più alta che negli ospedali (6,6% vs 2,5%).
Gli esiti delle cadute possono essere distinti in due categorie principali (Voyer et al., 2007):
- lesioni minori: includono lacerazioni con o senza sutura, escoriazioni, contusioni, dolore e altre lesioni tissutali minori;
- lesioni maggiori: includono ogni tipo di frattura o lesioni che richiedono almeno due giorni di riposo a letto o ricovero in ospedale.
L’Institute for Clinical System Improvement (2010), un’associazione scientifica statunitense, raccomanda l’utilizzo di una classificazione più articolata delle lesioni correlate alle cadute:
- assenza di danno apparente;
- minore: contusione o abrasione;
- moderato: danno che causa la dislocazione di cannula o di linea infusionale, o una frattura, o una ferita che richiede sutura;
- maggiore: danno che richiede un intervento chirurgico o il ricovero in terapia intensiva per il monitoraggio di conseguenze che mettono in pericolo di vita;
- morte. In generale le cadute producono delle lesioni minori e maggiori nel 20-30% dei casi e nel 10-15% richiedono un invio in pronto soccorso (WHO, 2007).
Le cadute traumatiche aumentano esponenzialmente con l’aumentare dell’età (WHO, 2007) e variano dal 9% al 15% nei setting residenziali, esitando in frattura nel 4% circa dei pazienti (Bemis Dougherty e Delaune, 2008).
La regione Lombardia nell’ultimo decennio ha dedicato molta attenzione al problema delle cadute (rilevazione, mappatura e sviluppo di strategie preventive) nei diversi ambiti di vita e di cura (dal domicilio all’ospedale). Nell’ambito delle RSA la delibera regionale 7435/2001 ha introdotto, tra i requisiti di accreditamento, l’adozione di linee guida per la prevenzione delle cadute e la delibera 12618/2003 ha previstola registrazione del numero di cadute di ciascun ospite tra i dati SOSIA (Scheda Intermedia di Osservazione dell’Assistenza) da inviare periodicamente alla Regione. Recentemente la Direzione Generale Sanità della Lombardia (Decreto 7295/2010) ha emanato delle linee di indirizzo per la prevenzione e la gestione del rischio caduta del paziente degente in ospedale e in RSA-RSD (a gestione diretta),che pongono particolare attenzione alla valutazione dei rischi ambientali e del rischio di caduta intrinseco dei pazienti e all’articolazione di un sistema di incident reporting aziendale, quale requisito indispensabile per il flusso informativo socio-sanitario regionale.
Metodi e strumenti
Lo studio è basato sull’analisi dell’incident reporting relativo alle cadute delle persone assistite nell’istituto Don Orione di Milano, struttura di lunga assistenza (Long term care facilities – LTCF-) che al 2010 comprendeva:
- residenza per anziani: 201 posti letto in RSA (Residenza Sanitaria Assistenziale per anziani), di cui due nuclei alzheimer;
- residenza per disabili: 72 posti letto in RSD (Residenza Sanitaria per Disabili) e 10 in CSS (Comunità Socio Sanitaria per disabili);
- degenza riabilitativa: 24 posti letto di REG (Riabilitazione Extraospedaliera estensiva generale/geriatrica e mantenimento).
I dati sono stati rilevati attraverso apposite schede di segnalazione introdotte nel 2002 e modificate nel 2008 (Allegato A), in occasione dell’implementazione di un protocollo clinico assistenziale sulla valutazione e prevenzione delle cadute. La scheda è strutturata in due sezioni, di cui la prima è compilata dall’infermiere e la seconda dal medico. Il protocollo, basato su linee guida internazionali, è stato sviluppato da un gruppo di lavoro multidisciplinare ed è stato presentato in una serie di eventi formativi di tre ore a tutto il personale sanitario-assistenziale, prima della sua applicazione. L’analisi dei dati, raccolti in un data base aziendale appositamente costruito in Excel, è stata realizzata con SPSS versione 19/2010.
Risultati
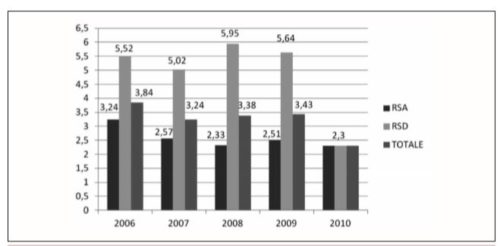
Le cadute registrate complessivamente nel 2010 sono state 259,di cui il 62,5%riferite alla RSA, il 24,3% alla RSD e il 13,1% alla REG. L’incidenza delle cadute, calcolata per periodo di osservazione in 1000 giornate/ospite, è stata analizzata all’interno delle diverse tipologie di servizio e varia da 2,30 per le RSA e RSD a 4,20 per la REG. Dal 2006 al 2010 si può osservare una riduzione dell’incidenza di cadute nei servizi residenziali RSA e RSD (Fig. 1), mentre nel servizio di Riabilitazione (REG),attivato più di recente, si osserva un aumento delle cadute rispetto al 2009 (2,79 vs 4,20). Nel 2010 le persone accolte/ricoverate globalmente in tutti i servizi da gennaio a dicembre sono state 457; di queste sono cadute complessivamente 106 persone (23,2%). In particolare in REG è cadutol’11,9% (16/135) dei pazienti; in RSA il 27,5% (66/240) e in RSD il 29,3% (24/82) degli ospiti.
La media delle cadute nei diversi servizi è risultata diversa in modo statisticamente significativo: REG(1,75;Ds ±0,93),RSD (2,67;Ds ±3,34), RSA (2,53;Ds ±3,86). Il 50% degli ospiti (53/106) è caduto solo una volta e l’altra metà ha avuto cadute ricorrenti nell’anno. Il numero di cadute va da un minimo di 1 a un massimo di 31 (si tratta di un’ospite anziana con disabilità congenita). Non sono state osservate differenze significative nella frequenza delle cadute nei vari servizi, cioè tra gli ospiti che cadono una volta e quelli con cadute ricorrenti.
L’età degli ospiti caduti va da un minimo di 32 (ospite in RSD) ad un massimo di 102, con una media di 74,4 (Ds ±17,16). Naturalmente l’età media varia in funzione della tipologia di servizio/residenza: 78 (REG), 50 (RSD) e 83 anni (RSA). Il mese e il giorno in cui sono state registrate più cadute sono stati rispettivamente dicembre e mercoledì (e martedì similmente) mentre a gennaio e di domenica si sono verificate meno cadute.
La metà delle cadute è avvenuta durante il turno del pomeriggio (soprattutto in RSD) ed in particolare nella fascia oraria dalle ore 14.00 alle ore 18.00. In RSA le cadute si sono verificate senza differenza nei due turni diurni, mentre in REG circa la metà delle cadute è avvenuta durante il turno di mattina (soprattutto dalle ore 7.00 alle ore 11.00). Poco più della metà delle cadute (54,8%) si è verificata in presenza di testimoni. Le cadute sono avvenute più frequentemente nei luoghi comuni – soggiorno, sala da pranzo, corridoio – (totale 52,4%) rispetto agli spazi privati –camera di degenza e bagno – (totale 40,3%). In termini assoluti però la camera da letto è il luogo più frequente (28,7%). Tuttavia, sono state osservate delle differenze tra i vari servizi; in particolare, più della metà dei degenti della REG è caduta in camera o in bagno(64,7 %),mentre in RSD il luogo della caduta più frequente è stato il soggiorno(33%). In circa il 70% dei casi l’ospite prima di cadere stava svolgendo o si accingeva a eseguire un’attività: camminare, stare in piedi, alzarsi o sedersi; tra questi il cammino era l’attività più frequente prima della caduta (41,6%) sia in RSA che in RSD.
Complessivamente, solo il 2,4% delle cadute (soprattutto in REG) è avvenuto mentre l’ospite era impegnato nella toilette. Tuttavia, nella maggior parte delle cadute i degenti in REG erano a letto con le spondine (a tre quarti non contentive) oppure camminavano (Fig. 2).

Figura 2 – Attività antecedente alla caduta.
Per quanto concerne la dinamica della caduta non sono state osservate differenze tra i vari servizi. La maggior parte delle cadute si è verificata per una perdita di equilibrio (32,5%) o per uno scivolamento (28,2%). Negli altri casi la caduta è stata causata da un inciampo (11,1%) o non era nota la dinamica (17,9%). Gli ostacoli ambientali sono stati segnalati nel 9% delle cadute; di questi in RSA sono state segnalate l’illuminazione insufficiente e il pavimento bagnato, mentre in REG le carrozzine, le sedie e i gradini dell’ascensore. Solo il 6,3% delle cadute era associato a contenzione (escluse le spondine), prevalentemente applicata a degenti in REG. Nel 90% circa delle cadute non è stato segnalato un concomitante o recente problema clinico degli ospiti; tuttavia, tra gli eventi sono stati identificati come elementi critici la febbre, il cambio di stanza, la modifica della terapia farmacologica, senza significative differenze tra i servizi.
La rilevazione del numero dei farmaci assunti dagli ospiti al momento della caduta variava da zero (1,8%) ad un massimo di 17 (0,9% – 1 solo ospite) con una media di 5,20 (Ds ±3,14) farmaci/die.In relazione alle cadute si è individuato che nel 34,3% vi era la prescrizione di almeno un sedativo da solo o in combinazione con i lassativi (24,5%) o con i lassativi e i diuretici (13,7%). Tuttavia, la rilevazione del numero e della tipologia di farmaci è stata omessa in più della metà dei casi. Il numero di operatori presenti mediamente al momento della caduta era 3,72 (Ds ±1,7) e va da un minimo di uno ad un massimo di nove.
Tra i fattori intrinseci rilevati al momento della caduta, sono state trovate delle differenze statisticamente significative nei diversi servizi per l’età, la pressione arteriosa e la frequenza cardiaca (FC). Gli ospiti della RSD sono più giovani, con pressione arteriosa più bassa e una FC intermedia rispetto agli ospiti di RSA e REG. Il 70% delle cadute è avvenuto senza conseguenze; il 27% circa aveva esitato una lesione minore e solo 1,2% aveva determinato una lesione maggiore. In un terzo delle cadute non è stata definita alcuna prognosi. Nei restanti casi la media dei giorni di prognosi è stata di 2,18 giorni per tutte le cadute registrate nei vari servizi, più bassa per i pazienti ricoverati in REG (1,26) e più alta per i residenti in RSA (2,57). Nella maggior parte dei casi la prognosi1 era compresa tra 1-3 giorni (41%) o tra i 4-20 giorni (21,5%) per i pazienti con lesioni minori o moderate (contusione, escoriazione e ferite lacero contuse). Solo l’1,6% delle cadute (soprattutto di ospiti anziani in RSA) ha determinato prognosi severa o grave per lesioni moderate o maggiori (ferite lacero contuse e frattura di femore).
In tutti i servizi l’intervento post caduta più frequente è stato l’osservazione, seguito dalla medicazione/sutura della lesione (escoriazione e ferita lacero contusa nella maggior parte dei casi) e nel 3,6% delle cadute si è reso necessario il ricovero in ospedale.
Discussione
L’incidenza delle cadute e la prevalenza degli ospiti caduti nel nostro istituto è simile o inferiore a quella riportata in letteratura. Per esempio Avidan et al. (2005) riportano una prevalenza di cadute del 42,9% nelle nursing home con un 2,5% di fratture dell’anca. Il confronto dell’incidenza annuale delle cadute nei servizi RSA e RSD mostra un andamento crescente nei primi anni, imputabile ad un graduale incremento delle segnalazioni di cadute, e poi decrescente, associato verosimilmente ad un maggior utilizzo di buone prassi per la valutazione e la prevenzione delle cadute.
Nel nostro reparto di riabilitazione (più simile al setting ospedaliero) si osserva un’incidenza maggiore rispetto ai servizi residenziali; la minor incidenza delle cadute del 2009 in REG probabilmente è stata influenzata dalla maggior presenza (rispetto al 2010) di ospiti molto anziani, con ridotta deambulazione, in attesa di trasferimento in RSA. Anche nella nostra RSA più della metà degli ospiti ha cadute ricorrenti, come già riportato da Bemis-Dougherty e Delaune (2008); inoltre, la camera di degenza rimane il luogo più frequente in cui si verifica la caduta (Tommasini et al., 2008).
Rispetto al contesto ospedaliero, dove le cadute si verificano soprattutto durante la notte (Regione Lombardia, Mappatura del rischio, 2011; Tommasini et al., 2008), nei nostri servizi residenziali il momento critico è invece il pomeriggio e il mattino per il servizio di riabilitazione. Tale dato può essere dovuto a una minore “allerta e/o sorveglianza” del personale durante il pomeriggio in RSA/RSD e dalla concentrazione di attività che coinvolgono pazienti e personale in riabilitazione durante il turno del mattino.
L’utilizzo della toilette è un fattore di rischio maggiormente associato alle cadute in ospedale (Tommasini et al., 2008); anche nella nostra rilevazione è stato trovato un maggior numero di cadute in pazienti che eseguivano tale attività in riabilitazione (che accoglie pazienti con caratteristiche simili a quelle ricoverate nei setting ospedalieri) rispetto ai setting residenziali. Sebbene non possa essere affermata un’associazione statisticamente significativa, per la parzialità dei dati rilevati, è stato tuttavia osservato un utilizzo diffuso di farmaci sedativi/antipsicotici. L’uso di tali farmaci, soprattutto se combinati, è noto essere un fattore di rischio per le cadute (Sterke et al., 2008) e per le cadute traumatiche (Avidan et al., 2005). La perdita di equilibrio, correlata ai fattori intrinseci, anche nella nostra rilevazione si attesta come la dinamica più ricorrente durante la caduta,anche se i fattori ambientali sembrano essere la causa più comune di caduta (Rubenstein et al., 1994; Rubenstein, 2006).
Nonostante gli importanti interventi di adeguamento strutturale di questi anni, alcuni ostacoli ambientali ancora presenti (difficoltà di accesso, percorsi con diverse caratteristiche di superficie, arredo e illuminazione non sempre adeguata) possono essere stati motivo di inciampo, mentre i pavimenti bagnati causano per lo più scivolamento. D’altra parte è opportuno evidenziare quanto negli anziani le cadute accidentali sono prodotte da una complessa associazione tra i fattori estrinseci e quelli intrinseci (deficit cognitivi, motori, sensitivi…) che aumentano la suscettibilità individuale verso i pericoli ambientali.
Le cadute, nella maggior parte dei casi, non hanno avuto conseguenze gravi conformemente a quanto rilevato anche nei setting ospedalieri (Regione Lombardia, Mappatura del rischio, 2011; Tommasini et al., 2008; Heinze et al., 2007). I nostri risultati si discostano da quelli riportati da Voyer et al. (2007) che trovarono una bassa prevalenza di lesioni minori (7,2%) e una più alta prevalenza di lesioni maggiori (10,1%) correlate alle cadute dei residenti in 23 nursing home canadesi. Il numero di persone cadute dal letto con o senza spondine è simile ad altri studi, evidenziando l’effetto poco/non protettivo delle stesse (Rask et al., 2007;Zanetti et al., 2009).A tal proposito, una recente revisione sistematica presenta delle evidenze contrastanti e conclude che le spondine non sembrano incrementare il rischio di caduta, anche se è necessario ancora studiare i loro effetti con ricerche di maggiore qualità metodologica (Healey et al., 2008). L’adozione di interventi multifattoriali per la prevenzione delle cadute, associata a programmi aziendali di riduzione della contenzione fisica, può essere efficace nel diminuire le cadute, soprattutto quelle ricorrenti e traumatiche, delle persone anziane istituzionalizzate, ancorché particolarmente fragili (NICE, 2004; RNAO, 2005; Rask et al, 2007; Rapp et al., 2008; Zanetti et al., 2009).
Conclusioni
La riduzione dell’incidenza delle cadute negli anni analizzati è stata frutto di un percorso prima di tutto culturale, oltre che di un miglioramento tecnico-professionale. In particolare, il primo step ha comportato una sensibilizzazione verso la registrazione delle cadute, inserendole in un sistema di incident reporting, utile alla definizione del profilo di rischio delle persone assistite, superando al contempo un probabile atteggiamento omertoso o timoroso degli operatori (tra cui la paura di essere puniti o denunciati). L’applicazione di protocolli sulla valutazione/prevenzione delle cadute e sulla regolamentazione della contenzione fisica, associata ad una formazione a tutte le figure professionali coinvolte a vario titolo nell’assistenza degli ospiti/pazienti, sembrano essersi dimostrati efficaci nel creare una cultura diffusa e condivisa dell’importanza di documentare le cadute, rivalutare il rischio di caduta dei pazienti, e nel ridurre per quanto possibile il rischio di ulteriori cadute.
Il percorso non può ritenersi certo concluso, ma deve essere costantemente verificato e riadattato alla complessità degli ospiti/pazienti e alle risorse organizzative, consapevoli che il focus non è tanto quello di prevenire tutte le cadute a tutti i costi ma quello di ridurre significativamente le cadute traumatiche, soprattutto tra le persone anziane fragili.

Note
1 Per la prognosi è stata utilizzata la classificazione proposta dalla Direzione Generale Sanità della Lombardia “Linee di indirizzo per la prevenzione e la gestione del rischio caduta del paziente degente in ospedale o in RSA- RSD” (Decreto 7295/2010), mutuata dall’ICSI (2004): Nessuna; Lieve: inferiore ai tre giorni; Moderata: da 4 a 20 giorni; Severa: da 21 a 39 giorni; Grave: uguale o superiore a 40 giorni; Decesso. Tale classificazione, peraltro, viene associata alla scala di gravità del danno da caduta mutuata dalle linee guida prodotte dall’ICSI (I ed. 2008 – riproposte nella II ed, 2010).
Bibliografia
Avidan AY, Fries BE, James ML, Szafara KL, Wright GT, Chervin RD. Insomnia and Hypnotic Use, Recorded in the Minimum Data Set, as Predictors of Falls and Hip Fractures in Michigan Nursing Homes. J Am Geriatr Soc 2005;53:955-62.
Bemis-Dougherty A, Delaune MF. Reducing Falls in Inpatient Settings. Magazine of physical therapy, May 2008.
Healey F, Oliver D, Milne A, Connelly JB. The effect of bedrails on falls and injury: a systematic review of clinical studies. Age Ageing 2008;37 (4):36878.
Institute For Clinical Systems Improvement. Health Care Protocol: Prevention of Falls (Acute Care). Second Edition, April 2010. Heinze C, Halfens RJ, Dassen T. Falls in German in-patients and residents over 65 years of age. J Clin Nurs 2007;16(3):495-501.
Mertens E, Halfens RJ, Dassen T. Using the Care Dependency Scale for fall risk screening. J Adv Nurs 2007; 58(6):594-601.
NICE-National Institute for Clinical Excellence. Falls: the assessment and prevention of falls in older people, MidCity Place, London 2004. Rapp K, Lamb SE, Büchele G, Lall R, Lindemann U, Becker C. Prevention of Falls in Nursing Homes: Subgroup Analyses of a Randomized Fall Prevention Trial. J Am Geriatr Soc 2008;56(6):1092-7.
Rask K, Parmelee PA, Taylor JA, Green D, Brown H, Hawley J, Schild L, Strothers HS, Ouslander JG. Implementation and evaluation of a nursing home fall management program. J Am Geriatr Soc 2007;55(3):342-9.
Regione Lombardia Direzione Generale Sanità. “Mappatura del rischio” del Sistema Sanitario Regionale, Risultati settima edizione, Milano, aprile 2011.
RNAO-Registered Nurses’ Association of Ontario. Prevention of Falls and Fall Injuries in the Older Adult, Nursing Best Practice Guideline, 2005. Rubenstein LZ. Falls in older people: epidemiology, risk factors and strategies for prevention, Age Ageing 2006;35(suppl 2):37-41.
Rubenstein LZ, Josephson KR, Robbins AS. Falls in the Nursing Home, Ann Intern Med 1994;121:442-451. Sterke CS, Verhagen AP, van Beeck EF, van der Cammen TJM. The influence of drug use on fall incidents among nursing home residents: a systematic review, International Psychogeriatrics 2008;20:890-910.
Tommasini C, Talamini R, Bidoli E, Sicolo N, Palese A. Risk factors of falls in elderly population in acute care hospitals and nursing homes in north Italy: a retrospective study. J Nurs Care Qual 2008;23(1):43-9.
Voyer P, Verreault R, Mengue P, Azizah G. Prevalence of falls with minor and major injuries and their associated factors among older adults in long-term care facilities. Int J Older People Nurs 2007;2(2):119-130.
World Health Organization. WHO Global report on falls prevention in older age, Geneve 2007. Zanetti E, Castaldo A, Gobbi P, Superare la contenzione si può fare. Quaderni dell’Infermiere 3/2009, Federazione Nazionale dei Collegi Ipasvi.
Riferimenti legislativi
Delibera della Giunta Regionale della Lombardia del 14 dicembre 2001, n. 7435. Requisiti per l’autorizzazione al funzionamento e per l’accreditamento delle Residenze Sanitario Assistenziali per anziani (RSA).
Delibera della Giunta Regionale della Lombardia del 7 aprile 2003 n. 7/12618. Definizione degli standard di personale per l’autorizzazione al funzionamento e l’accreditamento delle Residenze Sanitarie Assistenziali per anziani e prima revisione del sistema di remunerazione.
Decreto n. 7295 del 22/7/2010 della Regione Lombardia. Linee di indirizzo e requisiti minimi regionali per l’implementazione di un sistema per la prevenzione e la gestione del rischio caduta del paziente degente in ospedale o in RSA- RSD.













