
Sostenere la domiciliarità: un progetto sperimentale per le famiglie che assistono un malato di Alzheimer
1 Marzo 2005
Numero 1-2005
di Luciana Quaia (Psicologa consulente presso Fondazione Bellaria Onlus)
Presentazione
La Fondazione Bellaria Onlus ha sede in Appiano Gentile (Como), nel corso della sua storia ha sempre cercato modelli innovativi per superare un concetto di “prestazione standardizzata”, sostituendola con un ‘immagine di “servizio mirato”, atto a rispondere all’emersione dei nuovi bisogni che l’allungamento della vita pone a particolari fasce di anziani e alle loro famiglie. Oggi, anno 2004, la Fondazione è impegnata nell’implementazione e miglioramento organizzativo di un sistema coordinato ed integrato dei propri servizi, per rappresentare agli occhi della comunità un circuito assistenziale e riabilitativo che segua la persona in un percorso di cura nei suoi diversi luoghi di vita, dal domicilio all’eventuale ambiente residenziale o semiresidenziale. Per rispondere a questo virtuoso obiettivo, sono state sinora attivate diverse forme di presa in carico.
A partire dalla casa di riposo si sono aggiunte, strada facendo:
- il centro diurno integrato
- il servizio notturno
- i pasti al domicilio
- il servizio di fisioterapia aperto al territorio
- i soggiorni climatici
- il servizio di assistenza domiciliare
- il servizio di assistenza domiciliare integrata.
I cambiamenti, prodotti con un ritmo assai più rapido negli ultimi anni, sono stati dettati dalla consapevolezza che, se si vuole effettivamente porre al centro della propria azione di cura non solo l’anziano, ma anche la famiglia che lo accompagna, diventa necessario sviluppare complementarietà fra cure domiciliari e cure residenziali. Infatti, nelle situazioni in cui la gestione dell’anziano a casa diventa gravosa, la possibilità di poter scegliere un circuito assistenziale in cui venga garantita la continuità della cura è sicuramente un valore aggiunto rispetto alla frammentarietà che, nonostante l’auspicata integrazione socio-sanitaria, ancora contraddistingue il sistema di erogazione di servizi alla persona.
Un nuovo progetto per le famiglie dei malati di Alzheimer
Emerge ormai in modo evidente che la famiglia non può essere solo interpretata come soggetto erogatore di assistenza premiabile attraverso l’erogazione di prestazioni economiche (voucher o assegno di cura) (Guaita, 2003). Pur essendo il sostegno economico indispensabile per favorire la permanenza della persona fragile nel proprio ambiente domestico, è quanto mai necessaria anche una risposta di supporto e consulenza ai bisogni della famiglia che accudisce un anziano nel decorso della sua malattia. Dalla condivisione di questa considerazione nasce nella nostra Fondazione, in aggiunta ai servizi già esistenti, un progetto sperimentale per un modello di cura focalizzato sull’aiuto alla famiglia che assiste un malato di Alzheimer (Fondazione Cariplo, 2003).
I presupposti del progetto
La Fondazione Bellaria già dal 1995 ha istituito il Nucleo Alzheimer seguendo le indicazioni della normativa regionale lombarda. Dal 2000 inoltre con l’apertura del Centro Diurno Integrato ha potuto ulteriormente rilevare le richieste e le necessità di appoggio avanzate dalle famiglie interessate dal problema della demenza.
Nello spirito del comma 1 dell’art. 16 della L. 328/2000 e soprattutto, come sopra ricordato, nella convinzione che l’RSA debba oggi diventare un punto di riferimento polifunzionale per far fronte alla complessità degli interventi necessari per garantire benessere e qualità di vita alla persona che invecchia, è sembrato utile allo staff direzionale, nonché agli amministratori della struttura, delineare un progetto a più livelli per soddisfare queste esigenze, sviluppando un sistema differenziato d’offerta a sostegno della domiciliarità e della prevenzione.
Numerosi studi evidenziano fra le difficoltà più influenti che causano l’isolamento della famiglia la mancanza di interlocutori affidabili (insufficiente appoggio del medico di base, numero limitato di servizi rispetto alla domanda, scarso ascolto alle problematiche gestionali, eccessiva burocratizzazione per le richieste di contributi). Tutto ciò si traduce in altrettanti fattori critici che concorrono ad aumentare il già pesante fardello assistenziale caratterizzato da congrui costi economici, sociali e psicologici. E’ ugualmente dimostrato da numerose indagini sociali che il familiare è disponibile ad affrontare il gravoso compito del “prendersi cura” e, che tale disponibilità è più esposta a rischio di esaurimento quanto più silente si dimostra il sistema dei servizi nel supporto di tale percorso (Censis, 1999). E’ anche urgente sottolineare il peso dei bisogni psicologici che, in misura ancor più rilevante, può determinare un arresto dell’impegno assistenziale e il conseguente ricorso all’istituzionalizzazione. E’ infatti superfluo rimarcare come la malattia di Alzheimer, proprio per il suo andamento evolutivo, ridefinisca in forma costante i bisogni di chi ne è afflitto, costringendo il caregiver a ricalibrare in continuazione modelli di comunicazione, di relazione, di intervento. Ovviamente sul piano psicologico ciò comporta sentimenti di smarrimento, inadeguatezza, impotenza, senso di colpa che, se non accolti e incoraggiati, sfociano inevitabilmente in momenti di crisi.
Gli interventi proposti alle famiglie
Alla luce dei dati evidenziati dalle ricerche e ponendo come obiettivi generali del progetto la prevenzione dell’isolamento e dell’emarginazione delle famiglie interessate dal problema della demenza, nonché l’integrazione tra risorse formali e informali del territorio e della rete personale della famiglia in difficoltà, gli interventi previsti per sostenere la domiciliarità possono essere così sintetizzati:
Assistenza domiciliare: la famiglia, quando si assume un compito assistenziale, diventa il primo servizio sociale per la persona non autosufficiente. Nel caso della malattia di Alzheimer, la presenza del familiare diventa assidua e si connota per una caratteristica di controllo per evitare che il malato possa farsi del male.
Man mano che la patologia evolve, diventa inoltre necessario inventare nuove forme e strumenti per sopperire a bisogni sempre diversi e sempre mutevoli. Questo inevitabilmente conduce il caregiver ad un cambiamento del ritmo della propria vita e all’esigenza di doversi sempre più concentrare sul lavoro di cura.
Ma esistono necessità quotidiane di assistenza che non sempre il familiare riesce a fornire da solo. Ecco che l’intervento dell’operatore domiciliare può costituire un valido appoggio sia per le attività di tipo pratico, sia per poter garantire al curante un breve tempo di respiro, sgravandolo dal dilemma di non poter lasciare solo il proprio caro nemmeno per un minuto. La Fondazione Bellaria offre un servizio domiciliare prestato da personale qualificato che può affiancare o sostituire il caregiver nell’assistenza del malato in casa propria nelle attività di tutti i giorni.
Il servizio ha come finalità la progettazione di una presa in carico personalizzata, all’interno della quale vengano:
- soddisfatti i bisogni della persona malata;
- favorite nel miglior modo possibile la sua funzionalità residua ed autonomia
- trasmesse ai familiari tutte le informazioni utili a migliorare le proprie capacità nello svolgimento del lavoro di cura
Servizio di ascolto e di orientamento: accade frequentemente di raccogliere un’impellente richiesta di aiuto da un sistema parentale che sta scoppiando e, nella formulazione di proposte, incontrare rifiuto o diffidenza. Questo atteggiamento, per certi versi, può apparire paradossale o irritante al servizio che si propone come riferimento. Dal punto di vista del familiare però la prospettiva cambia. L’intervento di un operatore domiciliare può essere valutato inopportuno perché il malato non lo desidera; il trasferimento in un’unità d’offerta semiresidenziale può generare timore per reazioni catastrofiche; il suggerimento di tecniche “stimolative” può erigere barriere determinate proprio dal legame di parentela di chi le propone. Insomma in casa nulla più funziona, ma nulla può essere risolutivo. Un servizio di counselling in questi casi risulta più efficace di un’immediata risposta “operativa”. L’ascolto, la ridefinizione dei problemi, la contestualizzazione degli eventi catastrofici, la focalizzazione dei ruoli di chi cura, l’utilizzo del tempo e dell’ambiente domestico servono innanzi tutto a ri-ordinare il pensiero di chi racconta e a riposizionare uno “start” nel marasma degli accadimenti. Senza la presunzione di risolvere globalmente le difficoltà esistenziali, già evidenziare il primo passo di un percorso da costruire insieme può costituire un successo e l’avvio di un’alleanza terapeutica di lunga durata.
Formazione e sostegno dei familiari: indubbiamente la famiglia rappresenta a tutt’oggi il principale supporto assistenziale alla persona colpita da malattia di Alzheimer o altre forme di demenza. Sappiamo che questa patologia provoca un grave e progressivo deficit cognitivo, affettivo e comportamentale che condiziona la vita quotidiana e le relazioni sociali di chi ne è affetto. Purtroppo la malattia può essere anche molto lunga e nella sua fase terminale arriva a richiedere un’assistenza continuativa di 24 ore. Il familiare che si assume il compito di prendersi cura di un malato demente dovrà non solo far fronte a un carico a lungo termine, ma anche a mutamenti del proprio coinvolgimento sia sul piano sociale che psicologico. Ecco perché diventa importante fornire un sostegno alle famiglie anche attraverso la trasmissione di informazioni utili alla gestione relazionale e pratica del malato (modalità di approccio, di comunicazione e di gestione dei disturbi del comportamento; saper riconoscere le proprie reazioni psicologiche di fronte alla malattia cronica; sapere quali servizi sono disponibili sul proprio territorio per “dare un aiuto” nel compito assistenziale). Il progetto prevede l’istituzione di un corso informativo rivolto a tutte le famiglie e cittadini che possono essere interessati da questa problematica. Il ciclo, di otto incontri, sarà tenuto presso la struttura da esperti della materia.
Ospitalità notturna periodica o temporanea: le persone affette da demenza sembrano spesso mostrare maggiori problemi comportamentali verso sera, diventando particolarmente irrequiete durante la notte. Possono alzarsi per cercare il bagno, disorientandosi nel buio e spaventandosi. Possono girare per la casa, vestirsi, cercare di cucinare, decidere di uscire, richiedere costante attenzione a chi gli sta vicino.
Possono vedere o sentire cose che non esistono. Oltre a stancarsi loro stesse, è probabile che causino forte disagio agli altri componenti della famiglia. Però, mentre il malato molto probabilmente recupererà il sonno durante la giornata, chi deve lavorare, studiare o assistere non potrà fare altrettanto. Se questo disturbo si ripete, l’estremo bisogno di riposo della famiglia sarà inesorabilmente compromesso. E non c’è nulla di più stressante di combattere contro la stanchezza dovendo prestare rigorosa attenzione a ciò che accade al malato. Inoltre il rischio è quello di comunicare la propria fatica attraverso gesti e relazioni nervosi, peggiorando l’umore del malato. La soluzione dell’ospitalità notturna costituisce una valida risposta all’incapacità fisica e psichica della famiglia di reggere un’assistenza continuativa 24 ore su 24 proponendo un periodo di “tregua”, di breve periodo dalle ore 18.00 alle ore 8.30 (o altre possibilità da concordare.
Oltre la famiglia, una risposta alla soggettività del malato.
Spesso le risposte assistenziali vengono organizzate sulla spinta di bisogni evidenziati dalla famiglia, anche perché il malato perde la capacità di comunicare in forma esplicita ciò che lo contraddistingue (bisogni, storia, desideri). Eppure l’esordio della malattia è lento, subdolo. Il malato conserva uno stato di coscienza e di percezione del sé che lo portano ad interrogarsi sulle sue condizioni e comportamenti. E’ questo un aspetto importante, ma trascurato poiché l’attenzione è ancora focalizzata sull’accertamento diagnostico, le cure farmacologiche, le valutazioni sanitarie. Sul piano psicologico è forte il rischio di imboccare quella spirale discendente così ben evocata da Mark Spivak che, nella sua teoria sulla genesi della disabilità, identifica il processo di desocializzazione nei continui insuccessi personali e sociali incontrati dal malato nel tentativo di soddisfare le richieste ed i bisogni propri e di coloro con cui entra in contatto (Siani et al., 1990).
Un inadeguato funzionamento sociale causerà fallimenti, delusioni, ferite, manovre al fine di evitare situazioni frustranti, isolamento, aumento del pessimismo, tali da sfociare in un reciproco allontanamento del malato dal contesto sociale e in un considerevole impatto emotivo sulle risorse psicologiche e fisiche del familiare che lo assiste. E’ quindi evidente che un passaggio importante del “prendersi cura” deve comprendere anche un sostegno psicologico al malato in quello che viene definito da Lazarus e Folkman (1984) l’adaptation-coping model, ovvero “modello del far fronte all’adattamento”. Aiutare la persona a sviluppare competenze adattative a ciò che gli sta accadendo può rinforzare il suo equilibrio emotivo e un’immagine positiva di sé anche di fronte alla posizione invalidante cui la patologia costringe.
Per tentare di raggiungere questo obiettivo, nel progetto viene offerta al malato la possibilità di accedere ad interventi di stimolazione cognitiva (possono beneficiare di questo tipo di terapia le persone in fase lieve-moderata della malattia). Il trattamento prevede un ciclo di sedute condotte dalla psicologa, nel corso delle quali vengono proposti esercizi che corrispondono a situazioni e attività della vita quotidiana il più possibile favorevoli alla conservazione dell’autonomia della persona malata, alla soddisfazione dei suoi bisogni e al rinforzo della propria identità personale e dell’integrazione familiare. Il piano terapeutico viene redatto a seconda delle capacità cognitivo-funzionali della persona cui è rivolto. Gli esercizi possono essere strutturati in diversi ambiti: di orientamento spazio-temporale, di reminiscenza, di terapia occupazionale, di abilità della vita quotidiana, di uso di strategie di memoria esterne.
Lavorare in rete
La sfida che oggi i servizi devono accogliere è quella di interpretare la cronicità di malattie invalidanti come possibilità di intervenire secondo un modello multifunzionale mettendo in sinergia non solo le proprie risorse, ma anche i diversi interlocutori presenti sul territorio. Sulla base di questo assunto le connessioni attivate dalla nostra Fondazione mettono in grado il familiare di poter accedere a diversi luoghi di cura, offrendo contemporaneamente il “filo di Arianna” che gli consenta di orientarsi nel labirinto delle offerte. In altri termini, pur conservando ogni servizio la sua specificità, non verrà perso il filo conduttore del riconoscimento e della presa in carico dell’individualità di ogni famiglia e del suo malato, evitando quindi la frustrazione di dover ogni volta che muta il bisogno ricercare il giusto percorso.
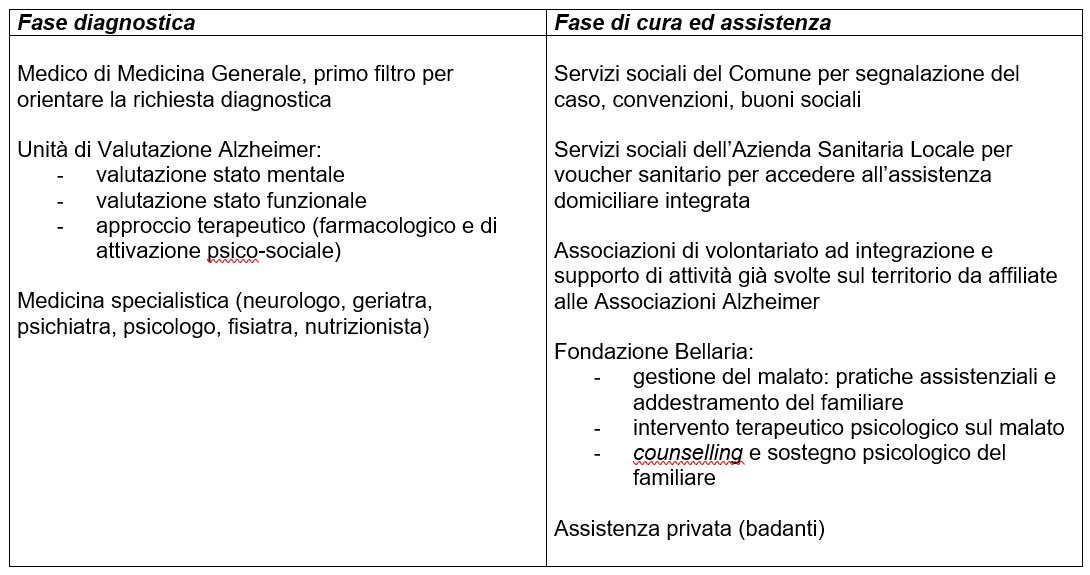
Tabella 1 – Gli attori “nodi” della rete dei servizi formali e informali
Controllo di qualità e valutazione dell’efficacia
E’ stato istituito un sistema di monitoraggio che si avvale di strumenti di valutazione atti a controllare il buon funzionamento del servizio. Per ogni accesso viene redatta una cartella contenente valutazioni inerenti: la condizione clinica, il grado della disabilità, lo stato cognitivo, eventuali disturbi del comportamento del soggetto malato. Per ciò che concerne il nucleo familiare, invece, vengono valutati l’utilizzo dei servizi e il carico assistenziale. Gli indicatori per la verifica intermedia e la valutazione finale riguardano: la qualità dell’assistenza e delle cure (piano di assistenza individualizzato; riunioni periodiche dell’équipe; impatto della cura), il livello di soddisfazione dei familiari (questionario) e la qualità della vita del malato e della famiglia dopo l’attivazione del servizio.
Prima verifica a quattro mesi dall’attivazione del progetto
Le azioni condotte sul piano operativo sono state innanzi tutto imperniate ad un’efficace diffusione del progetto che ha seguito più forme:
- predisposizione di un pieghevole con descrizione sintetica degli interventi proposti e costi dei singoli servizi;
- incontri pubblici presso alcuni Comuni convenzionati con la Fondazione;
- articoli su quotidiani e pubblicazioni locali;
- diffusione porta a porta del Comune di Appiano unitamente al giornalino parrocchiale;
- contatto con l’associazione Centro Donatori del Tempo di Como, affiliata alla Federazione Alzheimer Italia, per informazione diretta alle famiglie residenti nei Comuni limitrofi alla Fondazione;
- incontro con le assistenti sociali dei Comuni convenzionati e altri del distretto;
- annuncio radiofonico (Radio Mater);
- avviso alle Associazioni dei familiari dei malati di Alzheimer (Federazione Alzheimer Italia, Associazione Italiana Malattia di Alzheimer, Fondazione Manuli);
Grado di adesione riscontrato
Nonostante la scelta di orari (fascia tardo serale) che permettessero la partecipazione anche delle persone impegnate in attività lavorative, alle riunioni di presentazione del progetto non ha aderito un numero elevato di famiglie (da un minimo di 2 a un massimo di 15 nei vari Comuni in cui è stata promossa un’iniziativa pubblica).
A distanza di quattro mesi dall’avvio del progetto i contatti hanno riguardato:
- n. 10 famiglie interessate al ciclo di incontri formativi
- n. 4 famiglie interessate al servizio di assistenza domiciliare
- n. 3 famiglie interessate agli interventi di stimolazione cognitiva
- n. 1 famiglia interessata a colloqui di sostegno psicologico
Sono stati inoltre registrati 7 colloqui con famiglie che si sono presentate alla Fondazione per un servizio di ascolto e orientamento.
Prime osservazioni formulate al momento della verifica
a) I limiti dell’assistenza domiciliare
Il dato che emerge più evidente è che quasi tutte le famiglie che hanno contattato la Fondazione hanno provveduto al problema assistenziale attraverso la collaborazione con badanti. Da ciò ne deriva che la richiesta di servizio di assistenza domiciliare si pone come esigenza di sostituzione del giorno di permesso della badante stessa, con fasce orarie ampie (tutta la giornata o mezza giornata). Altre forme di intervento vengono considerate da queste famiglie inadeguate o insufficienti. Altre famiglie che si caricano in toto l’onere assistenziale, tendono a richiedere un servizio domiciliare non inferiore alle tre ore, durante il quale le attività specificatamente indirizzate alla cura del malato sono relativamente contenute, mentre il bisogno più rilevante è quello di una “compagnia di accudimento”.
E’ bene sottolineare che l’assistenza domiciliare, pensata come alternativa all’istituzionalizzazione, fonda la sua ragion d’essere sul fatto che esista una famiglia in grado di fornire prestazioni e, per essere ancora più franchi, che esista un coinvolgimento della figura femminile.
Analizzando la domanda, si nota che la critica maggiormente mossa è che il sostegno al domicilio è parziale, poiché non comprende l’estesa gamma dei problemi legati alla quotidianità, col rischio quindi di non costituire un effettivo “sollievo” per il sovraccarico assistenziale sostenuto dalle risorse familiari. Dal punto di vista economico, inoltre, nonostante un costo vantaggioso grazie al contributo della Fondazione Cariplo, si verifica che l’auspicato contenimento dei costi messo a confronto con un ricovero permanente, decade nel momento in cui il servizio necessita di essere più intensivo, a causa delle problematiche evidenziate dal soggetto. Ci sembra di poter affermare che di fronte a questi limiti che il servizio pone, la risposta che ne consegue sia quella dell’utilizzo di operatori privati a pagamento, tra i quali emergono i lavoratori stranieri. I dati riportati dall’Istat (2000) che evidenziano come il 7,4% di famiglie italiane con almeno un componente di 75 anni e più usufruisca di assistenza privata e come tale assistenza richieda un considerevole impegno in termini di ore (il 15% delle famiglie italiane che fanno assistere un anziano ricorre a operatori privati per più di venti ore a settimana) confermano queste osservazioni (Gori, 2001).
b) L’interesse per la stimolazione cognitiva
Parlare di riabilitazione cognitiva col malato demente incontra prevalentemente, negli ambienti medici, indifferenza e diffidenza rispetto alla sua efficacia.
Non è questa la sede opportuna per entrare nella complessità dell’argomento, ma giova segnalare che le famiglie che hanno contattato la Fondazione frequentemente interrogano sulle possibilità di offrire al proprio congiunto opportunità di “esercizio” per la memoria, soprattutto quando la persona è ancora in una fascia di età relativamente giovane. C’è molta franchezza nell’illustrare gli obiettivi che tale attività si pone, al fine di non creare false illusioni rispetto alla natura della malattia stessa. L’interesse rilevato orienterà, se il numero di famiglie sarà sufficiente, ad istituire qualche incontro finalizzato ad illustrare spunti di attivazione da utilizzare nella vita quotidiana.
Nuove tendenze progettuali
Lavorare su un progetto di aiuto significa ipotizzare una strategia per mutare una situazione problematica. Ma il progetto, per essere efficace, deve sollecitare costantemente una verifica fra gli obiettivi che ci si è posti e le situazioni che si incontrano, poiché per sua natura, il progetto nasce imperfetto e flessibile, proprio perché le scelte possano essere ri-orientate e ri-aggiornate.
Le testimonianze delle famiglie incontrate presentano, nel loro ruolo di datore di lavoro, molte fragilità rispetto ad una serie di problemi:
- l’offerta di lavoro privato è maggiormente rappresentata da persone extracomunitarie spesso presenti in forma non regolare, con abitudini, usanze e linguaggio molto lontane dalla mentalità dell’assistito (a maggior ragione nei confronti del malato demente)
- la qualificazione professionale è piuttosto bassa
- la qualità e la continuità della cura sono alquanto incerte
Queste indicazioni stanno correggendo in parte i contenuti del progetto iniziale. Una prospettiva sul lungo termine, ma sempre improntata allo sviluppo di nuovi modelli di intervento sociale, potrebbe essere quello di agevolare, all’interno della Fondazione, la creazione di una sorta di “agenzia locale” che favorisca l’incontro tra domanda e offerta (emersione e regolarizzazione dell’assistenza privata) e la qualità assistenziale (personale qualificato e di fiducia). Un’iniziativa sul breve termine, invece, è quello di estendere il ciclo informativo alle persone badanti già impegnate nel loro lavoro di cura, proponendo altresì incontri più mirati e circoscritti alle modalità comunicative e relazionali più adatte per l’accudimento di un malato con decadimento cognitivo. Queste sono naturalmente riflessioni su un “lavoro in corso” che presenta sfaccettature nuove rispetto al quadro delineato a livello progettuale.
L’idea che si rafforza è che oggi i servizi sono impegnati a fronteggiare situazioni molto dinamiche nel campo dell’assistenza: un allungamento di vita che trascina con sé lo spettro di dilatare una porzione di vita potenzialmente caratterizzata da patologie invalidanti; modificazioni importanti nella composizione della famiglia e progressiva riduzione di risorse attivabili nella rete parentale; elevati tassi di lavoro sommerso; contrazione della spesa pubblica e revisione critica dell’intera politica assistenziale sono tutti fattori che impongono un ripensamento degli attuali modelli di offerta. Occorre forse trovare formule che comprendano certamente interventi tradizionali socio-sanitari complementari alle risorse che il sistema-famiglia riesce ad attivare, ma che contemporaneamente sappiano promuovere forme di coinvolgimento capaci di “orchestrare” tutti i diversi protagonisti impegnati, ognuno secondo la propria individualità, nel lavoro sociale. Azioni di prevenzione, conoscenza ed informazione potranno essere i canali utili a sviluppare il potenziale partecipativo del singolo cittadino o di altre forme associate, fino a raggiungere un’integrazione di forze tali da costituire un valido punto di riferimento per coloro che vivono in una condizione di svantaggio e necessità.
NOTE
BIBLIOGRAFIA
Censis (1999), La mente rubata. I costi sociali e i bisogni assistenziali di una “malattia familiare”, Francoangeli, Milano.
Guaita A. (2003), Editoriale “L’incombente crisi delle cure a lungo termine” in: I Luoghi della cura, anno 1,n,. 2, pag. 5.
Gori C. (a cura di) (2001), Le politiche per gli anziani non autosufficienti. Analisi e proposte, FrancoAngeli, Milano.
Lazarus R.S., Folkman S. (1984), Stress, appraisal, and coping, Springer Publ. Comp., New York, USA.
Progetto presentato alla Fondazione Cariplo nel luglio 2002 e approvato nel luglio 2003.
Rielaborato da Siani R., Siciliani O., Burti L.(1990), Strategie di psicoterapia e riabilitazione, Feltrinelli, Milano, pagg. 286-295.















