Premessa
Insieme all’invecchiamento della popolazione sta cambiando anche la tipologia delle malattie di cui le persone soffrono e muoiono quali gravi malattie croniche, cancro e patologie multiorgano. Aumentano gli anni di vita in condizione di dipendenza,ed aumenta l’indice di fragilità molto alta. Ciò causa un complesso intreccio di fragilità fisiche, psicologiche e sociali, e il manifestarsi di nuovi bisogni che, con l’avvicinarsi della morte, cambiano rapidamente. Per tali ragioni sono sempre maggiori le richieste d’attivazione di forme complesse e avanzate di cura che richiedono il trasferimento a domicilio di cure intense e specifiche (tipiche della “medicina della complessità”), diverse da quelle che servono per la fase acuta (basate sulla “medicina dell’evidenza”) perché diversi sono gli obiettivi di salute. In sostanza, risulta evidente come una delle partite sulla quale si misurerà la tenuta del sistema di welfare sia proprio quella dell’assistenza domiciliare.
In questo contesto assume particolare importanza il documento, approvato dalla Commissione Nazionale Lea il 18 ottobre 2006,che caratterizza le cure domiciliari per profili di cura differenziati assumendo il principio della progettazione del “miglior percorso di cura domiciliare possibile” per malati, dove si combinano gradi differenti di comorbilità, disabilità e fragilità spesso estreme. Sono fortemente chiamate in causa sia le competenze professionali (definite attraverso un puntuale elenco di prestazioni) che quelle organizzativo-gestionali (con l’indicazione delle figure professionali maggiormente coinvolte, dei tempi medi di accesso e delle fasce orarie di operatività del servizio), nella ricerca di una combinazione ottimale dei livelli assistenziali che qualifichino l’adeguatezza della risposta clinico-asssitenziale ed organizzativa in funzione della natura dei bisogni.
Da anni i piani di programmazione sanitaria indicano nello sviluppo delle reti di cure domiciliari una concreta ed efficace risposta alle fasi avanzate di malattie croniche o inguaribili, anche a breve aspettativa di vita. Solo ora, però, con questa “nuova caratterizzazione dell’assistenza domiciliare”, si esce dalla genericità e dalla disomogeneità superando le definizioni approssimative degli interventi domiciliari, per loro natura meno standardizzabili di quelli in regime di ricovero in struttura residenziale, ma non per questo necessariamente più semplici; anzi, proprio la complessità è la chiave di lettura di situazioni e contesti in cui interagiscono numerose e differenziate dimensioni (Giunco, 2005).
Il concetto di fragilità, anche se non completamente chiarito, non può lasciare spazio ad interventi generici, carichi di pregiudizi, e alla rinuncia a curare con gli strumenti possibili. L’aumento del rischio indotto dalla fragilità non esime dal programmare atti preventivi mirati o cure adeguate, ed è indispensabile definire questo livello (Trabucchi, 2005). Di seguito si riassumono i punti salienti ed i principi che hanno ispirato la redazione del documento.
La definizione delle cure domiciliari
Le cure domiciliari consistono in trattamenti medici, infermieristici, riabilitativi, prestati da personale qualificato per la cura e l’assistenza alle persone non autosufficienti e in condizioni di fragilità,con patologie in atto o esiti delle stesse,per stabilizzare il quadro clinico, limitare il declino funzionale e migliorare la qualità della vita quotidiana.
Nell’ambito delle cure domiciliari integrate risulta fondamentale l’integrazione con i servizi sociali dei comuni. Il livello di bisogno clinico, funzionale e sociale deve essere valutato attraverso idonei strumenti che consentano la definizione del programma assistenziale, ed il conseguente impegno di risorse.
La caratterizzazione dei profili di cura
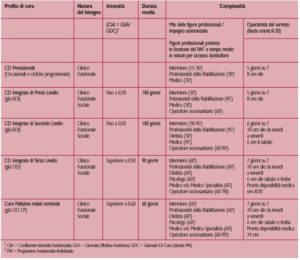
Le risposte domiciliari sono definite da precisi standard qualificanti e differenziati in relazione alla complessità del caso. Nella Tabella 1 sono riportati gli Standard qualificanti le attività di cure domiciliari in funzione della natura del bisogno, dell’intensità assistenziale definita attraverso l’individuazione di un coefficiente (CIA1) della complessità in funzione del mix e dell’impegno delle figure professionali coinvolte nel piano assistenziale individuale (Valore Gea2), della durata media del piano di cura (Gdc3) in relazione a precise fasi temporali (intensiva, estensiva, lungoassistenza) e delle fasce orarie di operatività dei soggetti erogatori.
Sono previsti i seguenti profili/livelli assistenziali:
- “Cure Domiciliari Prestazionali” caratterizzate da prestazioni sanitarie occasionali,o a ciclo programmato, in risposta ad un bisogno puntuale di tipo medico,infermieristico o riabilitativo che, anche qualora si ripeta nel tempo, non presupponga l’individuazione di un piano di cura multidisciplinare.
- “Cure Domiciliari Integrate di primo-secondo livello”. Le cure di primo e secondo livello assorbono quelle già definite ADI4. Questa tipologia di cure domiciliari – in funzione della differente complessità/intensità – è caratterizzata dalla formulazione del Piano Assistenziale Individuale (PAI), redatto in base alla valutazione globale multidimensionale, ed è erogata attraverso la presa in carico multidisciplinare e multiprofessionale; si rivolge a malati che,pur non presentando criticità specifiche o sintomi particolarmente complesssi,hanno bisogno di continuità assistenziale ed interventi programmati che si articolano sui 5 giorni (I livello) o sui 6 giorni (II livello).
- “Cure domiciliari integrate di terzo livello e cure domiciliari palliative a malati terminali” assorbono quelle già definite OD5 e l’assistenza territoriale domiciliare rivolta a pazienti nella fase terminale (OD-CP6). Tali cure sono caratterizzate da una risposta intensiva a bisogni di elevata complessità, definita dal PAI ed erogata da un’équipe in possesso di specifiche competenze. A determinare la criticità e l’elevata intensità assistenziale concorrono l’instabilità clinica, la presenza di sintomi di difficile controllo, la necessità di un particolare supporto alla famiglia e/o al caregiver. Si tratta di interventi programmati sui 7 giorni settimanali e, per le cure palliative, è prevista la pronta disponibilità medica sulle 24 ore, di norma erogata dall’équipe di cura, e comunque da medici specificamente formati.
L’individuazione delle prestazioni
Per ogni livello assistenziale, e per ogni profilo professionale, sono state individuate prestazioni relative all’attività clinica di tipo valutativo, diagnostico, terapeutico, all’attività educativo relazionale-ambientale ed all’attività di programmazione. Viene delineato un sistema capace di affrontare con competenza aspetti clinico assistenziali e tecnico organizzativi complessi, con una specifica attenzione alle attività che accompagnano le situazioni umanamente più difficili. A tale proposito, si individua nella funzione di “case management” lo strumento per una concreta presa in carico dei bisogni complessivi del malato e della sua famiglia allo scopo di supervisionare e coordinare l’intero iter assistenziale.
In tal modo i servizi si adattano al singolo paziente che riceve ciò di cui ha bisogno, puntualmente declinato per profili di cura – intensità assistenziale – figura professionale, quando ne ha bisogno, con garanzia di continuità di cure sulle 24 ore. La famiglia è supportata negli atti assistenziali da uno specifico percorso formativo per il self / family care management. La definizione delle principali prestazioni erogabili (nomenclatore delle prestazioni domiciliari) che qualificano i progressivi livelli assistenziali, e le specifiche figure professionali, hanno reso possibile l’individuazione degli standard quanti-qualitativi e la determinazione di ipotesi remunerative degli erogatori.
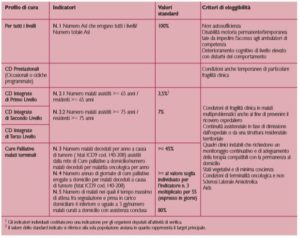
L’individuazione di un set minimo di indicatori di verifica e la definizione di criteri omogenei di eleggibilità
Nella Tabella 2 vengono riassunti gli indicatori di verifica dell’erogazione delle cure domiciliari e i criteri di eleggibilità.Per la rete di cure palliative sono stati richiamati gli indicatori e gli standard previsti dal DM 22/2/2007 n.43 (Decreto del Ministero della Salute n.43 – 22/2/2007).
Si compie, in tal modo, un importante passo verso un’appropriata, uniforme ed equa risposta ai malati che necessitano di cure domiciliari continuative ed erogate da équipe dedicate ed integrate dalla componente specialistica. Tutto ciò a garanzia di un razionale impiego della spesa sanitaria, una riduzione dei ricoveri impropri, un’adeguata personalizzazione/umanizzazione dell’assistenza e, in definitiva, anche di un migliore funzionamento degli ospedali stessi destinati ad assumere, sempre più, il ruolo di strutture erogatrici di cure intensive in fase acuta e di prestazioni diagnostico-terapeutiche ad elevata complessità.
La valorizzazione economica dei profili di cura
Con la valutazione economica degli interventi domiciliari rivolti ai malati fragili, sulla base di bisogni qualitativamente e quantitativamente definiti, si forniscono elementi per una puntuale programmazione delle risorse umane e strumentali necessarie a garantire in modo omogeneo i LEA, attraverso il trasferimento di attività dal livello ospedaliero e/o residenziale a quello domiciliare, con l’obiettivo di mantenere l’equilibrio economico finanziario complessivo.
Questa prospettiva consentirà, tra l’altro, di uscire dal circuito di un ospedale, vissuto dai cittadini – in mancanza di alternative credibili – come perno del sistema, che drena una quota rilevante di risorse impedendo ai servizi domiciliari territoriali di crescere e fidelizzarsi. La letteratura e le esperienze di buona pratica hanno dimostrato come al crescere di servizi di cure domiciliari, caratterizzati da precisi standard qualitativi (livelli assistenziali differenziati per complessità in grado di assicurare cure specialistiche, intensità assistenziale in funzione della natura del bisogno, continuità di cure sui sette giorni e pronta disponibilità medica sulle 24 ore per le cure di fine vita), non solo migliora la qualità e la continuità dell’assistenza (i malati e le loro famiglie quando possibile scelgono e gradiscono di essere curati a casa) diminuiscono in modo significativo il tasso di ospedalizzazione, la durata delle degenze ed il tasso di ricovero in strutture residenziali degli ultrasettantacinquenni.
La stima del costo pro capite per residente, al raggiungimento dei valori standard proposti negli indicatori di verifica, di cui alla Tabella 2, è pari a € 18 (di cui € 4 per le cure palliative). Tali costi non comprendono la spesa farmaceutica, protesica, diagnostica, specialistica e di laboratorio, i costi aggiuntivi per l’assistenza domiciliare dei MMG ed il ribaltamento dei costi aziendali del soggetto erogatore.
Conclusioni
Il lavoro sviluppato dalla Commissione Nazionale Lea apre ad un nuovo scenario nel quale individuare lo spazio per proteggere le parti più fragili della popolazione, assicurando loro un servizio sanitario e sociale in grado di rispondere alle necessità, che sono mutevoli. Nei soggetti fragili, fatti acuti intercorrenti, anche banali, danno origine all’insorgenza di complicanze, aggravamenti delle patologie concomitanti, oscillazioni cliniche, ritardi nella stabilizzazione.
Ai nuovi bisogni è possibile rispondere in modo efficace purché vi sia:
- una correlazione tra gli interventi assistenziali, e un coordinamento dei diversi settori impegnati, in grado di assicurare la necessaria continuità delle cure tra servizi ospedalieri, domiciliari e residenziali;
- una adeguata lettura della complessità dei problemi da affrontare attraverso la valutazione multidisciplinare e multidimensionale, capace di misurare in modo puntuale ciascuna delle componenti della fragilità;
- lo sviluppo di competenze, di livello anche specialistico, in grado di gestire al domicilio la complessità del percorso di cura e la variabilità con la quale si esprimono e si modificano i bisogni del malato;
- un’appropriata stima delle risorse assistenziali necessarie che identifichi il setting assistenziale in termini di mix delle figure professionali coinvolte (valore economico della giornata effettiva di assistenza), di durata del percorso di cura e di impegno assistenziale (intensità dell’assistenza ovvero frequenza degli accessi);
- uno stretto collegamento con il volontariato e con le risorse informali della comunità. Il documento sulla caratterizzazione delle cure domiciliari indirizza verso lo sviluppo di azioni capaci di fornire risposte concrete ai problemi dei malati e delle loro famiglie, affiancando alle capacità tecnico-scientifiche anche le necessarie competenze gestionali.
Si prospettano Servizi in grado di agire con precisione nei metodi, con chiarezza di obiettivi, capaci di verificare il proprio operato in termini di appropriatezza, anche attraverso l’adozione di specifici indicatori assistenziali e gestionali. Se non sono lasciate sole le famiglie scelgono e gradiscono le cure a casa: c’è più qualità, più efficienza, maggiore rispetto delle abitudini di vita delle persone e delle loro scelte.
In base ai dati messi a disposizione dai rapporti sull’ADI di Cittadinanzattiva (2006) nel nostro Paese si registra una scarsa diffusione della terapia del dolore e della continuità assistenziale, sia nel passaggio dalle cure ospedaliere alle domiciliari che nella copertura sanitaria sulle 24 ore; inoltre, alcuni costi dell’assistenza ricadono ancora sulle famiglie. Il Lea domiciliare non è omogeneamente garantito: le regioni del sud sono quelle che investono meno nella costruzione della rete domiciliare ed i livelli di copertura complessivi (numero assistiti, ore medie di assistenza per assistito e costo procapite) pur essendo in crescita sono ancora molto bassi rispetto ai valori standard indicati.
Chi è istituzionalmente preposto a garantire i Lea non può rinunciare a sostenere lo sviluppo delle cure domiciliari soprattutto nelle situazioni più estreme, tecnicamente faticose, costose e psicologicamente più pesanti. Ci attendiamo, nei prossimi anni, un significativo sviluppo del settore, ma anche una puntuale opera di monitoraggio delle azioni intraprese e dei risultati raggiunti dalle regioni.
Note
- CIA = Coefficiente di intensità assistenziale: numero GEA/ numero GdC
- GEA = Giornata Effettiva di Assistenza: giorno nel quale è stato effettuato almeno un accesso domiciliare; il Valore Gea esprime il costo della giornata di assistenza in funzione del mix e del numero di accessi effettuati da uno o più operatori
- GdC = Giornate di cura: durata del piano di cura dalla presa in carico alla dimissione dal Servizio
- ADI: Assistenza Domiciliare Integrata
- OD: Ospedalizzazione Domiciliare
- OD-CP: Ospedalizzazione Domiciliare Cure Palliative
Bibliografia
Cittadinanzattiva, Rapporto sull’assistenza domiciliare integrata, Roma 2006.
Decreto del Ministero della Salute n.43 – 22/02/2007 Regolamento recante: “Definizione degli standard relativi all’assistenza ai malati terminali in trattamento palliativo, in attuazione dell’articolo 1, comma 169, della legge 30 dicembre 2004,n.311”.
Giunco F. Cura e Ministero della Salute Commissione Nazionale Lea www.ministerosalute.it>Home>Programmazione Sanitaria e Qualità>LEA> Attualità>Notizie.
Trabucchi M. I Vecchi, la città e la medicina, Il Mulino,2005.
Bibliografia consigliata
Censis, Finanziare i costi per la long term care: Strumenti, Previsioni, Esperienze. L’indagine di popolazione: Lombardia ed Italia a confronto. Roma, Dicembre 2004.
Crepaldi C, Giunco F. Anziani, istituzionalizzazione e cure domiciliari – Il caso lombardo, Franco Angeli,2005.
Documenti di Lavoro del progetto di ricerca Finalizzata ex art 12 “La condizione dell’anziano non autosufficiente- Analisi comparativa delle attuali forme di tutela e delle potenziali prospettive” Unità Operative: Regioni Lazio, Lombardia, Marche, Molise, Sicilia, Toscana, Umbria, Veneto, Provincia autonoma di Trento, Anci-Federsanità, Censis, Assr, Roma, Luglio 2005.
Gori C. Politiche sociali di centro-destra: la riforma del welfare lombardo, Carocci editore,2005.
Ministero della Salute: Progetto Mattoni Assistenza primaria e prestazioni domiciliari, Documento Sperimentazione della scheda Flusso informativo nazionale: Prestazioni domiciliari,24 ottobre 2005.
Comitato Ospedalizzazione Domiciliare: Caratterizzazione dei servizi di Cure Domiciliari Comitato Cure Palliative: Il modello organizzativo per la realizzazione della rete di cure palliative Commissione Stato Vegetativo e Stati di Minima Coscienza: Documento Conclusivo Commissione per lo studio delle problematiche concernenti la diagnosi, la cura e l’assistenza dei pazienti affetti da Sclerosi Laterale Amiotrofica: Rapporto di Lavoro
Scaccabarozzi G, Lovaglio P, Limonta F.et al. DRG domiciliari. La Asl di Lecco studia i parametri del livello assistenziale unico. Il giusto peso all’home care,Sanità Management.Il Sole 24 ore Sanità 2005;4/5:9-17.
Scaccabarozzi G, Lovaglio P, Limonta F. et al. Progetto finanziare i costi per la long term care – UO n.2 Asl Lecco. Edizione a cura Asl di Lecco (www.asl.lecco.it) Ricerca finalizzata ex art 12,2005:1-123. Scaccabarozzi G, Lovaglio P, Limonta F.et La remunerazione delle attività di assistenza domiciliar. In:Falcitelli N,Langiano T.La remunerazione delle attività sanitarie: caratteristiche attuali e ipotesi evolutive il Mulino, Collana Fondazione Smith Kline: Management, economia e politica sanitaria 2006: 89-118. Zucco F.Aspetti economici in cure palliative e terapia del dolore.Cure palliative in Italia: stato dell’arte e proposte attuative, Centro Studi e Cultura Contro Il Dolore, stato dell’arte, anno 2005.












