
Introduzione
La popolazione delle Residenze Sanitarie Assistenziali (RSA) è molto eterogenea: anziani, grandi vecchi, ma anche adulti con perdita di autonomia: soggetti frequentemente affetti da polipatologie e con una riserva d’organo assai variabile in funzione sia dell’età sia delle malattie croniche concomitanti; anziani più o meno “fragili”, che di fronte a patologie, anche di lieve entità, perdono il compenso clinico e lo recuperano con difficoltà. Si tratta di una popolazione particolarmente a rischio di sviluppare malnutrizione con eziopatogenesi multifattoriale.
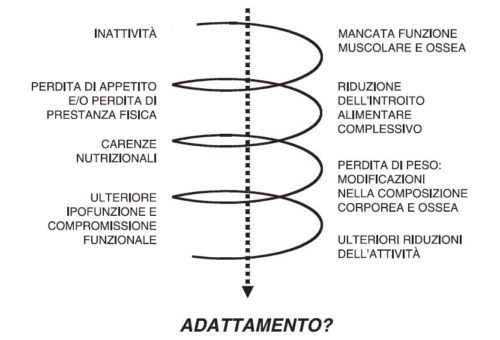
Un parametro molto importante nella valutazione della malnutrizione è la perdita di peso, che nell’anziano troviamo associato a molte condizioni (Morley J.E., 1999): – sociali: povertà, bassa scolarità, solitudine, isolazione sociale, istituzionalizzazione, compromissione funzionale tale da influenzare le attività quotidiane; compromissioni neurologiche e psichiche: demenze, parkinsonismi, alterazioni della sfera affettiva e del tono dell’umore, asocialità, alcolismo, anoressia, disturbi del sensorio (ipovisus, disgeusia, iposmia); cause mediche: patologie del cavo orale e del tratto gastroenterico, diabete, insufficienza epatica e renale, broncopneumopatia cronica ostruttiva, cachessia cardiaca, traumi e sindromi d’allettamento, patologie neoplastiche, terapie farmacologiche. Condizioni che accompagnate da inappetenza e iporessia, ma anche a inattività, la quale a sua volta conduce verso la malnutrizione proteico-energetica cronica con sarcopenia (riduzione della massa muscolare e modificazione della composizione corporea): inattività, mancata funzione muscolare e ossea, perdita di appetito e/o di prestanza fisica, riduzione dell’introito alimentare complessivo, carenze nutrizionali, perdita di peso e modificazioni nella composizione corporea e ossea, ulteriore ipofunzione e compromissione funzionale funzionale, ulteriore riduzione dell’attività, malnutrizione proteico-energetica cronica.
In questa spirale progressiva, l’organismo sembra trovare una sorta di adattamento (De Jong N., 2000) (Fig. 1). Sotto il profilo metabolico, infatti, l’iponutrizione cronica è paragonabile al digiuno protratto, caratterizzato dall’aumentato utilizzo dei corpi chetonici da parte dei tessuti non strettamente glicolitici e dalla riduzione della spesa energetica basale.
La malnutrizione da deplezione cronica, o malnutrizione marasmatica, si caratterizza per un deficit nutrizionale prevalentemente energetico; nel lungo termine, ciò si traduce inevitabilmente anche in un deficit plastico, proteico e di micronutrienti; clinicamente si osserva una deplezione delle riserve adipose e delle masse muscolari (tipicamente a livello dei muscoli interossei del metacarpo, del deltoide e del quadricipite femorale nelle forme più gravi), mentre le proteine circolanti si mantengono entro i limiti della norma, quando la sintesi non sia condizionata da dismetabolismi o stati infiammatori. In condizioni di stabilità clinica, l’anziano con malnutrizione cronica e sarcopenia “sta bene”, ma in corso di acuzie la perdita della capacità omeostatica si traduce in incapacità di adattamento alle aumentate richieste metaboliche con maggiori complicanze, morbilità e mortalità.
Malnutrizione e sue complicanze
I meccanismi principali attraverso i quali la malnutrizione proteico-energetica condiziona la prognosi sono la perdita del patrimonio proteico e la perdita dell’immunocompetenza; da un lato, la condizione di deplezione cronica con perdita del patrimonio proteico rende assai difficile la risposta alle aumentate richieste metaboliche dettate dallo stress (aumento della spesa energetica e del catabolismo proteico), dall’altro, alle alterazioni dei meccanismi di difesa dell’ospite (meccanismi specifici, aspecifici e barriere fisiche) conseguono infezioni più gravi e di più lunga durata. È ampiamente descritto nella letteratura scientifica internazionale che la malnutrizione porta a prolungamento dei ricoveri nei pazienti ospedalizzati, prolungamento della riabilitazione, riduzione della qualità della vita e costi non necessari per la cura della salute.
In considerazione, inoltre, dell’allungarsi della vita media e del conseguente incremento del numero di soggetti bisognosi di interventi sanitari a vari livelli, la valutazione della malnutrizione nell’anziano è ancora più rilevante. L’Italia è il primo Paese al mondo come numero di anziani, con una prevalenza di ultrasessantacinquenni del 18,4% nel 2001 (Colis J.P., 2003) e di questi oltre la metà sono ultrasettantacinquenni (http\\www.oecd.org); le valutazioni demografiche sono incerte, ma secondo l’OECD, Organisation for Economic Co-operation and Development, è verosimile che l’attuale rapporto anziani/adulti raddoppierà verso la metà del secolo (Colis J.P., 2003).
Studio sullo stato nutrizionale in un istituto geriatrico in Milano
In un nostro studio epidemiologico (Crippa A., 1998) abbiamo valutato 212 anziani con età media 82,7 anni (range 65-999, 73 maschi e 139 femmine, ricoverati presso il nostro istituto, il 75% in RSA e il restante 25% in reparti di lungodegenza riabilitativa, con una durata di ricovero molto variabile, in media superiore ai due anni; il 63% era affetto da polipatologia, l’85% era compromesso dal punto punto di vista neurologico, soprattutto per esiti di ictus e sindromi demenziali, e in gran parte erano soggetti non autosufficienti (Tab. 1). Lo stato nutrizionale venne valutato attraverso misurazioni antropometriche e parametri ematochimici. Gli indici antropometrici furono valutati prendendo come riferimento la distribuzione in percentili dello studio multicentrico del CNR sullo stato nutrizionale nei soggetti anziani (Melchionda N., 1989), una casistica nazionale che include soggetti di età fino a 95 anni con una distribuzione in percentili distinta in base al sesso e all’età (anziani giovani di 65-74 anni e anziani vecchi di 75-95 anni), assicurando quindi una buona comparabilità.

Nel 42% dei casi almeno uno dei tre indici antropometrici considerati (Tab. 2) risultò inferiore al 5° percentile. L’albuminemia risultò inferiore ai limiti minimi di riferimento nel 58% dei casi; la conta dei linfociti risultò inferiore a 1500/ml nel 40% dei casi.
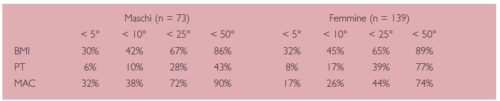
La prevalenza della malnutrizione nella nostra popolazione sembrava sostanzialmente sovrapponibile ad altre importanti casistiche della letteratura prese a confronto: uno studio porspettico su 500 pazienti ospedalizzati in geriatria, pneumologia, medicina, ortopedia e chirurgia (McWhirter J.P., 1994); uno studio trasversale su 200 pazienti lungodegenti ultrasessantacinquenni (Keller H.H., 1993); uno studio epidemiologico sulla mortalità a 18 mesi in 300 pazienti ospedalizzati ultrasettantacinquenni (Volkert D., 1992).Tuttavia i criteri utilizzati per fare diagnosi di malnutrizione non erano univoci nei diversi studi. Nella nostra casistica, pertanto, innalzando il cut-off dei parametri antropometrici dal 5° al 10° percentile, la prevalenza dei dati patologici saliva dal 42 al 56% dei casi. La mancanza di criteri diagnostici univoci rendeva il confronto difficile e metteva in evidenza la necessità di disporre di criteri diagnostici standard per la malnutrizione nell’anziano. Fra gli indicatori di malnutrizione più utilizzati, soprattutto in passato, vi è la concentrazione plasmatica di albumina, indice di sintesi proteica e fattore prognostico di sopravvivenza; tuttavia l’albuminemia risente in misura importante dello stato infiammatorio, della funzionalità epatica e renale e non può quindi essere considerato un indicatore nutrizionale puro, ma va valutato in un contesto clinico più ampio.
Ovvia è l’importanza dei parametri antropometrici, dato l’elevato rischio di malnutrizione marasmatica cui è esposta la fascia più anziana della popolazione. Tuttavia, con l’invecchiamento aumenta la variabilità tra soggetti e quindi gli anziani rappresentano la popolazione più eterogenea, anche quando suddivisi per decadi di età o per età funzionale/biologica. Sulla base di queste considerazioni l’OMS (De Onis M., 1996) invitava a considerare con cautela i dati antropometrici dei grandi studi epidemiologici quali dati di riferimento per la popolazione anziana, quando non suddivisi per decadi e per sesso e non espressi come media, deviazione standard e percentili per ciascun parametro.
Negli anni più recenti l’attenzione si è allontanata dagli indicatori biochimici attribuendo maggiore significato agli indici antropometrici e all’introito alimentare (Kondrup J., 2003).Tra gli indici antropometrici viene in particolare considerato il peso corporeo, espresso come BMI in kg/m2, e ancor più la perdita di peso corporeo negli ultimi 3-6 mesi. Un problema centrale nell’analisi ponderale, infatti, è che nell’ambito dei soggetti con basso peso corporeo sono compresi quelli che sono sempre stati magri e attivi, i magri fumatori e coloro che sono dimagriti in conseguenza di una salute cagionevole (molte malattie con un’elevata mortalità si associano a calo ponderale, che talora si manifesta molti anni prima del decesso!) (Willett W. C., 1997).
L’intervento nutrizionale
Per ridurre il rischio di malnutrizione cui sono esposti gli ospiti delle RSA è fondamentale l’attento monitoraggio del peso corporeo e dell’introito alilmentare.Va garantita la quota alimentare necessaria e aumentato il livello di attenzione sulla quota assunta e sulle cause della eventuale ridotta/mancata assunzione alimentare; è necessario elaborare strategie che permettano di offrire un’alimentazione formulata in maniera tale da poter essere assunta e, in caso di acuzie, va non solo considerata la necessità di un supporto calorico e proteico, ma garantito sin dall’inizio un adeguato apporto di micronutrienti, che da un lato sono fattori indispensabili per i metabolismi, dall’altro la loro carenza è spesso concausa dell’inappetenza e dell’iporessia. È altresì noto che le carenze di micronutrienti si instaurano molto più facilmente in condizioni di introito energetico complessivo ridotto, quindi negli ospiti delle RSA estremamente sedentari o negli anziani istituzionalizzati con massa corporea bassa.
La sorveglianza nutrizionale deve essere continua e, in caso di aumentati fabbisogni e/o ridotti apporti o di calo ponderale non desiderato, prima di ricorrere alla via enterale deve essere tentata la via orale attraverso l’alimentazione orale assistita (che utilizza specifiche variazioni della composizione e consistenza dei pasti e la fornitura di integrazioni dietetiche specificamente formulate) e il corretto uso degli integratori. La somministrazione di questi ultimi deve essere integrativa e non sostitutiva al pasto, con somministrazione preferibilmente protratta a lungo termine e accompagnata da un attento monitoraggio dell’assunzione reale. È utile l’impiego di prodotti ad alta densità calorica e, salvo indicazioni particolari, nella malnutrizione proteico energetica cronica va data la preferenza ai prodotti con rapporto calorie/azoto elevato.
Il passaggio alla nutrizione artificiale deve essere ben ponderato, ma non rimandato eccessivamente; è importante intervenire con tempismo per evitare il “failure to thrive” (cioè l’incapacità alla ripresa vitale) che è spesso irreversibile. L’indicazione alla nutrizione enterale non può prescindere da un’attenta valutazione degli aspetti clinici e delle considerazioni etiche; richiede un’accurata identificazione dei fabbisogni e la consapevolezza che i risultati attesi non saranno immediati in considerazione della risposta metabolica lenta dell’anziano.
Conclusioni
La problematica nutrizionale in ambito sanitario è attualmente di grande rilevanza. Ne è una conferma il recente documento del Comitato dei Ministri del Consiglio Europeo sulla problematica nutrizionale negli ospedali (Committee of Ministers. Council of Europe; 2003), le cui premesse essenziali sono riportate nella Tabella 3.
La risoluzione esorta i governi degli stati membri e le autorità sanitarie a tutti i livelli a implementare le 116 raccomandazioni contenute nelle appendici (parte integrante del documento), mettendo in evidenza come il problema sia irrisolto e necessiti di grande impegno per essere affrontato.

Le vie indicate per ottenere risultati propositivi sono:
- sviluppare standard operativi per la valutazione e il controllo del rischio nutrizionale;
- includere tra gli standard per l’accreditamento lo screening del rischio nutrizionale, la valutazione e il monitoraggio dello stato nutrizionale;
- adoperarsi affinché la cartella clinica di ciascun paziente contenga informazioni nutrizionali e vi sia registrato l’introito alimentare dei pazienti a rischio nutrizionale e di quelli in terapia nutrizionale;
- definire linee guida nazionali e standard per l’approvvigionamento alimentare, comprendenti diete speciali su indicazione medica;
- implementare un programma di formazione continua in nutrizione clinica per tutto il personale sanitario;
- intraprendere studi per validare i metodi di screening e l’effetto dell’alimentazione ordinaria e del supporto nutrizionale sull’outcome.
In considerazione dell’elevato rischio e dell’alta prevalenza di malnutrizione nell’anziano, in ambito geriatrico l’applicazione di tali raccomandazioni deve essere prioritaria.
Bibliografia
Colis J.P. Population ageing: pacing the challenge. OECD 2003, sept 26.
Committee of Ministers. Resolution ResAP(2003)3 on Food and Nutritional Care in Hospitals. Strasbourg: Council of Europe; 2003.
Crippa A. et al. Epidemiologia e criteri di valutazione della malnutrizione. Geriatric & Medical Intelligence “Medicina e Anziani” 1998; 7 S-2:
7-11.
De Jong N. Nutrition and senescence: health aging for all in the new millennium? Nutrition 2000; 16: 537-40.
De Onis M., Habicht J.P. Anthropometric reference data for international use: recommendations from a World Health Organization Expert Committee. Am J Clin Nutr 1996; 64: 650-8. http\\www.oecd.org
Keller H.H. Malnutrition in hospitalized elderly: how and why? J Am
Geriatr Soc 1993; 41: 1212-8.
Kondrup J. et al. ESPEN guidelines for nutrition screening 2002. Clinical Nutrition 2003; 22: 415-21.
McWhirter J.P., Pennington C.R. Incidence and recognition of malnutrition in hospital. BMJ 1994; 308: 945-8.
Melchionda N. et al. Epidemiologia dei soggetti anziani. Lo studio multicentrico del CNR. Giorn Gerontol 1989; 37: 563-87.
Morley J.E., Thomas D.R. Anorexia and aging: pathophysiology. Nutrition 1999; 15: 499-503.
Volkert D. et al. Malnutrition in geriatric patients: diagnostic and prognostic significance of nutritional parameters. Ann Nutr Metab 1992; 36: 97-112.
Willett W.C.Weight loss in the elderly: cause or effect of poor health? Am J Clin Nutr 1997; 66: 737-9.












