
L’inerzia demografica e i tassi di carico di cura della non autosufficienza
Quando si parla di carico sociale della struttura demografica si fa di norma riferimento a un indice che misura quante persone da 65 anni in su sono a carico di ogni persona in età potenzialmente lavorativa, tra i 15 e i 64 anni. Sappiamo che questo indice, al censimento del 2001, era pari a 1,31 anziani ogni adulto, con differenze territoriali marcate (dai 2,41 anziani della Liguria ai 0,77 della Campania). E sappiamo che si tratta di un rapporto destinato a crescere sensibilmente: già nel 2010 gli anziani saranno 1,46 ogni adulto (un 15% in più in soli dieci anni, e con il consueto ventaglio da 2,54 a 0,90). Ma che senso ha assumere come popolazione ‘a carico’ quella in età di pensione? E ha davvero senso, specularmente, spalmare il carico della solidarietà sociale su tutti gli adulti tra i 15 e i 65 anni, se non nell’importantissimo ma riduttivo significato di supporto economico? Analizziamo per ordine le due questioni (2004a).
La curva del tasso di perdita di autonomia funzionale, stimata a partire dal database integrato di quattro studi e descritta in un precedente contributo (Micheli, 2004b) consente alcune simulazioni di scenari futuri. Al 2005 in Italia saranno presenti 11 milioni 335mila cittadini sopra i 65 anni; diventeranno 12 milioni circa nel 2010, 13 milioni e 700mila nel 2020, 16 milioni nel 2030, 18 milioni e spiccioli dal 2040 e fino al 2050: duecentomila anziani in più ogni anno. Applicando la curva dei tassi di non autonomia ai dati italiani dal 2010 al 2040 si ottengono le curve della popolazione ‘fragile’ (almeno potenzialmente) riportate in figura 1. Impressiona l’impennarsi del fenomeno: l’età a massima incidenza di fragilità (che si sposta in avanti di 5 anni, da 86 a 91 anni) passa da una numerosità inferiore ai 60mila soggetti nel 2010 a 140mila nel 2040. Il totale delle situazioni di non autonomia dai 65 anni in su passa da un milione nel 2010 a due milioni nel 2040, cioè nell’arco di una sola generazione (tabella 1). Il fatto è che la popolazione anziana in condizioni di non autosufficienza cresce con ritmo assai superiore a quello del complesso della popolazione sopra i 65 anni, poiché la perdita di autosufficienza incide assai più pesantemente sulle classi di età degli older older, il cui tasso di crescita nei prossimi decenni è più consistente degli altri.
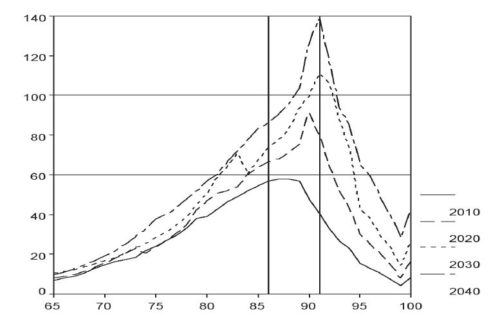

Fermiamo la nostra attenzione sugli ultraottantenni: tra di essi, coloro che presenteranno problemi di non autosufficienza nei prossimi decenni cresceranno di due volte e mezzo nell’arco di 30 anni. Chi si occuperà di loro? Ecco il secondo snodo del coté sociale nelle dinamiche demografiche. Il loro accudimento non è – a tuttoggi – affidato indistintamente a uomini e donne di ogni età adulta ma va a gravare sulle spalle di caregiver donne. Donne che (sistema residenziale assistito e mercato delle badanti a parte) sono generalmente le figlie cinquantenni degli anziani stessi.
Se allora costruiamo un indice di carico sociale ad hoc, che possiamo chiamare Indice di cura: Icare = P≥80/PF50-59, il problema del carico di cura diventa ancora più forte e percepibile: infatti, se fino al 2020 la popolazione femminile 50-59 delle potenziali caregiver sale dalle 3 milioni e 800mila di oggi a circa 4 milioni e 600, a quel punto si ferma oscillando pericolosamente come sul bordo di un precipizio per un quinquennio, per poi gettarsi in sfrenata discesa fino a tornare poco più di tre milioni nel 2050. Oggi e grossomodo fino al 2010 (tab. 1) su 100 donne di 50-60 anni gravano 24 anziani non autosufficienti (uno ogni quattro), di cui 16 sopra gli 80 anni. Ma diventeranno 40 (di cui 30 over 80) nel 2030, e addirittura 75 (di cui 63 over 80) nel 20501. Eccole allora, le nostre bimbe di oggi che bene farebbero a pestare i piedi e strillare, perché il loro futuro di cinquantenni è segnato da un carico di cura insostenibile. Ogni quattro bimbe delle nostre case ci saranno tre anziani da accudire.
Lasciarsi andare
L’anziano che tutti noi siamo o saremo, è come un equilibrista che volteggia su un filo appeso a grande altezza, muovendosi con delicatezza nel vuoto delle sicurezze fisiche, delle doti economiche, delle relazioni e degli affetti che vengono via via diradandosi. Si ha un bel dire che l’anziano che siamo o che saremo deve restare radicato al proprio spazio sociale di riferimento: quando vengono a mancare troppi puntelli esterni, o cede la volontà di reazione e di radicamento dall’interno, il ricovero si presenta come una rete di salva salvataggio, nascosta ma presente, negata fino all’ultimo ma rassicurante. Ma quanto ampia deve essere questa rete di salvataggio? Domanda assai delicata, perché un errore di valutazione sia in eccesso che in difetto può produrre effetti sgraditi. In difetto, la pressione della domanda di strutture residenziali (RSA) non troverà sfogo, e produrrà situazioni di abbandono di chi ha realmente bisogno. Un eccesso di copertura residenziale, oltre a gravare inutilmente sui bilanci, stimolerà la tentazione di molti (anziani, operatori pubblici, medici di base) a scegliere la scorciatoia della residenza assistita anche là dove è possibile – e doveroso – trattenere una persona nella ragnatela della vita quotidiana.
Una recente survey sulla popolazione anziana lombarda (IReR, 2000) sostiene che una disponibilità di circa 50mila posti,“benché squilibrata dal punto di vista della distribuzione territoriale, è sostanzialmente adeguata” oggi, ma “se teniamo conto dell’evoluzione demografica è evidente che nei prossimi anni l’attuale dotazione di posti sarà insufficiente e dovrà essere ulteriormente aumentata”. L’armatura residenziale attuale sarebbe adeguata oggi, non adeguata tra cinque o dieci anni. Soprattutto se, come è stato proposto dagli amministratori pubblici, il parametro, da applicare al potenziale demografico per valutare la domanda di ricovero, non è il parametro OMS del 3,5% della popolazione sopra i 65 anni, ma il 7% della popolazione da 75 anni in su. Il fatto che questa proposta di cambio di criterio renda più adeguate le attuali risorse, non ci sembra proprio un motivo valido per giustificare la levata di scudi da parte di molti operatori del settore.
Al contrario, crediamo che esso vada preso molto, molto sul serio: se infatti il calcolo del fabbisogno di residenze assistite va riferito solo ai più anziani, ne deve infatti conseguire che sotto quella soglia di età occorre riorganizzare l’intera società (la ricettività delle famiglie, certo, ma anche i tempi e gli spazi del vivere in tutte le sue articolazioni, dal lavoro ai servizi, dal care alle relazioni) per impedire l’espulsione incontrollabile di ‘giovani anziani’ scarsamente autosufficienti, privi di reti di legami di supporto strumentale e affettivi, svuotati senza accorgersene di ogni capacità (plastica) di cambiare continuando a riconoscersi – reattivamente – in se stessi. Ma allora il cambiamento dei criteri contiene (deve contenere) implicitamente un salto qualitativo (e di risorse da investire) nella definizione delle politiche per la popolazione anziana. Non solo residenze sanitarie assistite, non solo erogazioni monetarie in surroga, ma anche interventi per un più adeguato radicamento sociale degli anziani e, in ultima analisi, di tutti i cittadini. Rifacciamo i conti allora, esplicitando le ipotesi con cui stimare la domanda di risorse residenziali in Lombardia.
Applicando al milione e mezzo di over 65 lombardi le curve stimate dei tassi di non autosufficienza almeno parziale per età, si può valutare in centomila circa le persone ultrasessantacinquenni con problemi più o meno consistenti di autonomia funzionale, anche se non istituzionalizzate. Un ‘esercito di riserva’ che si trasforma generalmente in domanda di ricovero solo in presenza dell’uno o l’altro di due meccanismi: lo svuotamento (fattore oggettivo) della rete dei legami forti, o uno stato d’animo (fattore soggettivo) di forte rassegnazione e propensione alla ‘rinuncia a reagire’. Basta una delle due linee di sfondamento del fronte (quella oggettiva o quella soggettiva del vissuto) per produrre il reclinarsi dell’anziano su se stesso. Dei due componenti il secondo (Micheli, 2004a), il desiderio di ricovero, questo importantissimo “lasciapassare” psicologico mostra una sorprendente irregolarità di andamento.
Mentre tra le donne il desiderio di andare in casa di riposo cresce con progressione lenta e lineare, tra gli uomini si osserva un andamento a parabola, che produce livelli di fuga più elevati dopo i 90 anni ma anche (ecco il punto) tra i meno anziani. Il 3-4% delle persone sotto i 70 anni manifesta una evidente sindrome da abbandono (hopelessness, caduta di self-efficacy). E ciò si riflette con evidenza in una sovra-rappresentazione della popolazione sotto i 70 anni (specialmente maschile) che va a formare la domanda potenziale di RSA (fig. 2). I primi dati disponibili del censimento 2001 rivelano che una quota non minuscola di residenti in “ospizi e case di riposo per adulti inabili ed anzi ni” in Italia ha età inferiore ai 65 anni: l’8-10% al Nord, il 15% circa al Sud.
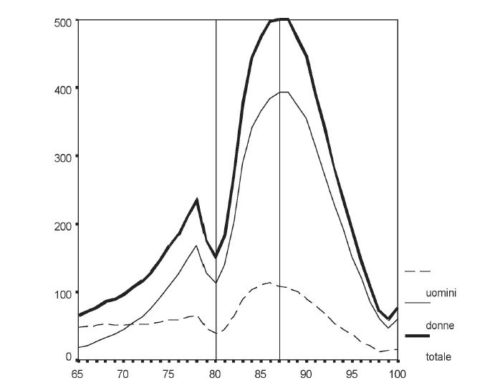
Complessivamente, l’indagine condotta con quattro nella regione Lombardia, alla fine degli anni ’90, porta a stimare in poco più di ottomila posti la domanda annua attuale di ricovero. Ma al censimento del 2001 la popolazione lombarda sopra i 65 anni è cresciuta di un 6% circa, e un altro 6,5% ci porta alla proiezione Istat al 2005: si arriva così a 9200 posti di fabbisogno: non la domanda complessiva, beninteso, ma l’incidenza di nuovi casi che in un anno maturano. Un modo per capire il grado di congruenza tra nuova domanda stimata e risorse attuali è quello di valutare il turnover effettivo, cioè quanti posti si liberano ogni anno, considerando le uscite esclusivamente per decesso. La media regionale del tasso grezzo di mortalità annuo nelle RSA (recentemente pubblicato in Regione Lombardia, 2001) è del 25,64% dei residenti (tassi di uscita in linea con questo risultano in alcune Asl venete).
Applicando il tasso grezzo di mortalità alla popolazione over 65 in RSA lombarde arriviamo a circa diecimila uscite annue. Allo stato dei fatti, dunque, la domanda annua di nuovi posti letto sembra possa essere soddisfatta dal turnover annuo, salvo drammatiche carenze frizionali, localizzate nell’area metropolitana.
Ma la tabella 1 ci riporta ahimé alla ragione: già tra cinque anni l’equilibrio tra domanda e offerta si spezza, e in 30 anni la prima doppierà la seconda.
Di fronte a una dinamica prepotentemente inerziale come questa non è possibile nascondersi. Due sono le possibili risposte: aumentare a dismisura i posti letto per anziani, asfaltando l’Italia di RSA e facendo definitivamente saltare i magri bilanci dello Stato Sociale, oppure operare un drastico “invecchiamento” della domanda potenziale di ricovero, spostando in avanti la soglia di transizione all’età di una improcrastinabile assistenza protetta e radicando con tutti i mezzi gli anziani ai loro luoghi di quotidiana frequentazione (Micheli, 1987).
Un luogo in cui (o a causa di cui) morire
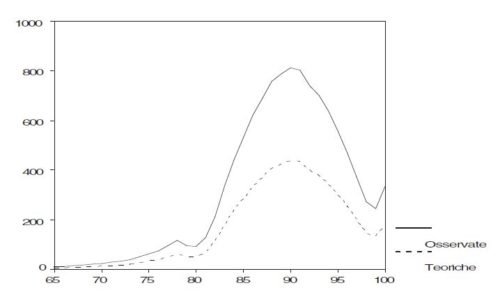
C’è ancora qualcosa, nella ricostruzione che abbiamo fatto del fabbisogno di residenze sanitarie assistite per anziani, che non quadra. Se applichiamo ai 44mila isti istituzionalizzati nelle RSA lombarde, con età assimilata a quella della domanda stimata (dati forniti in Regione Lombardia, 2001), le tavole italiane di sopravvivenza (1992), il numero complessivo dei decessi così stimato sarebbe poco più di seimila, con un tasso grezzo di mortalità del 13,8%: la metà di quello realmente osservato. Tenuto conto che il dato lombardo trova riscontro in altre realtà del Nord Est, la sovramortalità delle strutture di ricovero sembra una costante, data fino a oggi per scontata.
Si può ritenere ragionevole che la funzione di sopravvivenza per popolazioni istituzionalizzate sia peggiore rispetto a quella dell’intera popolazione lombarda, e ciò per due motivi: a) un effetto selezione, dato che la popolazione ricoverata è tale proprio perché ha mostrato livelli di perdita di autonomia funzionale superiori allo standard per età; b) un effetto, non sappiamo quanto grande, prodotto dal processo di istituzionalizzazione. Per pareggiare i quozienti grezzi di mortalità occorre alzare approssimativamente dell’85% i quozienti di mortalità age-specific e di conseguenza le curve dei decessi (tratto continuo). Così facendo il numero complessivo dei decessi stimato è assimilabile a quello osservato. Effetto selezione ed effetto istituzionalizzazione insieme, producono un incremento ‘fisiologico’ dell’85% nella mortalità sopra i 65 anni.
L’equilibrio, sia pur precario, che abbiamo rilevato tra domanda potenziale e offerta di ricovero in una regione- laboratorio come la Lombardia è consentito dall’agire di alcune condizioni ‘fisiologiche’ destinate a svanire presto (la temporanea compressione della curva degli anziani, dovuta alla prima Guerra mondiale e alla pandemia influenzale del 1918, che ha fin qui contenuto la domanda di assistenza, e una crescita finora relativamente lenta della popolazione anziana, destinata a esaurirsi già nel corso di questo decennio), ma soprattutto di una condizione questa sì modificabile e da modificare in quanto eticamente inaccettabile. Il mantenimento di un equilibrio tra domanda e offerta di residenze assistite è permesso dalla plusmortalità istituzionale.
Non esistono, studi empirici che scompongano il surplus di mortalità delle istituzioni tra effetto selezione ed effetto istituzione: tanto scarsa è stata sempre l’attenzione a problemi di care in un “intorno della morte” ormai data per inevitabile. Supponiamo allora che di quel +85% di plusmortalità una buona metà si possa fare risalire all’accentuazione del decadimento fisico e psichico in conseguenza dell’istituzionalizzazione: ecco, basterebbe tenere sotto controllo questa metà di plusmortalità e le “uscite” dal circuito delle residenze crollerebbero a valori già oggi inferiori al livello attuale della domanda, valori quindi inadeguati a fronteggiare la domanda demograficamente montante… Al centro delle politiche per gli anziani non può stare solo l’attivazione di un sufficiente ammontare di unità funzionali attrezzate di assistenza, ma anche un (radicale) ripensamento dei luoghi di cura.
Bibliografia
IReR (2000), Anziani: stato di salute e reti sociali. Guerini, Milano.
Micheli G.A. (1987),“Un caso di intervento politico per l’anziano: la Lombardia”. In AaVv, L’invecchiamento della popolazione in Italia e nelle società occidentali, Roma, CNR-Istituto di Ricerche sulla Popolazione, pp. 309-381.
Micheli G.A. (2004a),“Interferire componendo un mosaico”, in Idem (a cura di), I continuanti. Interventi a mosaico in una società che invecchia. Franco Angeli, Milano.
Micheli G.A. (2004b), “Plasticità e stati d’animo. Sotto la dimensione cognitiva della perdita di autonomia”, Luoghi della cura, 2, 20-25, 2004.
Regione Lombardia (2001), Le residenze Sanitario Assistenziali in Lombardia. Unità organizzativa Accreditamento e Qualità, Direzione Famiglia e Solidarietà Sociale.












