
Il contesto nazionale svizzero
La Svizzera è un piccolo stato federale nel cuore dell’Europa, e il Canton Ticino, sua appendice meridionale incuneata in territorio lombardo, ne rappresenta la parte di lingua italiana (Tab. 1).
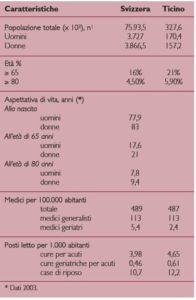
In ambito demografico, la Svizzera si situa seconda solo all’Islanda nel confronto internazionale per quanto riguarda la speranza di vita alla nascita. L’età di pensionamento è di 65 anni per gli uomini e di 63 per le donne. Il 15% degli uomini tra i 65 e 70 anni, ed il 9% delle donne fra i 63 ed i 70, continua a lavorare dopo il pensionamento. Secondo uno studio europeo del 2003, la percentuale di persone professionalmente attive nella fascia d’età fra i 55 e i 59 anni è, con l’86,7% per gli uomini, ed il 54,7% per le donne, la più alta d’Europa (in Italia, ad esempio, solo il 46,2% di uomini è ancora attivo in questa fascia d’età). Lo stato garantisce ad ogni pensionato, indipendentemente dal reddito e dalla sostanza, una rendita (Assicurazione Vecchiaia e Superstiti, AVS), finanziata dalla popolazione in età attiva.
L’obbligatorietà, dal 1985, di un secondo pilastro assicurativo, finanziato per metà dai salariati e per metà dai datori di lavoro, permette ad una fascia sempre più ampia di persone di godere, dopo la cessazione dell’attività lavorativa, di una pensione professionale. Per coloro che non hanno usufruito del sistema del secondo pilastro, e con entrate inferiori ad una soglia minima, lo Stato assicura il minimo vitale attraverso il versamento di una prestazione complementare. Le persone non autosufficienti a causa di una malattia o di un infortunio possono ricevere, indipendentemente dalla loro situazione economica, un assegno per grandi invalidi che contribuisce, almeno in parte, alle spese dovute alle cure sanitarie. Accanto ai dati demografici è senz’altro interessante considerare l’evoluzione della disabilità.
Un recente studio di F. Höpflinger (2003) che analizza, sulla base di un confronto della speranza di vita senza handicap a 65 anni nei periodi 1981-82 e 1997-99, l’andamento dei dati di dipendenza e del bisogno di cure, mostra come il marcato incremento demografico della popolazione anziana si accompagni ad una compressione della disabilità (11,5 vs. 13 anni per gli uomini e 12 vs. 16 anni per le donne). Non solo dunque si vive più a lungo, ma anche in migliori condizioni di salute e di autonomia funzionale. I dati demografici cantonali ben si inseriscono nel contesto nazionale: il Canton Ticino conta, lungo tutto il XX secolo, una popolazione di anziani più numerosa di quasi due punti percentuali rispetto a quella svizzera. L’80% degli ultra-65enni abita nei centri urbani, mentre i piccoli comuni delle zone di campagna e montane, pur contando pochi anziani, hanno tassi di anzianità molto elevati, rendendo quindi una vera sfida l’assicurare la parità di accesso ai servizi sociosanitari.
Il quadro legislativo: alcune particolarità del sistema socio sanitario svizzero
Il sistema sanitario vigente in Svizzera è retto dalla Legge federale sull’Assicurazione Malattia (LAMal): essa ribadisce l’obbligo per ogni residente di assicurarsi presso una “cassa malattia”, società di diritto privato che garantisce, sulla base di premi versati in un sistema di solidarietà sociale, l’accesso alle cure a tutti gli affiliati (il 96% della popolazione). I Cantoni, tramite un sistema di sussidi diretti ai meno abbienti, favoriscono ulteriormente l’equa ridistribuzione della ricchezza, minimizzando l’impatto sul salario reale del pagamento dei premi assicurativi. Finanziato in questo modo, il sistema sanitario permette ad ognuno l’accesso alle cure sanitarie sia in degenza che ambulatoriali. I costi derivanti dall’ospedalizzazione sono, nella misura del 10%, a carico dell’assicurato.
La LAMal prevede che la parte restante sia presa in carico per il 50% dalle casse malattia, per l’altro 50% direttamente dallo Stato che, a partire dal 2012, equiparerà strutture pubbliche e private. I costi delle cure ambulatoriali sono, nella misura del 90%, a carico delle casse malattia, mentre il 10% rimanente a carico dell’assicurato. Infine, nel quadro delle cure di lungo-degenza la LAMal prevede un finanziamento che va, almeno in Ticino, in parte a carico dell’ospite (in base alla dichiarazione fiscale), in parte a carico delle casse malattia (secondo una tariffa forfettaria che tiene conto prevalentemente del carico assistenziale) con un’integrazione effettuata dall’ente pubblico (cantone/comuni). Per gli anziani di reddito modesto il Cantone assicura il pagamento di una retta minima.
L’assistenza all’anziano in Canton Ticino: nel settore delle cure per acuti
Ogni Cantone gode di ampia autonomia in materia di politica sanitaria ed è obbligato nel contempo a pianificare, coordinare, vigilare e finanziare strutture sociosanitarie e servizi. In questo quadro di decentramento, il Canton Ticino affronta la presa in carico della persona anziana con strutture sanitarie per acuti e post acuti (di degenza e non), attraverso pianificazioni settoriali il cui quadro di riferimento politico-amministrativo appare, sia sul piano formale che reale, meno articolato e organico rispetto alla situazione italiana. Vengono comunque definiti due campi d’intervento: la presa in carico per pazienti acuti, negli ospedali e nelle cliniche, e quella post acuta, assicurata da strutture e servizi ambulatoriali (servizi di assistenza e cura a domicilio, centri diurni, servizi di appoggio e di volontariato) e da strutture di degenza (case per anziani, cliniche).
Le cure per acuti sono garantite, per il settore pubblico, da quattro ospedali regionali affiliati a un unico Ente Ospedaliero Cantonale, e distribuiti sul territorio, e nel settore privato da sette cliniche prevalentemente concentrate nelle regioni di Locarno e Lugano; vi si aggiungono il Cardiocentro Ticino, il Centro Sociopsichiatrico Cantonale e due cliniche psichiatriche private. Fino ad oggi la pianificazione ospedaliera non ha affrontato la questione dell’attribuzione di mandati di servizio, per cui l’offerta sanitaria è cresciuta su iniziativa locale, senza una pianificazione complessiva. Così è stato anche per la geriatria ospedaliera: tra il 1992 e il 2005 sono sorti, in successione di tempo, nel settore pubblico, Unità di Geriatria per Acuti in tutti e quattro gli ospedali regionali, per un totale di 50 letti. La risposta del settore privato ai bisogni di cure per acuti espressi dall’anziano è rappresentata dai 40 posti letto in due diverse cliniche.
Queste strutture, che accolgono anziani fragili in condizioni di instabilità clinica provenienti elettivamente dal domicilio, dal pronto soccorso o da altri reparti, si caratterizzano per l’approccio multidimensionale e interdisciplinare e per lo sforzo di assicurare un intervento diagnostico, terapeutico e riabilitativo e la continuità delle cure in un sistema di rete. Globalmente, vengono ricoverati pazienti per lo più di sesso femminile (60-65%) e la durata di degenza media si situa tra i 13 e i 17 giorni. Il finanziamento è regolamentato tramite gli All Patient Diagnosis Related Groups (AP-DRG).
Tutte le unità geriatriche per acuti del Canton Ticino sono state riconosciute da parte della Federazione dei Medici Svizzeri quali istituti di formazione per la geriatria (disciplina riconosciuta come specialità solo dal 2000, con un titolo acquisibile in aggiunta alla formazione in medicina interna o medicina generale). I limiti principali di tale situazione sono l’insufficiente copertura dei bisogni clinico-assistenziali di alcune regioni del Cantone e la mancanza di criteri di ammissione condivisi. Quest’ultimo punto impedisce l’attivazione di un sistema di monitoraggio di indicatori di efficacia (mortalità, disabilità residua, tasso di istituzionalizzazione) nonostante le iniziative già intraprese in questo senso dalla Società Ticinese di Medicina Geriatrica per porvi rimedio. Inoltre, le unità più piccole mostrano evidenti difficoltà nell’organizzare quella globalità dell’intervento infermieristico (che, da sola, garantisce l’efficacia dell’intervento geriatrico) e nell’assicurare un’adeguata presa in carico dei disturbi psicocomportamentali associati a demenza che interessano fino al 30% dei casi.
… e delle prestazioni a domicilio e ambulatoriali
Lo spirito che guida l’intervento dello Stato del Canton Ticino a favore della popolazione anziana è riassunto nel Rapporto sulle linee direttive e piano finanziario 2004/2007: “…Per prevenire la perdita di autonomia e far fronte alle necessità di assistenza e cura, il Cantone valorizza la rete della solidarietà familiare (tramite gli aiuti diretti al mantenimento a domicilio) e promuove lo sviluppo ed il coordinamento dei servizi di assistenza, cura e riabilitazione…”.
L’attuale assetto organizzativo dell’intervento nel settore dell’assistenza a domicilio raggruppa i servizi in tre pilastri: gli aiuti diretti per il mantenimento a domicilio, i servizi di assistenza e cura a domicilio e i servizi di appoggio (i centri diurni, la distribuzione dei pasti caldi a domicilio, i servizi di trasporto, l’offerta di cure palliative, la consulenza ai parenti) e il volontariato. Una serie di aiuti finanziari diretti, erogati direttamente a persone beneficiarie di un assegno per grandi invalidi e commisurati alla loro situazione finanziaria, permettono di attivare privatamente delle soluzioni per poter continuare a vivere a domicilio. Permettono inoltre l’erogazione di sussidi per la creazione di soluzioni individuali d’abitazione, allo scopo di ridurre le barriere architettoniche. I Servizi di Aiuto e Cura Domiciliari, SACD, preposti all’erogazione di prestazioni infermieristiche, cure di base alla persona dipendente e sostegno nel disbrigo di attività domestiche, sono organizzati in sette consorzi regionali. Le loro prestazioni, codificate secondo un tariffario valido in tutta la Svizzera, vengono erogate su prescrizione del medico. Tuttavia, la valutazione dei bisogni effettivi non si basa su criteri oggettivi, rilevati da una valutazione strutturata. Mancano infatti unità geriatriche territoriali di valutazione che modulino l’accesso ai nodi della rete assistenziale e ne coordinino l’intervento.
Nello spazio d’azione lasciato libero da questa carenza, i nove geriatri ticinesi praticano anche un’attività ambulatoriale in studi privati o in ambulatori ospedalieri volta all’accertamento e alla cura delle grandi sindromi geriatriche e alla presa in carico della fragilità. Ad ogni modo i SACD stessi stanno ovviando a tale situazione con l’introduzione del RAI-homecare quale strumento di valutazione infermieristica. Dal 2001, il numero di persone assistite è costantemente aumentato, non solo per l’incremento del numero di anziani residenti in Ticino, ma per l’estensione delle prestazioni, che riguardano ormai il 10% della popolazione anziana. L’assistenza è assicurata sette giorni su sette, con frequenza anche bigiornaliera, e le prestazioni arrivano a comprendere atti complessi come la nutrizione artificiale parenterale. Le lacune statistiche che caratterizzano il rilevamento federale impediscono, purtroppo, un confronto intercantonale dei dati: una recente inchiesta ha comunque potuto confermare il grado di fragilità sia sociosanitaria sia economica dell’utenza assistita e verificarne l’alto grado di soddisfazione: oltre l’80% degli utenti ritiene che le prestazioni offerte promuovano l’autonomia e migliorino la qualità di vita e il grado di sicurezza.
Fra i servizi di appoggio, ci limitiamo qui a citare la presenza di cinque Centri Terapeutici Diurni che, distribuiti sul territorio cantonale, garantiscono l’accoglienza diurna di persone affette da demenza, offrendo sia una presa in carico terapeutica supportata da una valutazione specifica, sia counselling, sostegno e accompagnamento ai famigliari. I Centri Diurni sono gestiti da Pro Senectute, PS, un’organizzazione no-profit parzial mente sussidiata dallo Stato. Dallo Stato PS ha anche ricevuto mandati per la consulenza attraverso una rete di assistenti sociali, per la gestione di un servizio di pasti a domicilio, nonché per l’organizzazione di diverse offerte socio-sanitarie: atelier-équilibre, gruppi di Tai-Chi, gruppi di risveglio della memoria. Dallo scorso anno PS ha promosso un Centro Diurno Intergenerazionale per favorire l’approccio e lo scambio di esperienze tra giovani e persone anziane.
Le strutture di lungo-degenza
L’istituzionalizzazione in lungo-degenza dovrebbe essere la tappa finale di un iter, più o meno lungo, che ha visto prima attivare il sostegno alla famiglia, al volontariato ed ai servizi di assistenza e cura a domicilio. Oggi il Cantone dispone di circa 220 posti letto ogni 1.000 anziani ultraottantenni, distribuiti in 64 istituti. Si tratta di case di riposo “medicalizzate”, deputate, cioè, ad erogare prestazioni di cure ed assistenza a persone anziane rese fragili dalla polipatologia e dall’handicap funzionale, analogamente alle RSA italiane. L’età media dell’utenza è di oltre 87 anni e un’alta percentuale (6880%) di ospiti è affetta da deficit cognitivi; situazione che ha portato il 67% degli istituti a mettere in atto o a sperimentare specifici approcci di cura, e il 21% ad adottare particolari soluzioni architettoniche. L’Ufficio del medico cantonale esercita la vigilanza sull’attività di queste strutture verificando l’osservanza delle direttive che stabiliscono i requisiti di qualità richiesti.
Il quadro normativo definisce, tra l’altro, gli strumenti e le risorse messi a disposizione delle case di riposo: segnaliamo, fra i primi, l’adozione di uno strumento di valutazione e di elaborazione di un piano individuale di assistenza (versione italiana del Resident Assessment Instrument, RAI) che assicura la specificità geriatrica dell’intervento e la cui generalizzazione facilita l’uso di un linguaggio comune tra operatori che lavorano all’interno di una realtà condivisa. Altri strumenti sono rivolti al settore amministrativo-gestionale.
Quanto alle risorse in termini di personale sanitario e di cura, la loro consistenza è stabilita sul grado di dipendenza degli ospiti dell’istituto. È in corso di perfezionamento il sistema per calcolare la necessità di personale sulla base dei bisogni rilevati con la valutazione multidimensionale del RAI. L’emergenza di nuovi bisogni legati all’invecchiamento demografico richiede una diversificazione dell’offerta. Per questa ragione, oltre che come fase ponte per il collocamento in lungo-degenza, sono stati messi a disposizione posti-letto per soggiorni temporanei e per l’accoglienza durante la fase post-acuta (unità ad alto contenuto sanitario). Infine, a questi posti letto, definiti come di degenza, vanno aggiunti 135 posti in appartamenti protetti, adiacenti a istituti di lungo-degenza o in stabili a sé stanti. Questo tipo di collocazione abitativa è attualmente al centro di un dibattito che si pone nell’ambito delle ricerche sul tema della città e dell’abitare in un’epoca di invecchiamento democratico, cioè non più riservato a categorie selezionate.
Atteggiamenti di fronte alla vita e alla morte
In tutta la Svizzera negli ultimi decenni è maturata un’attenzione crescente nei confronti dei diritti del paziente e della sua autonomia. In Ticino, nei luoghi di cura dell’anziano viene fatto riferimento da un lato al quadro legislativo (Legge sanitaria del 1989 e successive modifiche), dall’altro alle direttive bio-etiche dell’Accademia Svizzera delle Scienze Mediche (ASSM), nonché alle linee guida della Società Svizzera di Gerontologia e Geriatria (SSGG) e della Società Professionale Svizzera di Geriatria (SPSG). Partendo da queste basi, si possono trovare aiuti per decidere come affrontare situazioni cliniche particolarmente complesse per gli interrogativi etici che sollevano. I processi decisionali devono tener conto del diritto di autodeterminazione del paziente, pertanto qualsiasi misura diagnostica e/o terapeutica deve essere presa con il consenso autonomo e informato dell’anziano. In caso di incapacità di discernimento, deve essere fatto riferimento alla sua volontà presunta e all’interesse oggettivo del paziente (Diritto di autodeterminazione delle pazienti e dei pazienti – Principi medico-etici dell’ASSM, Basilea 2005).
L’anziano ha diritto sino alla fine della vita a trattamento e assistenza adeguati. L’età e la situazione di dipendenza e di perdita di autonomia non devono condurre alla mancata applicazione di misure terapeutiche necessarie (Trattamento e assistenza delle persone anziane in situazione di dipendenza – Direttive medico-etiche e raccomandazioni dell’ASSM, Basilea 2004). Le misure di contenzione, o di privazione della libertà della persona pericolosa per sé o per altri, devono conservare un carattere eccezionale ed essere applicate solo in condizioni strettamente definite (Freiheit und Sicher heit – Richtlinien zur Anwendung Freiheitsbeschränkender Massnahmen bei der Behandlung und Pflege betagter Personen, in tedesco e francese, Società svizzera di gerontologia, Berna 1999; Articolo 397 segg. del Codice penale).
La persona, giunta alla fase finale della sua vita, ha spesso bisogno di aiuto e di protezione particolari, ed i processi decisionali connessi con tali momenti rappresentano una grande sfida per il paziente stesso, i suoi familiari, i medici e il personale curante (Assistenza delle pazienti e dei pazienti terminali – Direttive medico-etiche dell’ASSM, Basilea 2004). Ciò si è tradotto, in Svizzera ed in Ticino, in una crescente attenzione formativa, sia per le tecniche delle cure palliative, sia per i criteri che devono guidare i percorsi decisionali etico-cinici. In Svizzera l’assistenza al suicidio non è punibile quando avviene in assenza di motivi egoistici (articolo 115 del Codice penale), mentre invece lo è l’omicidio su richiesta, anche se questa è seria e insistente (Articolo 114 del Codice penale). In Ticino il Comitato Etico Cantonale è il referente per le sperimentazioni e le ricerche cliniche, e può essere interpellato anche quale ente consultivo in questioni cliniche che sollevano un dilemma etico. È attualmente in corso di creazione un comitato etico per i problemi della geriatria.
Riflessioni conclusive e prospettive future
Con una spesa che rappresenta l’11,5% del PIL, la Svizzera è il secondo paese al mondo per i costi del sistema sanitario. Una loro incontrollata evoluzione rischia di compromettere il consenso attorno al principio di solidarietà intergenerazionale che, alla base del finanziamento del nostro sistema assicurativo sanitario, chiama un numero sempre minore di giovani a partecipare ai costi determinati da un numero sempre maggiore di anziani. Sorgono, inoltre, proposte di razionalizzazione delle prestazioni sulla base del criterio di età.
L’estensione del finanziamento statale agli ospedali privati dovrà dunque essere accompagnata da uno sforzo per pianificare l’ottimale integrazione degli interventi pubblico e privato. La qualità delle cure, a domicilio, in ospedale e in lungo-degenza, continuerà ad essere garantita da medici generalisti e internisti con un’ottima formazione clinica. I geriatri potranno contribuire a migliorare la qualità e l’efficienza del sistema sanitario con la formazione di medici e personale paramedico sulla presa in carico delle grandi sindromi geriatriche, aumentando l’impatto della loro attività ambulatoriale nella prevenzione del declino funzionale e collaborando alla definizione dei criteri di accesso ai presidi di cura per un utilizzo più razionale delle risorse. La ricerca geriatrica clinica resta indispensabile per la verifica degli outcome, e dovrà essere attivata in collaborazione con altri centri svizzeri, ma considerata la collocazione geografica del Ticino, anche italiani.
Bibliografia
Höpflinger F. Gesundheitliche Situation und Pflegebedürftigkeit älterer Menschen in der Schweiz. Berna, 2003.
Bibliografia consigliata
Eurostat: epp.eurostat.ec.europa.eu.
Federazione dei Medici Svizzeri: www.fmh.ch/ww/fr/pub/fmh/statistique medicale 2007.
Gianocca C, Cantoni R. Attività degli istituti ospedalieri e consumo di cure: un confronto tra Ticino e Svizzera dal 1998 al 2006. Ustat, Bellinzona, 2008.
Schoenenberger AW, Stuck AE. Health care for older persons in Switzerland: a country profile. J Am Geriatr Soc 54:986-990, 2006.
Ufficio federale di Statistica, Sezione Sanitaria: www.bfs.admin.ch, tema Salute.
Ufficio di Statistica del Cantone Ticino: www.ti.ch/ustat.












