
Introduzione
L’approvazione della legge della Provincia autonoma di Trento 24 luglio 2012, n. 15 (Tutela delle persone non autosufficienti e delle loro famiglie e modificazioni delle leggi provinciali 3 agosto 2010, n. 19 e 29 agosto 1983, n. 29 in materia sanitaria) mi ha stimolato a riflettere sulle politiche del nostro sistema di welfare che, sotto il passo delle manovre anticrisi, rischia di abdicare a quei diritti inviolabili della persona di cui si fa strenua garante la nostra Carta Costituzionale.
È l’art. 38 della Costituzione che fonda il diritto alla libertà dal bisogno. Se la nostra storia occidentale ci ha insegnato che i diritti umani hanno segnato il passaggio dallo stato di diritto ottocentesco ai moderni stati costituzionali, è a Franklin Delano Roosevelt che si deve riconoscere il merito di aver per primo indicato questa forma di libertà: il presidente degli Stati Uniti d’America, il 6 gennaio del 1941, in un discorso rivolto al Parlamento e dedicato alla sicurezza americana, prefigurava un mondo fondato su quattro essenziali libertà includendo tra esse, insieme alla libertà di parola e di espressione, alla libertà religiosa ed alla libertà dal timore, la libertà dal bisogno.
Pochi mesi più tardi, il 10 giugno del 1941, il liberale William Henry Beveridge venne chiamato da Winston Churchill a presiedere una commissione interministeriale sui sistemi di assicurazione sociale e sui servizi assistenziali. Il 20 novembre 1942 Beveridge, a conclusione dei lavori della commissione, presentò il rapporto Social Insurance and Allied Service nel quale riprendeva il tema della libertà dal bisogno individuando i cinque grandi mali dell’umanità (la miseria, la malattia, l’ignoranza, lo squallore e l’ozio) ed ipotizzando le misure per combatterli: tra di esse l’istituzione del National Health Service, il Servizio Sanitario Nazionale rivolto all’intera popolazione. Le posizioni di Roosevelt e di Beveridge acquistarono grande risonanza anche in Italia per merito, soprattutto, di Pietro Calamandrei che fu uno strenuo sostenitore di quei diritti sociali che hanno trovato, poi, pieno riconoscimento nella Carta Costituzionale del 1948.
L’art. 38 Cost. rappresenta, dunque, il fondamento del nostro sistema di welfare dentro il quale si agitano le due anime (quella dell’assistenza e quella della previdenza obbligatoria) che sono state solo in parte oggetto di riforma da parte del Governo dei tecnici; se ciò è avvenuto, infatti, per la previdenza obbligatoria, non così si può dire per il settore assistenziale che è stato affrontato in maniera davvero marginale se si considera che, a parte la lotta di quartiere (amplificata, in modo roboante, dall’irresponsabilità mediatica) condotta contro i “falsi invalidi”, le uniche decisioni fin qui assunte hanno riguardato i piani straordinari di verifica e, sia pur con qualche eccezione, il trasferimento ad un Ente previdenziale (l’INPS) di quelle funzioni fino a qualche anno fa esercitate dalle articolazioni funzionali del Servizio Sanitario Nazionale.
Questa marginalità risulta davvero preoccupante perché sono molte le forze vettrici che chiedono oggi al nostro sistema di sanità-welfare di trasformarsi, di modernizzare i suoi apparati, di sapersi adeguare alla transizione demografica, di mettere al centro la persona e la sua famiglia e di investire sui servizi; anche a costo di ridurre i trasferimenti monetari (le pensioni) se si vuole rispondere ai molti problemi ed alle emergenze che caratterizzano il nostro vivere sociale in questi tempi di crisi senza dimenticare gli impegni di bilancio che ci attendono ma che non possono, tuttavia, interessare in maniera indistinta tutti gli strati sociali e le persone più fragili. Per questo occorre intervenire nel dibattito oggi in corso sulla riforma assistenziale ed occorre farlo, forti della nostra esperienza e della nostra maturità culturale, senza tentennamenti e senza quegli ammiccamenti di comodo che vedo da più parti per provare a dare rinnovato slancio al nostro sistema di sicurezza sociale e per contrapporsi, responsabilmente, a chi lo vorrebbe trasformare in un parco-giochi per il taglio della spesa pubblica.
La Legge della Provincia autonoma di Trento sulla non autosufficienza
La legge della Provincia di Trento n. 15 del 2012 è formata da 18 articoli contenuti in 6 Capi che danno forma, nel loro insieme, alle politiche del sistema sanità welfare trentino per la tutela delle persone non autosufficienti e delle loro famiglie. Il Capo I, rubricato ‘Oggetto’, si compone di tre distinti articoli.
L’art. 1 (‘Finalità’) si compone di tre commi. Il primo prevede la tutela, da parte dell’Ente Provincia, delle persone non autosufficienti in funzione dei loro bisogni e il sostegno delle loro famiglie “assicurando mezzi adeguati alle loro esigenze di vita” al fine di “promuovere la permanenza delle persone non autosufficienti nei propri ambiti familiari”; il secondo comma prevede, poi, che la Provincia, per garantire tali finalità, “provvede all’organizzazione dei servizi socio-sanitari e all’erogazione di provvidenze economiche in applicazione dei principi di uguaglianza, solidarietà e di rispetto della dignità della persona”; il comma 3 prevede, infine, che la Giunta provinciale promuova “interventi diretti al mantenimento dell’autonomia personale, alla prevenzione degli stati di non autosufficienza nonché, se possibile, alla riabilitazione” valorizzando, in attuazione del principio di sussidiarietà, “la partecipazione delle associazioni di volontariato e degli enti senza scopo di lucro ai servizi alla persona non autosufficiente”.
L’art. 2 definisce la persona ‘non autosufficiente’ e lo fa, purtroppo, in maniera davvero poco chiara, equivoca, per non dire incoerente. Nel primo comma si definiscono “non autosufficienti le persone che sono prive dalla nascita, o che hanno subìto, una perdita permanente parziale o totale dell’autonomia delle abilità fisiche, psichiche, sensoriali, cognitive e relazionali con conseguente incapacità di compiere gli atti essenziali della vita quotidiana senza l’aiuto determinante di altre persone”; la definizione risente, naturalmente, di quel retaggio medico-giuridico iniziato dagli anni ’70 del secolo scorso che diversifica, anacronisticamente, la tipologia delle ‘menomazioni’ anche se nella legge provinciale esse sono sostituite con il termine, più moderno, di ‘autonomia’ comunque successivamente frazionato nella dimensione delle abilità fisiche, psichiche, sensoriali, cognitive e relazionali e che stride davvero con quell’impairment qualificato in termini di “perdita permanente parziale o totale dell’autonomia” nelle sopra-identificate abilità. Perché delle due l’una: o la persona è non autosufficiente e, quindi, al di là delle abilità residue, non è in grado di ‘compiere gli atti essenziali della vita quotidiana senza l’aiuto determinante di altre persone’ o la stessa non può certo considerarsi non autosufficiente.
Il comma 2 dell’art. 2 della legge provinciale stabilisce, poi, che “la condizione di non autosufficienza si articola in quattro livelli di gravità in rapporto all’entità e alla tipologia degli atti essenziali della vita quotidiana che la persona non è in grado di compiere, con particolare riguardo all’autonomia cognitiva e alla mobilità, nonché alla complessità, intensità e durata delle prestazioni di aiuto personale, di tutela e di cure necessarie a compensare la mancanza di autonomia della persona non autosufficiente”. Il cambiamento di prospettiva rispetto alle previsioni dettate nel comma precedente è intuitivo: sparisce l’equivoco riferimento alla ‘perdita parziale delle abilità’, la ‘limitazione dell’autonomia’ viene sviluppata in relazione al solo impairment cognitivo, a quello della mobilità e, più appropriatamente, a tutte quelle situazioni di mancanza di autonomia personale in quegli ‘atti essenziali della vita quotidiana’ richiamati dal comma 1 che richiedono ‘prestazioni di aiuto personale, di tutela e di cura necessarie’.
Il comma 3 dell’art. 2 affida, infine, alla Giunta provinciale della Provincia autonoma di Trento la definizione dei 4 livelli di gravità della non autosufficienza definendo, tuttavia, il perimetro della regolamentazione che deve tener “conto delle indicazioni dell’Organizzazione mondiale della sanità (OMS) espresse attraverso la classificazione internazionale del funzionamento, della disabilità e della salute (ICF)” e in particolare:
- “dello stato di salute funzionale organico, con riferimento alla dipendenza nelle attività di base della vita quotidiana, alle attività strumentali della vita quotidiana, al quadro clinico e al bisogno infermieristico”;
- “delle condizioni cognitive comportamentali, con riferimento allo stato mentale, ai disturbi del comportamento e dell’umore”;
- “alla situazione socio-ambientale e familiare, con riferimento alla rete assistenziale presente, alla situazione socio-economica, alla condizione abitativa e al livello di copertura assistenziale quotidiano”.
Se si guarda all’insieme delle previsioni dettate dall’art. 2 della legge provinciale n. 15 mancano elementi di chiarezza tassonomica rispetto all’individuazione della persona non autosufficiente: sia riguardo alla natura dell’impairment, sia riguardo alle conseguenze da esso prodotte.
La natura dell’impairment è diversamente definita dal legislatore provinciale: nel comma 1 dell’art. 2 il riferimento è alla ‘autonomia delle abilità fisiche, psichiche, sensoriali, cognitive e relazionali’ quando nel comma 2 il riferimento è ‘alla limitazione dell’autonomia cognitiva e della mobilità’ e nel comma 3 allo ‘stato di salute funzionale organico’ sia pur interferito dai fattori ambientali. Ancora più incerta è l’individuazione del bisogno ad esso conseguente perché mentre il comma 1 dell’art. 2 si riferisce agli ‘atti essenziali della vita quotidiana’ richiedenti ‘l’aiuto determinante di altre persone’, il comma 2 fa riferimento alla ‘limitazione dell’autonomia cognitiva e della mobilità’ che richiede ‘prestazioni di aiuto personale’, mentre il comma 3 introduce, alla lettera a), accanto a tali attività di base, le ‘attività strumentali della vita quotidiana’ ed il ‘bisogno infermieristico’ complicando ulteriormente la situazione. L’art. 3 (‘Diritti della persona non autosufficiente’) è più chiaro e non equivoco: esso stabilisce che la persona non autosufficiente “ha diritto alla valutazione del bisogno ed alla presa in carico” secondo quanto previsto dall’articolo 4” (comma 1), che queste attività sono svolte dal “punto unico di accesso istituito presso il distretto sanitario” (comma 2) e che “i dati relativi alla condizione della persona non autosufficiente e ai servizi fruiti dalla medesima sono raccolti in un fascicolo elettronico personale” (comma 3).
Il Capo II, rubricato ‘Condizione di non autosufficienza’, si compone a sua volta di cinque articoli. L’art. 4 (‘Accertamento della condizione di non autosufficienza’) è composto da 5 commi che definiscono nel loro insieme l’iter procedurale di accertamento della condizione di non autosufficienza, il soggetto istituzionale a ciò deputato (l’Unità di Valutazione Multidimensionale-UVM), i tempi previsti per la valutazione (45 giorni dalla domanda) ed il tempo che deve trascorrere per la presentazione di una nuova domanda (180 giorni). È il comma 3 dell’art. 4 che definisce i compiti dell’UVM chiamata a redigere non solo “il verbale di accertamento della condizione di non autosufficienza” ma anche “il piano di assistenza personalizzato tenuto conto dei bisogni, delle condizioni sociali e familiari dell’assistito” con la precisazione che esso deve individuare “le prestazioni erogabili dal servizio sanitario provinciale, compatibilmente con le risorse organizzative, strumentali e finanziarie disponibili” potendo “contenere eventuali indicazioni per affrontare lo stato di bisogno”. È il comma 5 dell’art. 4 che dà ulteriore forma e sostanza a quella presa in carico di cui fa menzione l’articolo precedente e che costituisce, come già ricordato, un diritto della persona non autosufficiente che rivoluziona il sistema di sanità-welfare trentino: diritto che si realizza non già nella sola possibilità di accesso a questa forma di tutela assistenziale perché ad esso consegue, parallelamente, il dovere dell’UVM di eseguire “i controlli per verificare la permanenza delle condizioni che danno titolo all’assistenza e l’adeguatezza dell’assistenza prestata”, di valutare gli outcome del piano di assistenza e di dar conto, in buona sostanza, dei risultati di un trasferimento monetario finalizzato a dar sostegno alla persona non autosufficiente ed alla sua famiglia.
L’art. 5 (‘Ricorso all’unità valutativa multidisciplinare provinciale’) disciplina il ricorso a questa da parte della persona, la sua tempistica (entro 30 giorni dalla comunicazione dell’esito) e la composizione di quest’organo tecnico formato dal Direttore dell’Unità Operativa di medicina legale dell’Azienda provinciale per i Servizi sanitari, da un medico specialista in medicina legale e delle assicurazioni addetto a questa struttura, da un operatore sociale, da un professionista designato dal Collegio degli Infermieri, Assistenti Sanitari e Infermieri pediatrici e da un tecnico esperto nominato dalla Consulta provinciale per la salute.
Il Capo III, rubricato ‘Interventi’, si compone di 3 articoli. L’art. 6 (Servizi socio-sanitari) definisce il “sistema integrato dei servizi socio-sanitari accreditati… in favore della persona non autosufficiente e della sua famiglia” individuandolo nell’assistenza domiciliare, nei servizi accreditati di assistenza socio-sanitaria, nei servizi semiresidenziali, nelle strutture residenziali protette e, per la prima volta, nel corpo degli “assistenti familiari iscritti al registro provinciale disciplinato dalla Giunta provinciale con propria deliberazione”. A questo sistema integrato l’art. 6 della legge provinciale n. 15 affida “interventi… finalizzati a migliorare la qualità di vita della persona non autosufficiente e del suo nucleo familiare, anche attraverso l’impiego di specifici indicatori di valutazione dell’efficacia delle cure prestate, riportati in ciascun piano personale di assistenza”; con la conseguenza, dunque, che il piano di assistenza individualizzato di cui fa menzione l’art. 4, comma 3, lettera a), deve contenere quegli specifici indicatori che dovranno essere poi valutati in sede di controllo per documentare l’adeguatezza dell’assistenza prestata al domicilio alla persona non autosufficiente.
L’art. 7 (‘Supporto alla famiglia’) detta le indicazioni per la programmazione dell’attività socio-sanitaria sia a livello provinciale sia locale prevedendo, tra l’altro, “specifiche iniziative di formazione dei familiari, o dei soggetti incaricati, che partecipano alla presa in carico, nonché adeguato supporto psicologico”, la costituzione di reti di supporto e lo sviluppo di specifici servizi di sollievo; è evidente che queste previsioni sono finalizzate a sostenere e supportare la rete familiare impegnata nell’assistenza delle persone non autosufficienti e di quella rete assistenziale informale (le ‘badanti’) che è una risorsa sussidiaria senza la quale è davvero difficile pensare a quell’inversione di tendenza che si prefigge di perseguire la legge provinciale. L’art. 8 (‘Prevenzione’) stabilisce la promozione di interventi diretti alla prevenzione degli stati di non autosufficienza ponendoli in capo alla Giunta provinciale. Il Capo IV (‘Provvidenze economiche’) si compone di 3 articoli.
L’art. 9 (‘Destinatari delle provvidenze’) fissa i criteri soggettivi che le persone non autosufficienti devono avere per essere destinatarie dell’assegno di cura: tra di essi la residenza da almeno tre anni nel territorio della Provincia autonoma di Trento che è stato impugnato dal Presidente del Consiglio dei Ministri e che sarà oggetto di esame di costituzionalità.
L’art. 10 (‘Assegno di cura’) si compone di 6 commi che, nel loro insieme, danno forma e sostanza all’intervento economico (assegno di cura) previsto a favore delle perso ne non autosufficienti e finalizzato “a favorire la permanenza dell’assistito nel proprio domicilio” consistente “di norma in buoni di servizio per l’acquisizione di prestazioni di assistenza domiciliare e servizi residenziali erogati da strutture e soggetti accreditati o nell’erogazione di una somma di denaro relativa all’attività svolta regolarmente documentata” (comma 1); con la conseguenza che l’assegno di cura, commisurato “in relazione ai bisogni assistenziali e al livello di gravità della non autosufficienza” è una “misura integrativa dell’indennità di accompagnamento” (comma 2) incompatibile con l’istituzionalizzazione della persona e sospeso nell’ipotesi di ricovero superiore ai 30 giorni (comma 3). Il comma 4 dell’art. 10 stabilisce poi che la compartecipazione della persona non autosufficiente agli interventi di assistenza domiciliare unitamente ai servizi di carattere semiresidenziale è regolata secondo criteri e modalità fissati dalla Giunta provinciale di Trento; il comma 5 stabilisce l’adeguamento annuale, da parte della Giunta provinciale di Trento, degli importi dell’assegno di cura “in misura non superiore alla variazione dell’indice ISTAT dei prezzi al consumo per le famiglie di operai e impiegati” e la possibilità di revisione degli “indici differenziali della valutazione economico-patrimoniale”.
Il comma 6 dell’art. 10, confermando quanto previsto dall’art. 2, comma 3, della legge provinciale ribadisce, infine, il compito della Giunta provinciale di Trento di definire “criteri e modalità di attuazione degli interventi previsti…, nonché di graduazione degli stessi in relazione alla valutazione economico-patrimoniale del beneficiario e della sua famiglia”. L’art. 11 (‘Erogazione dell’assegno di cura’) si compone a sua volta di 2 commi: con essi si prevede che all’erogazione dell’assegno di cura provveda un Ente strumentale della Provincia autonoma di Trento (l’Agenzia provinciale per l’assistenza e la previdenza integrativa), che esso decorre dal mese successivo a quello di presentazione della domanda analogamente a quanto previsto per l’indennità di accompagnamento e che la sua erogazione avvenga in modo integrato e coordinato con questa.
Il Capo V (‘Disposizioni finali’) si compone di 5 articoli che, tra l’altro, modificano ed abrogano leggi provinciali precedenti (art. 14 e art. 15) dettando le opportune disposizioni finanziarie (art. 16). Solo l’art. 12 (‘Provvedimenti attuativi’) contiene importanti previsioni per gli scopi di questa riflessione. Esso prevede alcuni adempimenti in capo alla Giunta provinciale di Trento: – determinare i requisiti e i criteri per l’accesso all’assegno di cura e le modalità di accreditamento per l’erogazione dei servizi “previo confronto con le organizzazioni sindacali e previo parere della competente commissione permanente del Consiglio provinciale” (comma 1, lettera a):
- “adottare le direttive per l’Azienda provinciale per i Servizi sanitari per garantire che la valutazione dello stato di non autosufficienza ai fini dell’invalidità civile sia effettuata contestualmente” alla valutazione della non autosufficienza per l’assegno di cura (comma 1, lettera b);
- determinare la quota di compartecipazione ai costi a carico delle persone che usufruiscono dei servizi socio-sanitari (comma 1, lettera c);
- valutare la compatibilità delle misure previste dalla legge con altri interventi disciplinati dalla legislazione provinciale “al fine di garantirne il coordinamento e l’integrazione” (comma 1, lettera d). Il Capo VI si compone, infine, di due articoli che non sono di interesse per il tema qui in analisi.
La disciplina regolamentare dettata dalla Giunta Provinciale di Trento alla legge sulla non autosufficienza
Con deliberazione n. 2207 approvata il 15 ottobre 2012 la Giunta provinciale di Trento ha dato pratica attuazione a quanto previsto dall’art. 10 della legge provinciale 24 luglio 2012, n. 15. Con essa la Giunta provinciale ha stabilito che, in sede di prima applicazione, l’assegno di cura sia erogato sotto forma di somme di denaro impegnando la somma di 5 milioni di euro per il 2012 e la somma complessiva di 12 milioni di euro nel 2013 per questo nuovo intervento economico di tipo assistenziale rinviando ad un successivo provvedimento la definizione dei criteri di raccordo tra la valutazione dell’invalidità civile e l’accertamento della non autosufficienza. Il provvedimento si compone di una dettagliata premessa, di un deliberato e di tre allegati che, rispettivamente, danno disposizioni per l’accesso all’assegno di cura (All. 1), che individuano le variabili da considerare per la valutazione della condizione economica familiare (All. 2) ed i criteri multi-asse per la valutazione della non autosufficienza (All. 3).
L’All. 1 detta disposizioni per l’accesso all’assegno di cura rinforzando la finalità della legge (favorire la permanenza della persona non autosufficiente al domicilio) e conferma i requisiti soggettivi previsti dalla legge provinciale n. 15 del 2012; oltre alla residenza, l’assegno di cura è un intervento assistenziale attivabile dalle persone già riconosciute nel diritto all’indennità di accompagnamento (o di analoghe prestazioni previdenziali per l’assistenza personale continua) la cui condizione economica-patrimoniale non deve essere superiore a quella stabilita dall’Allegato 2 (al momento 0,28 dell’Indicatore della Condizione Economica Familiare – ICEF).
La domanda, presentata all’Agenzia provinciale per l’assistenza e la previdenza integrativa avvalendosi degli Istituti di patronato e degli sportelli di informazione e di assistenza della Provincia autonoma di Trento, attiva la valutazione della non autosufficienza posta in capo all’UVM distrettuale “integrata dal medico legale o avente funzioni di medicina legale” che: (1) accerta la condizione di non autosufficienza ed il livello di gravità, (2) elabora, sentiti la persona ed i familiari (che lo dovranno sottoscrivere), il piano assistenziale che dovrà indicare il bisogno, la definizione degli obiettivi dell’intervento assistenziale, i servizi sanitari e socio-sanitari inseriti nel piano di assistenza, le prestazioni erogabili, le modalità di utilizzo dell’assegno, la verifica dei risultati e, naturalmente, gli indicatori su cui tale verifica dovrà essere realizzata.
L’All. 1 indica, ancora, la misura dell’assegno di cura differenziandolo in relazione ai livelli di gravità della non autosufficienza: 80 euro mensili per il primo livello di gravità, da 125 a 250 euro mensili per il secondo livello di gravità, da 250 a 500 euro mensili per il terzo livello di gravità e da 400 ad 800 euro mensili per il quarto livello di gravità in relazione alle condizioni economico-patrimoniali del nucleo familiare. Lo stesso Allegato indica quali sono le situazioni di incompatibilità con altri istituti assistenziali e le modalità di utilizzo dell’assegno di cura destinato ad interventi assistenziali e/o riabilitativi di tipo domiciliare o ambulatoriale erogati da soggetti accreditati, dai familiari, dagli assistenti domiciliari e per la compartecipazione al costo dei servizi assistenziali pubblici. Riguardo alla verifica dell’assistenza erogata l’All. 1 individua i compiti delle UVM che, in accordo con i servizi sociali, dovranno verificare l’adeguatezza e l’appropriatezza dell’assistenza erogata alla persona non autosufficiente tenuto conto, naturalmente, degli obiettivi indicati dal piano di assistenza individuale nonché delle condizioni di salute della persona e del loro evolversi; con la precisazione che tali verifiche condizionano la possibile revoca dell’assegno di cura. Nelle norme transitorie si dà atto, infine, che l’assegno di cura può essere impiegato per la retribuzione dell’attività svolta dagli assistenti domiciliari assunti con regolare contratto di lavoro, che l’assegno di cura è concesso per le persone riconosciute nel diritto all’indennità di accompagnamento dall’1.09.2012 purché la relativa domanda sia stata presentata entro e non oltre il 31 gennaio 2003 e che per gli over-65enni valutati nel corso del 2012 l’Azienda provinciale per i servizi sanitari di Trento potrà procedere sugli atti documentali.
L’All. 2 disciplina la valutazione della condizione economico-patrimoniale del nucleo familiare e, come poc’anzi ricordato, fissa il limite ICEF per l’accesso a tale provvidenza assistenziale e gli strumenti di calcolo dell’im porto. È, invece, l’All. 3 che fissa i criteri di valutazione della non autosufficienza provando a dare ordine e sistematicità alle poco chiare previsioni date dall’art. 2 della legge provinciale n. 15 del 2012. In sede di ‘Premessa’ si dà atto, in maniera del tutto trasparente, che l’individuazione dei criteri multi-asse è stata subordinata ad una triplice esigenza: (1) quella di rispondere alle indicazioni dettate dalla norma nel definire la condizione di non autosufficienza; (2) quella di renderli coerenti con i criteri multi-asse previsti per l’indennità di accompagnamento; (3) quella di individuarli tenuto conto delle indicazioni fornite a livello internazionale.
Sulla base di questa premessa l’All. 3 evidenzia che la non autosufficienza è uno stato aperto e dinamico che incide negativamente non solo sugli ‘atti essenziali della vita quotidiana’, ma anche sulle ‘attività strumentali della medesima e che, a causa della dipendenza della persona da parte di terzi, richiede ‘prestazioni di aiuto personale, di tutela e di cura necessarie a compensare la mancanza di autonomia della persona non autosufficiente’; con la conseguenza, dunque, che la scelta dei criteri multi-asse risponde non solo alla gradualità dell’intensità (per numero e durata) delle prestazioni di aiuto personale necessarie alla persona dovendo, evidentemente, essere in grado di esplorare quegli ‘atti essenziali della vita quotidiana’ e quelle ‘attività strumentali’ della medesima con particolare riguardo alla mobilità ed alla disautonomia cognitiva (comma 2) nonché dei ‘disturbi del comportamento e ai disturbi dell’umore’ (comma 3, lettera b) che incidono negativamente su tali capacità tenuto anche conto di quei fattori ambientali e sociali che la Classificazione internazionale ICF individua alla stregua di amplificatori e di riduttori dello stato di bisogno.
In questa prospettiva l’All. 3 dell’atto deliberativo individua i criteri multi-asse differenziandoli in relazione all’età anagrafica della persona ed alla necessità di indicarli, coerentemente con le indicazioni fornite dalla letteratura internazionale, in relazione ai diversi domini della persona; finalizzandoli, nella persona adulta in età lavorativa, alle ‘attività strumentali della vita quotidiana’, negli over-65enni agli ‘atti essenziali della vita quotidiana’ e nei bambini (e negli adolescenti) ad alcune funzioni principali indicate dalla Classificazione internazionale ICF-CY approvata dall’Organizzazione mondiale della sanità. I criteri multi-asse per graduare la non autosufficienza nella persona over-65enne, in questa prospettiva, sono stati individuati nell’indice di Barthel-mobilità (fare le scale, trasferimento letto-sedia e mobilità in piano), nell’indice di Barthel-ADL (alimentazione, igiene personale, bagno/doccia, vestizione, continenza urinaria e fecale, uso del WC), nel Mini Mental State Examination (MMSE) e nella Clinical Dementia Rating Scale (CDR) con la progressiva graduazione della condizione di non autosufficienza riportata nella Tabella 1.
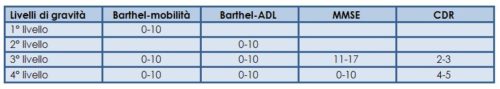
Alcune considerazioni si impongono riguardo agli incroci dei multi-asse individuati per graduare la condizione di non autosufficienza. Nel primo livello di gravità rientrano, naturalmente, tutte le persone che hanno un impairment funzionale nella mobilità senza un’importante compromissione nelle ADL; in questo livello di gravità sono, dunque, comprese quelle persone che sono state riconosciute nel diritto all’indennità di accompagnamento a causa di problemi motori che le rendono non autonome nella deambulazione, nei cambi posturali e nel superamento di barriere.
Nel secondo livello di gravità rientrano, invece, quelle persone che richiedono necessità di assistenza continua nelle ADL pur conservando una residua capacità deambulatoria: la scelta adottata dalla Giunta provinciale è convincente se si considera che questo impairment condiziona il maggior carico assistenziale di queste persone rispetto alle prime. Nel terzo livello di gravità sono comprese diverse tipologie di impairment funzionale: un impairment motorio associato ad una compromissione cognitiva (MMSE tra 11 e 17), l’impairment nelle ADL associato ad un’analoga compromissione cognitiva o un multi-asse CDR (livello 2 e livello 3) associato ad una medesima compromissione motoria o, in alternativa, negli atti essenziali della vita (ADL). Qualche perplessità suscita, a questo riguardo, l’ascrizione ad uno stesso livello di gravità del deficit cognitivo associato all’impairment motorio e del deficit cognitivo associato alla disautonomia nelle ADL: se è vero quanto è stato detto riguardo al fabbisogno assistenziale è pacifico riconoscere, in via teorica, che questo fabbisogno è sicuramente più elevato nelle persone che hanno un impairment cognitivo che compromette l’autonomia nelle ADL rispetto a quelle che hanno una sola compromissione nella mobilità. Nel quarto livello di gravità sono, infine, comprese, quelle persone che hanno una disautonomia motoria o una disautonomia nelle ADL cui si associa una CDR 4 o 5. I criteri multi-asse per graduare la non autosufficienza nella persona in età lavorativa (18-65 anni) sono stati individuati dalla Giunta provinciale di Trento nel Barthel-mobilità, nel MMSE e nelle IADL (Tab. 2).
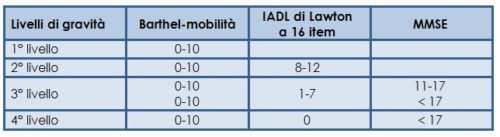
Nei minori di età la scelta adottata dalla Giunta provinciale di Trento risponde alle indicazioni date dalla Classificazione internazionale ICF-CY che, come noto, è un sistema descrittivo del funzionamento. Di questa classificazione sono stati selezionati sei domini inseriti nel Paragrafo ‘Attività e partecipazione’ (nello specifico, la mobilità, la comunicazione, la cura personale, l’alimentazione, la socializzazione, l’interazione e le relazioni personali) e sono stati poi sviluppati i livelli di gravità della non autosufficienza in relazione al numero della loro compromissione: nel livello di gravità 1 sono inserite le persone che hanno una compromissione grave di almeno uno dei domini ICF-CY, nel livello 2 quelli con compromissione grave di due domini, nel livello 3 quelli con compromissione grave di almeno 3 domini e nell’ultimo livello di gravità quelli con compromissione di almeno 4 domini.
La scelta fatta dalla Giunta provinciale di Trento è, sul piano teorico, convincente perché ha cercato di non venir meno alle indicazioni contenute nell’art. 2 della legge provinciale n. 15 del 2012 e di supportare la valutazione descrittiva dell’ICF-CY in termini anche di quantificazione dell’impairment dopo aver selezionato i più importanti domini da esplorare utilizzando un indicatore clinico complessivo che, pur senza ricorrere ai qualificatori della Classificazione, individua il grado di compromissione funzionale. Due ulteriori considerazioni a conclusione di questo commento. Nell’All. 3 all’atto deliberativo approvato dalla Giunta provinciale di Trento, si esprime la consapevolezza che gli score dei multi-asse previsti non siano sempre in grado di identificare un preciso livello di gravità della non autosufficienza: in queste situazioni, che dovranno essere attentamente monitorate, è stato previsto che il livello di gravità da attribuire in fase di valutazione sia quello immediatamente inferiore. Una seconda puntualizzazione riguarda i minori di anni 6 riconosciuti nel diritto a percepire l’indennità di accompagnamento che, automaticamente, saranno da inserire nel 4° livello di gravità da parte delle unità valutative multidisciplinari; scelta coraggiosa che dimostra l’attenzione data alle persone disabili ed alle loro famiglie in questa delicatissima fase della vita ed in forte controtendenza rispetto alle scelte assistenziali fin qui operate prevalentemente focalizzate sugli over-65enni.
Il cambiamento di prospettiva proposto dalla legge Provinciale Trentina sulla non autosufficienza
Ogni legge che propone un cambiamento di orizzonte e di prospettiva dei servizi dedicati alla persona richiede, di necessità, il forte cambiamento dell’organizzazione, la sua flessibilità e, soprattutto, la capacità dei professionisti di interiorizzare le ragioni e gli obiettivi, di credere ad essi e di declinarsi, responsabilmente, con il coraggio delle idee e con la forza delle azioni, all’interno della trasformazione che incide, profondamente, sulla vita sociale e su quella solidarietà che sostiene l’idea di uno stato costituzionale; senza di ciò ogni norma, per quanto ben scritta che sia, rischia di rimanere ‘lettera morta’ e rischia, soprattutto, di declinare in astratto i diritti delle persone più deboli che, nella sostanza, rimangono, poi, di fatto, non esigibili.
Troppe volte siamo stati testimoni del fallimento di buone leggi a causa dell’incapacità dell’organizzazione professionale di svilupparne i principi, di coglierne le opportunità e, per quanto possibile, di essere protagonisti di quel cambiamento organizzativo che ogni buona legge pretende implicitamente e di assumere su di sé la responsabilità di misurare e di rispondere dei risultati raggiunti senza quell’autoreferenzialità che sembra essere una caratteristica peculiare dell’atassia dei nostri tempi; troppe volte abbiamo avuto dimostrazione che la rigidità e l’impermeabilità dell’organizzazione sono state determinate da variabili che è bene, almeno in parte, considerare e presidiare, nella consapevolezza che ogni cambiamento di orizzonte impone la ridefinizione dei ruoli professionali messi in movimento nella loro impermutabile staticità con l’obiettivo di sostenere il cambiamento sul piano dello sviluppo delle competenze, dell’interdisciplinarità, della semplificazione amministrativa e, naturalmente, dell’accountability.
Che la legge n. 15 approvata dalla Provincia autonoma di Trento sia una legge che rivoluziona il sistema di sanità-welfare trentino, è sicuramente una realtà: non solo perché essa si propone di incidere sui bisogni delle persone non autosufficienti sostenendo le loro famiglie nel prestare loro un’assistenza adeguata in ambito familiare (interrompendo quel flusso di forte istituzionalizzazione osservato nel corso degli anni e recuperando la sussidiarietà non solo della famiglia ma anche delle persone occupate nell’assistenza domiciliare e dei soggetti accreditati), ma anche perché, per la prima volta, riformando l’indennità di accompagnamento in una duplice prospettiva, stabilisce il diritto della persona fragile ad un’effettiva presa in carico da parte delle strutture a ciò abilitate che hanno il dovere non solo di procedere alla valutazione del bisogno ma, soprattutto, di elaborare un progetto di vita per rispondere in maniera appropriata ai bisogni della persona e, non certo in subordine, di misurarne i risultati.
Il cambiamento di orizzonte sta proprio in questo: non tanto nella valutazione del bisogno (anche se questa fase, tipicamente medico-legale, è stata perfezionata rispetto a quanto fin qui avvenuto con l’individuazione dei multi-asse necessari a graduarlo in livelli progressivi di gravità) quanto, invero, sul piano della responsabilizzazione del servizio pubblico a porre in campo le opportune strategie, a valorizzare la sussidiarietà (non solo della famiglia) e a rendersi protagonista di quella effettiva presa in carico della persona non autosufficiente che, rifuggendo da ‘slogan’ stereotipati vuoti e vaghi, pretende un ruolo di corresponsabilità esercitato dall’Ente pubblico nel rendersi garante dei risultati raggiunti attraverso l’impegno economico garantito dalla fiscalità generale.
Nelle more della delega assistenziale approvata a livello nazionale nell’estate del 2011 la legge provinciale n. 15 del 2012 ha (ri)-disegnato il sistema di welfare trentino attraverso:
- la riforma parziale dell’indennità di accompagnamento graduata economicamente in funzione non solo del bisogno ma anche del patrimonio familiare e, dunque, alla capacità di far fronte o meno autonomamente alla situazione di bisogno;
- il diritto alla presa in carico della persona non autosufficiente da parte dei servizi pubblici;
- la forte responsabilizzazione di questi ultimi nel farsi garanti dei risultati di salute raggiunti per il tramite del trasferimento monetario.
Le azioni organizzative che devono essere realizzate per sostenere le politiche del Welfare Trentino
Questo è il cambiamento di prospettiva voluto dalla legge provinciale sulla non autosufficienza che, naturalmente, incide su tutto il sistema socio-sanitario che deve sapersi adeguare non già passivamente ma con la forza delle idee e con il coraggio delle azioni che non ho, purtroppo, colto nell’anno che ha preceduto l’iter della sua approvazione. Certo il cambiamento di prospettiva è forte, anche se ciò su cui si è troppo insistito, in questi mesi, sono i carichi di lavoro condizionati dalla fase di valutazione del bisogno che è stata però modificata solo parzialmente nell’affinamento dei multi-asse e nell’individuazione dell’UVM integrata dallo specialista medico-legale quale organo tecnico deputato alla sua valutazione.
Naturalmente non si può trascurare la circostanza che i carichi di lavoro sono una variabile che deve essere tenuta in considerazione; ma questa variabile non può arrotare il cambio di prospettiva che, in questi mesi, sembra aver ceduto il passo davanti ai problemi dell’organizzazione troppo spesso concentrata nella difesa della situazione quo ante. Per ovviare a tale situazione occorre provare qui a tracciare le molte cose che restano da fare sul piano dell’organizzazione del servizio differenziando le responsabilità di chi svolge un ruolo politico da chi governa, a livello aziendale, la strategia del servizio e da chi è chiamato, nella quotidianità, a realizzarlo tentando di dare ad esse una priorità ed un cronogramma di attuazione.
Sul piano politico occorre, in primo luogo, integrare gli atti deliberativi adottati dalla Giunta provinciale di Trento nel 1999 e nel 2008 per dare sistematicità ai multiasse previsti per l’indennità di accompagnamento ed a quelli individuati per la non autosufficienza: l’intervento è semplice visto e considerato che questi ultimi vanno in questa direzione per cui tale intervento regolamentare è da prevedere nel giro di qualche mese. Occorre, inoltre, dare sistematicità, sul piano regolamentare, alla nuova legge sulla non autosufficienza con la legge provinciale n. 7 del 2008 che disciplina la tutela agli invalidi civili, ai ciechi civili ed ai sordomuti recuperando l’esperienza positiva di questi anni, che ci è invidiata da molte Regioni, sia in termini di professionalità dedicata al servizio che di semplificazione nell’accesso allo stesso. Irrinunciabile essendo la competenza specialistica medico-legale in questi ambiti di valutazione, la scelta da fare è se abbandonare quella valutazione monocratica del bisogno stabilita dalla legge provinciale n. 7 del 1998 o se mantenerla anche per la non autosufficienza.
Molte sono le ragioni che sembrano spingere in questa direzione: non solo di efficienza organizzativa (sono oltre 10 mila le persone che attivano annualmente in Provincia di Trento i distinti percorsi assistenziali), ma anche per non perdere quel ruolo di garanzia e di governo esercitati da un’articolazione funzionale complessa del servizio sanitario provinciale che opera con competenza estesa a tutto il territorio provinciale.
Questo, naturalmente, per la sola valutazione del bisogno e per la sua graduazione in livelli di gravità, ferma restando l’attivazione da parte dello specialista medico-legale dell’UVM in tutte quelle situazioni che impongono la presa in carico della persona ed il sostegno familiare indipendentemente dai requisiti soggettivi previsti per l’assegno di cura; il possesso di un indicatore ICEF superiore a 0,28 non può essere, infatti, a mio giudizio, un discrimine per la presa in carico della persona indipendentemente dal fatto che essa non abbia le caratteristiche per vedersi concesso l’assegno di cura.
Questa soluzione pare essere, sul piano organizzativo, efficiente, efficace e sostenibile dando continuità al processo valutativo, inserendo in tale percorso variabili non considerate dalla legge provinciale sulla non autosufficienza (accertamento della cecità civile, del sordomutismo, dell’handicap e del collocamento mirato al lavoro) e, soprattutto, integrandolo pienamente in direzione di quella presa in carico della persona e della sua famiglia oggi assolutamente carente. Occorre, infine, inserire attivamente nel processo di valutazione quella componente professionale (il medico di famiglia) che è rimasta, per troppi anni, sia pur con qualche eccezione, estranea a tutta la filiera chiedendo a tale componente l’assunzione di quella responsabilità che fa parte del ruolo esercitato; non solo perché il medico di medicina generale è il timone che garantisce l’appropriatezza del sistema di sanità-welfare, ma anche perché è il professionista chiamato ad intercettare il bisogno, ad attivarsi di conseguenza e ad essere anche il garante del piano assistenziale.
Sul piano dell’organizzazione del servizio occorre, in primo luogo, motivare i professionisti dando corpo, sostanza ed identità al ruolo che essi assumono all’interno dell’organizzazione sanitaria, nella consapevolezza che ogni trasformazione non può essere imposta dall’alto come un’ulteriore formalità ma condivisa sul piano anche motivazionale; senza di questo il rischio che si corre è quello della frustrazione professionale e del conseguente naufragio di ogni riforma. È altresì necessario affrontare con rapidità lo sviluppo dei sistemi informatici che devono alimentare il processo di riorganizzazione in corso senza costituire un ostacolo: occorre, a questo proposito, sviluppare nel giro di qualche mese un unico sistema informatico della disabilità perché al momento i sistemi informatici sono due e non sono complementari richiedendo l’imputazione degli stessi dati più volte.
In questo sviluppo occorre considerare un’ulteriore necessità mai considerata fino ad oggi: il collegamento telematico di ogni medico di medicina generale e pediatra di libera scelta in modo da dematerializzare il processo semplificando la vita al cittadino che oggi si trova spesso costretto a presentare le domande a più punti erogativi. Ed occorre, infine, motivare tutte le persone coinvolte dal processo non già sul solo piano economico-finanziario ma sul piano dell’appartenenza e del riconoscimento di quelle specificità professionali che non si sostituiscono alternativamente ma che si integrano vicendevolmente valorizzando il ruolo medico-legale in tutta la sua forte potenzialità. Per chi lavora nella quotidianità a confronto con i problemi delle persone disabili occorre, infine, assumersi la responsabilità di indirizzare costantemente i comportamenti in termini di giustizia e non già di carità sociale.
I riferimenti bibliografici sono disponibili sul sito www.grg-bs.it













