
Introduzione
Una delle grandi sfide che l’Italia e molti altri Paesi europei si trovano oggi ad affrontare riguarda l’adeguamento delle politiche per la non autosufficienza (o long-term care, con termine invalso nel dibattito internazionale), in un contesto di difficile congiuntura economica e necessità di ottimizzare l’uso delle risorse rispetto alle conseguenze dell’invecchiamento demografico. Nell’auspicio che l’agenda politica italiana possa presto dedicare maggiore attenzione al settore, si ritiene utile proporre in questo contributo un quadro degli approcci prevalenti in materia a livello internazionale, e soprattutto europeo, al fine di favorire una più ampia e approfondita riflessione sulle opzioni di policy disponibili.
Se non diversamente indicato, le informazioni riportate sono da considerarsi tratte da una recente pubblicazione in materia curata da Rodrigues et al. (2012), a cui si rimanda per il dettaglio dei dati illustrati1.
Il ruolo della domanda di assistenza
Al fine di comprendere al meglio le differenze esistenti tra i diversi Paesi in termini di politiche adottate per la cura delle persone anziane non autosufficienti, è utile tener conto del fatto che la stessa domanda di assistenza può differenziarsi rispetto a due componenti fondamentali: quella medico-epidemiologica e quella socio-economica.
La componente medico-epidemiologica Per quanto riguarda la prima, il mero dato demografico suggerisce chiaramente che i Paesi aventi un’età della popolazione mediamente più anziana presentano anche una domanda di assistenza per soggetti non autosufficienti quantitativamente più elevata. Da un punto di vista qualitativo, la popolazione dei Paesi più longevi (cioè con tassi di mortalità infantile e senile molto ridotti, prevalentemente rappresentati da Paesi dell’Europa occidentale, Italia compresa) riporta mediamente un numero di anni di disabilità più elevato soprattutto per l’impatto delle varie forme di demenza (che in totale incidono fino al 25% di tutti gli anni vissuti con disabilità tra gli over 60). L’autonomia della popolazione anziana dei Paesi meno longevi (quasi tutti dell’Est Europa), di contro, è invece più spesso inficiata da disturbi della vista, cardio-circolatori e all’ictus (che incidono fino al 20% del totale). Questa differente eziologia del bisogno assistenziale si traduce pertanto in una diversa sollecitazione rispetto alla priorità degli interventi da porre in essere, che il sistema di longterm care dei singoli Paesi non dovrebbe trascurare.
La componente socio-economica Altrettanto – se non ancor più – rilevante è l’impatto delle componenti di natura socio-economica. Tra queste possono in primo luogo ricordarsi le differenze in termini di struttura dei nuclei familiari: un terzo degli anziani spagnoli e bulgari vive in famiglie che comprendono altri soggetti oltre al coniuge, una tipologia di convivenza che non esiste invece praticamente più tra gli anziani scandinavi ed olandesi (quasi tutti da soli o in coppia). Rilevanti differenze si osservano anche in termini di frequenza nei contatti sociali con amici o parenti, che appaiono particolarmente ridotti in molti Paesi mediterranei (Grecia e Cipro, ma non nella penisola iberica) o dell’Est europeo (Ungheria, Russia, Polonia e Ucraina in primis), a fronte di un isolamento quasi inesistente tra gli anziani residenti in Scandinavia e nel Benelux.
Questo divario tra Nord-Ovest e Sud-Est dell’Europa si ripropone anche in termini di partecipazione civica (in organizzazioni politiche o di volontariato) e di accesso ad internet (quale nuovo strumento di contatto sociale), che appaiono entrambi maggiormente praticati nella prima area territoriale. Tale distinzione geografica appare invece meno netta rispetto al rischio di povertà che, seppur mediamente più elevato nel Sud e nell’Est del nostro continente, risulta particolarmente ridotto tra la popolazione anziana di Ungheria, Slovacchia e Repubblica Ceca. È evidente che queste – talora anche rimarchevoli – disuguaglianze socio-economiche, in certa misura frutto anche di profonde differenze culturali tra i diversi Paesi, si riflettono non solo sulla quantità e qualità della domanda assistenziale, ma anche sull’approccio adottato dai vari Stati nel rispondere politicamente a tale domanda, con un insieme di servizi ed interventi che finiscono col definire livello, caratteristiche e composizione dell’offerta di cure complessivamente erogate.
L’offerta di assistenza
Una delle principali distinzioni tradizionalmente operate nel caratterizzare l’offerta di assistenza riguarda la ripartizione tra assistenza formale (cioè erogata da personale qualificato e retribuito contrattualmente, spesso tramite servizi organizzati o trasferimenti monetari) ed informale (cioè prestata gratuitamente da familiari, amici e volontari). Il peso delle due componenti, combinato alle differenze epidemiologiche e socio-economiche sopra osservate, può essere impiegato per distinguere alcune tipologie fondamentali di regimi assistenziali in Europa.
Dalla Tabella 1 è infatti possibile osservare che nella gran parte dei paesi europei più popolosi (con l’aggiunta dell’Austria, e compresa l’Italia) la consistente domanda assistenziale trova un mix di risposte informali e formali.
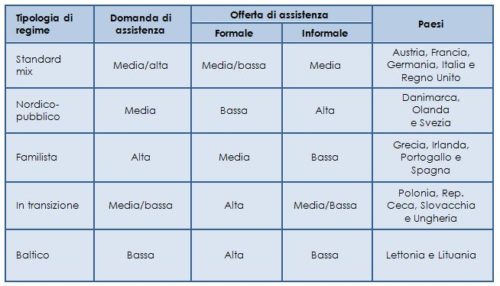
Adattato da Lamura et al., 2007; Nies et al., 2013.
Il modello nordico si caratterizza invece per gli elevati investimenti pubblici in quest’ultimo ambito, mentre all’opposto troviamo i Paesi dell’Europa dell’Est (baltici e “in transizione”), in cui è soprattutto sulla sfera informale che poggia il sistema di cure, ancor più di quanto non accada nei Paesi “familisti” dell’area mediterranea (con l’aggiunta dell’Irlanda), anch’essi tradizionalmente contraddistinti da uno scarso sviluppo del sistema di welfare.
Le cure informali
In pressoché tutti i Paesi, compresi quelli con sistemi di welfare avanzato, la gran parte delle cure agli anziani non autosufficienti viene prestata secondo modalità informali (Triantafillou et al., 2011) e prevalentemente da donne (ad esempio mogli, figlie e nuore degli assistiti), soprattutto a basso reddito. L’intensità delle cure informali – ciò non sorprende – è maggiore (come ore prestate) nei Paesi dove i servizi formali sono meno sviluppati (in Europa meridionale e settentrionale), e nei quali il supporto informale si concentra su un numero relativamente ristretto di persone. Una conseguenza (o causa) di tale situazione è che nei Paesi caratterizzati da un peso rilevante dell’assistenza informale le misure adottate per sostenere chi la presta – ad esempio tramite periodi di aspettativa per favorire la conciliazione tra lavoro e attività di cura – appaiono generalmente più frequenti e generose per durata e livello di remunerazione.
Tale soluzione viene perseguita con meno vigore nei Paesi a welfare avanzato dove, da un lato, si teme che chi ne usufruisce (come detto, soprattutto donne) possa poi incontrare difficoltà a rientrare nel mercato del lavoro; e dall’altro, la cura della non autosufficienza è maggiormente “professionalizzata”, cioè ritenuta un compito da affidare a personale specializzato. Un’altra forma rilevante di sostegno alle cure informali è quella dei trasferimenti monetari (come assegni e/o indennità di cura), di cui si dirà più avanti (in quanto tipologia di intervento configurabile come parte integrante dell’offerta formale).
L’offerta “formale”: servizi assistenziali e trasferimenti monetari
Il “cuore” delle politiche a sostegno della non autosufficienza è certamente costituito dai servizi assistenziali erogati direttamente agli interessati, a cui tuttavia negli ultimi decenni si sono sempre più spesso affiancate, nei diversi Paesi, misure volte ad indennizzare monetariamente i destinatari delle cure. Per quanto riguarda i primi, una distinzione rilevante è quella tra servizi domiciliari e residenziali.
L’assistenza domiciliare
L’assistenza domiciliare è la modalità d’intervento politicamente preferita – almeno nelle intenzioni – dai governi di tutti i Paesi, oltre che auspicata dalla gran parte degli utenti. Di fatto, forti differenze possono osservarsi nella messa in pratica di tale opzione. In quasi tutti i Paesi l’assistenza domiciliare prevale (per numero di utenti serviti) su quella residenziale, e raggiunge, soprattutto nei Paesi scandinavi (ma anche nei Paesi Bassi, in quelli alpini – Austria e Svizzera – nonché in Irlanda e Inghilterra), una platea superiore al 10% degli ultrasessantacinquenni. All’opposto, molto contenuta (con valori inferiori al 4% degli over 65) risulta la sua diffusione nella penisola balcanica e nei Paesi baltici, oltre che in Polonia e Slovacchia. Quasi ovunque, comunque, negli ultimi anni il ruolo dell’assistenza domiciliare è venuto crescendo.
A questo si è inoltre affiancato un ulteriore fenomeno, quello dell’assunzione a titolo privato, da parte delle famiglie di anziani non autosufficienti, di personale straniero per la cura della persona e della casa (Colombo et al., 2011a). Questa tendenza, particolarmente rilevante nei Paesi mediterranei (Italia, Spagna e Grecia in primis), ma anche in quelli a tradizione di welfare“continentale” (Austria e Germania), è stata favorita dalla crescente diffusione di forme d’indennità monetaria, che stimolano il mercato privato delle cure, i cui destinatari finiscono quindi col diventare anche datori di lavoro del personale di cura. Diverso è il caso dei Paesi del Nord-Ovest europeo in cui l’immigrato viene invece più frequentemente assunto da enti erogatori di servizi (a domicilio o in istituto), e non dalle famiglie.
L’assistenza residenziale
Diversamente da quanto osservato per l’assistenza a domicilio, il settore dell’assistenza residenziale nel corso degli ultimi anni ha registrato pressoché dovunque uno stallo in termini di popolazione anziana raggiunta (con quote che variano dal 6-8% del contesto scandinavo all’1-3% dei Paesi baltici e mediterranei), se non addirittura una contrazione (è il caso di Svezia e Norvegia). Questo risultato è frutto, da un lato, della preferenza attribuita dagli utenti alla permanenza nel proprio contesto domiciliare, dall’altro, delle attuali politiche di contenimento della spesa, dato il maggior costo pro-capite che l’assistenza residenziale mediamente comporta. Un effetto di tale sviluppo è che i fruitori dell’assistenza in strutture residenziali sono tendenzialmente caratterizzati da età e grado di non autosufficienza sempre più elevati. I trasferimenti monetari Come sopra anticipato, un numero crescente di Paesi ha adottato – in affiancamento o sostituzione agli interventi e servizi in natura per anziani non autosufficienti – politiche di indennizzo monetario degli stessi, o di supporto del ruolo svolto dai loro caregiver informali (Colombo et al., 2011a).
Attualmente, queste misure appaiono rilevanti soprattutto nei regimi continentali (Austria e Germania) e mediterranei (Italia e Spagna), ma stanno assumendo una crescente importanza anche in quelli liberali (Irlanda e Inghilterra) e, seppur nelle forme particolari (più sotto specificate), in quelli nordico-scandinavi. Una distinzione rilevante in merito concerne il destinatario dell’indennità, che può essere l’anziano stesso o chi lo assiste. In questa sede sia sufficiente ricordare che, nel primo caso – prevalente nella gran parte dei Paesi in cui esistono indennità di cura, compresa l’Italia – la disponibilità diretta dell’indennità da parte della persona non autosufficiente favorisce (in assenza di vincoli di destinazione) una maggiore flessibilità nel suo utilizzo, ed è resa più agevole anche dalla semplicità di individuazione del beneficiario.
Quando il destinatario di tali trasferimenti monetari è il familiare caregiver, oltre alla difficoltà di individuazione univoca dello stesso, possono distinguersi due principali modelli: quello in cui l’indennità rappresenta una remunerazione del familiare che assiste (soluzione tipica del modello scandinavo), e quello in cui l’erogazione dell’indennità è vincolata a limiti di reddito e/o di numero minimo di ore di cura prestate (come nei regimi liberali di Irlanda e Regno Unito). In entrambi i casi, sebbene tale soluzione costituisca da un lato un positivo riconoscimento dell’attività di cura informale, dall’altro rischia (se non adeguatamente costruita e monitorata) di incentivare l’irregolarità del mercato delle cure (come l’esempio italiano chiaramente insegna), e/o di “intrappolare” molte donne in un ruolo ai margini del mercato del lavoro (invece di stimolarle ad entrarne a far parte come operatori professionalmente qualificati), finendo con il dequalificare il “valore socialmente attribuito” all’intero settore ed all’attività di cura in sé.
Osservazioni conclusive
I dati sopra riportati evidenziano come le risposte fornite dai diversi sistemi di welfare alle esigenze della popolazione anziana non autosufficiente – in Europa come altrove – differiscono talora anche sostanzialmente. Una più approfondita disamina di tali differenze, e dei pro e contro ad esse associati, sarebbe certamente utile per capire come meglio riformare il nostro sistema italiano di assistenza nel settore: un obiettivo, questo, auspicabile, data la carenza di sistematici interventi migliorativi negli ultimi 30 anni.
Le proposte, in tal senso, non mancano, come dimostrano i suggerimenti forniti anche recentemente da esperti internazionali (Colombo et al., 2011b). Che questi suggerimenti vengano poi recepiti, dipenderà anche da come riusciremo a recuperare, nel nostro Paese, il senso profondo dell’art. 38 della nostra Costituzione, quando stabilisce che “vanno assicurati a tutti i cittadini i mezzi adeguati alle esigenze di vita in caso di infortunio, malattia, invalidità e vecchiaia”: una sfida a cui non possiamo sottrarci, ma nella quale occorrerà certamente investire più di quanto siamo stati finora capaci di fare.
Note
- Si ringraziano gli autori del volume (Ricardo Rodrigues e Manfred Huber quali co-curatori, e Katrin Gasior, Orsolya Lelkes, Bernd Marin, Andrea Schmidt ed Eszter Zólyomi quali autori), nonché lo European Centre for Social Welfare Policy Research di Vienna per aver autorizzato la sintesi in lingua italiana di parte dei dati contenuti in tale volume, scaricabile gratuitamente dal sito: http://www.euro.centre.org/data/LTC_Final.pdf.
Bibliografia
Colombo F, Llena-Nozal A, Mercier J, Tjadens F. Help Wanted? Providing and Paying for Long-Term Care. Paris: OECD, 2011a.
Colombo F, Llena-Nozal A, Mercier J, Tjadens F. Come cambia la realtà internazionale: l’analisi dell’OCSE. In: NNA (a cura di) L’assistenza agli anziani non autosufficienti. 3° Rapporto. Maggioli Editore, Rimini 2011b. Reperibile all’URL www.maggioli.it/rna/2011/pdf/rapporto2011-assistenza_anziani.pdf.
Lamura G, Mnich E, Bien B, Krevers B, McKee K, Mestheneos E, Doehner H. Dimensions of future service provision in the ageing societies of Europe. Paper presentato all’European Congress of Gerontology and Geriatrics, San Pietroburgo (Russia), 5-7 luglio 2007. Advances in Gerontology 2007;20(3):13.
Nies H, Leichsenring K, Mak S. Emerging identity of long-term care systems in Europe. In: Leichsenring K, Billings J, Nies H. Long-term care in Europe. Basingstoke: Palgrave Macmillan, 2013.
Rodrigues R, Huber M, Lamura G. Facts and Figures on Healthy Ageing and Long-term Care. Vienna: European Centre for Social Welfare Policy and Research, 2012. Reperibile all’URL www.euro.centre.org/data/LTC_Final.pdf.
Triantafillou J, Naiditch M, Repkova K, Stiehr K, Carretero S, Emilsson T, Di Santo P, Bednarik R, Brichtova L, Ceruzzi F, Cordero L, Mastroyiannakis T, Ferrando M, Mingot K, Ritter J, Vlantoni D. Informal care in the long-term care system. Executive Summary. Athens-Vienna: INTERLINKS Consortium, 2011. Reperibile all’URL www.euro.centre.org/data/1278594816_84909. pdf.













