
Quali conseguenze determina la crescente distanza tra bisogni in aumento e scarsità di risorse disponibili per gli interventi, a titolarità pubblica, rivolti agli anziani non autosufficienti? Se lo chiede il Quinto Rapporto sull’assistenza agli anziani non autosufficienti in Italia del Network Non Autosufficienza (NNA), recentemente pubblicato e recensito in questo numero della rivista. Vediamo alcuni punti chiave emersi.
La diminuzione dell’utenza
Nel primo decennio del secolo, la percentuale di anziani raggiunti dall’assistenza pubblica per la non autosufficienza è aumentata, in un’epoca segnata da una complessiva espansione quali-quantitativa del sistema. La Tabella 1 sintetizza le tendenze medie nei principali Interventi pubblici in Italia, con riferimento alla dimensione dell’utenza.
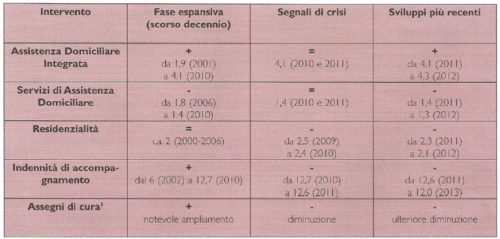
Fonti: Mef-Dps-Obiettivi di servizio; Istat, Indagine sugli interventi e i servizi sociali dei comuni singoli e associati; Istat, L’assistenza residenziale e socio-assistenziale in Italia; Istat, I presidi residenziali socio-assistenziali e socio-sanitari; Istat, Statistiche della previdenza e dell’assistenza sociale. I beneficiari delle prestazioni pensionistiche.
II periodo dal 2000 ad oggi viene suddiviso in tre fasi: quella di espansione del sistema, orientativamente lo scorso decennio, i segnali di crisi e gli sviluppi successivi, sulla base dei più recenti dati disponibili. Si evidenza l’accentuarsi della riduzione dell’utenza in tutti gli interventi, con l’eccezione dell’Assistenza Domiciliare Integrata (ADI), che ha ripreso ad aumentare grazie al Meridione (crescita che si lega agli incentivi economici del Fondo per lo Sviluppo e la Coesione nell’ambito del Quadro Strategico Nazionale 2007- 2013). In altre parole, se si esclude l’incremento dell’utenza nell’ADI, legato alla disponibilità di fondi straordinari nel Sud del paese, in tutti i servizi e interventi ordinari assistiamo ad una riduzione della percentuale di popolazione anziana seguita1. II quadro qui tratteggiato nelle sue linee generali viene maggiormente dettagliato di seguito, con riferimento ai due fenomeni chiave: l’interruzione del percorso di crescita dei servizi e l’arresto della corsa delle prestazioni monetarie.
L’Interruzione del percorso di crescita dei servizi
Mentre successivamente al 2010 si era evidenziata una stabilizzazione della copertura dell’ADI a livello nazionale con un leggero arretramento nelle regioni del Centro-Nord, i dati più recenti, relativi al 2012 mostrano un complessivo aumento della copertura rispetto all’annualità precedente (Fig. 1). Fra il 2011 e il 2012 la quota di anziani in carico all’ADI a livello nazionale è passata dal 4,1 al 4,3%: il percorso di crescita, dunque è ripreso. Disaggregando per aree territoriali, osserviamo che al Centro-Nord l’utenza si è mantenuta stabile al 4,7%, mentre al Sud è aumentata dal 2,7 al 3,3% (crescita che si lega agli incentivi economici del Fondo per lo Sviluppo e la Coesione nell’ambito del Quadro Strategico Nazionale 2007-2013)2. Va tuttavia sottolineato che fra le regioni del Centro-Nord ve ne sono diverse che fanno registrare una seppur leggera diminuzione fra le due annualità (Lombardia, Trentino Alto Adige, Liguria, Toscana e Lazio).
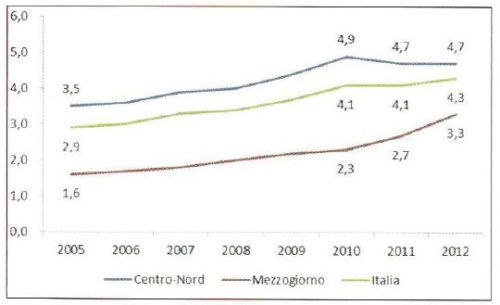
Fonte: Mef-Dps-Obiettivi di servizio.
L’utenza dei Servizi di Assistenza Domiciliare (SAD) di titolarità dei Comuni ha fatto registrare negli anni scorsi un chiaro trend decrescente: fra il 2006 e il 2010 gli anziani che hanno utilizzato tale servizio in Italia sono passati dall’1,8 all’1,4%. II 2011 ha mostrato una sostanziale stabilità, mentre nel 2012 si è assistito ad un nuovo calo, in particolare al Sud (Tab. 2).
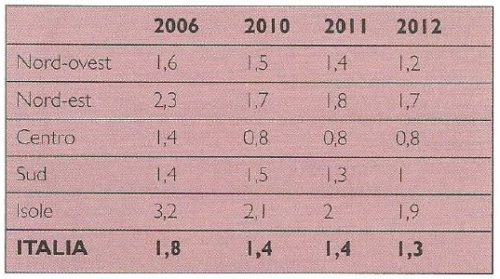
Fonte: ISTAT, Indagine sugli interventi e i servizi sociali dei comuni singoli e associati, anni vari.
La riduzione della copertura del SAD, dunque, continua. Questo stop è iniziato prima rispetto all’arresto della crescita di altri servizi e interventi per gli anziani (ADI, prestazioni monetarie) a causa di due principali fattori: la difficoltà di finanziamento dei Comuni (legata ai tagli dei trasferimenti, a cambiamenti nelle entrate tributarie, al Patto di stabilità, ecc,) e il massiccio ricorso all’assistenza privata (badanti) da parte delle famiglie.
Rispetto ai servizi residenziali, l’analisi svolta in precedenza aveva evidenziato una sostanziale stabilizzazione dell’utenza. I nuovi dati mostrano invece un trend decrescente. Fra il 2009 e 11 20123 il numero di anziani ospiti in strutture residenziali socio-assistenziali e socio-sanitarie è leggermente calato di anno in anno, passando da 301.049 a 269.384 (-31.665). La diminuzione si evidenzia chiaramente considerando la quota di anziani accolti in struttura rispetto al totale di ultra 65enni, passata dal 2,5% al 2,1%. Tale tendenza si rileva In ciascun comparto territoriale, sebbene in misura meno marcata al Sud dove l’offerta è già molto contenuta (Tab. 3).
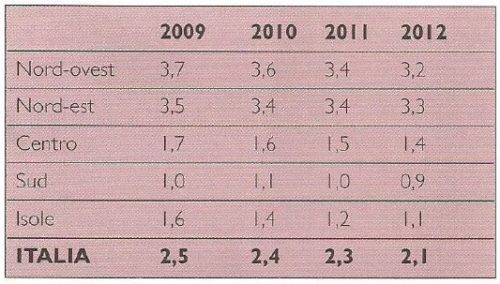
Fonte: elaborazione su dati ISTAT, I presidi residenziali socio-assistenziali e socio-sanitari, anni vari, e ISTAT, Popolazione residente.
L’arresto delta corsa alte prestazioni monetarie
Durante il primo decennio del Duemila l’Indennità di accompagnamento ha conosciuto una notevole espansione in termini di utenza e di spesa. Nel periodo 2010-2011 la crescita si è interrotta e I’utenza si è stabilizzata. Le due annualità successive, invece, fanno registrare un calo nella percentuale di anziani che la ricevono (-0,6 punti percentuali) ( Tab 4).

Fonte: elaborazione su dati ISTAT, Statistiche della previdenza e dell’assistenza sociale. I beneficiari delle prestazioni pensionistiche, anni vari, e ISTAT, Popolazione residente.
Gli assegni di cura cioè i contributi economici rivoltti a persone anziane non autosufficienti e ai loro familiari, finalizzati a sostenere l’onere dell’assistenza fra le mura domestiche, sono stati oggetto di investimento da parte di numerose amministrazioni durante lo scorso decennio. Seppur non esistano dati di fonte istituzionale in proposito, tutte le informazioni disponibili confermano che con l’inizio del nuovo decennio, in concomitanza con la riduzione dei fondi trasferiti dallo Stato e la crisi finanziaria degli enti locali, si è registrata una battuta d’arresto, con la contrazione dell’utenza in molti territori. I dati e le informazioni disponibili indicano che questa tendenza alla riduzione è ancora in corso.
Cambiamenti nel profilo delle risposte
Relativamente alla natura delle risposte messe in campo, dal Rapporto emergono alcune tendenze di fondo di seguito riprese per sommi capi e che possono essere approfondite nel testo.
La focalizzazione di alcuni interventi su target in condizioni di maggiore gravità rispetto al passato
E un fenomeno ben noto, che può rappresentare l’esito di scelte esplicite oppure la conseguenza Indiretta di altri mutamenti nelle politiche. Da una parte, in diversi contesti è segnalata la variazione nei requisiti di accesso ai servizi in direzione di una maggiore selettività, attraverso l’innalzamento del livello di gravità minimo per potervi ricorrere (ad esempio in Piemonte e in Sardegna). Dall’altra parte, in altri contesti (ad esempio Lombardia, Veneto ed Emilia Romagna) i gestori delle strutture residenziali hanno segnalato un mutamento nel target degli utenti in carico, legato all’incrocio tra l’elevato importo delle rette e le ridotte disponibilità economiche delle famiglie, che si rivolgono alle strutture residenziali sempre più tardi. Da ciò ne consegue che gli anziani istituzionalizzati sono frequentemente molto gravi e affetti da patologie degenerative in modo più rilevante che in passato.
L’aumento degli oneri a carico degli utenti nelle strutture
L interruzione dell’aggiornamento delle quote sanitarie da parte delle regioni, indipendentemente dall’evoluzione dei costi che le strutture effettivamente sostengono, attuata allo scopo di controllare la crescita della spesa, è una tendenza emersa con forza. L’azione di ribilanciamento dei gestori si esercita nel riversare gli aumenti dei costi sulla compartecipazione degli utenti attraverso un incremento delle quote alberghiere, con il conseguente aumento dei costi a carico di questi ultimi. La tendenza all’aumento dei costi a carico delle famiglie, dovuta all’aumento delle rette o dei costi per servizi aggiuntivi è segnalata in numerose zone dell’Italia.
Le spinte alla rifamilizzazione della cura
Le tendenze illustrate spingono numerose famiglie ad assumersi in modo crescente l’onere della cura diretta dei propri anziani non autosufficienti. Seppure il modello italiano di welfare abbia sempre attribuito centralità alle responsabilità familiari, la fase di espansione del sistema pubblico di Long-Term Care dello scorso decennio aveva fatto compiere alcuni passi nella direzione di una maggiore tutela pubblica. Nel decennio in corso, invece, si assiste ad un arretramento, segnato sovente dall’incremento dei compiti di cura della famiglia, con ricadute fisico-psicologiche pesanti e, talora, ii rischio di cure inappropriate o insufficienti. In situazioni di particolare criticità economica, le famiglie si trovano a dover coniugare /e esigenze di cura del proprio congiunto con quelle della sussistenza dell’intero nucleo.
Le difficoltà dei gestori ad assicurare l’assistenza secondo gli standard
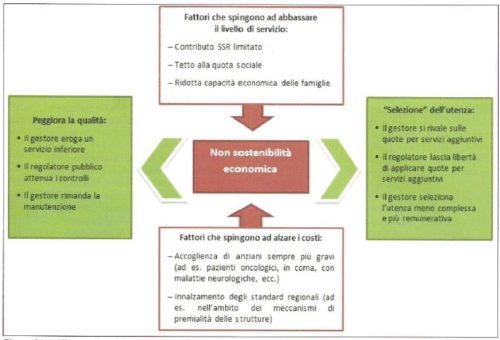
Si segnala, in misura crescente, la situazione di gestori fortemente a rischio di non sostenibilità economica. Da un lato, i contributi dei Servizi sanitari regionali eccessivamente bassi (quota sanitaria), i limiti alla quota sociale troppo stringenti (ave definiti) e la ridotta capacità di spesa delle famiglie spingono verso un abbassamento degli standard di servizio. Dall’altro, la definizione da parte del regolatore pubblico di ulteriori requisiti gestionali, di struttura e di personale superiori a quelIi prima applicati4, e/o l’aggravamento delle condizioni degli anziani al momento del ricovero (che rende indispensabile un’assistenza più intensa e medicalizzata), spingono verso l’alto i costi. II dilemma che si pone al gestore, dunque, è se abbassare gli standard per rimanere competitivo a livello economico, o se mantenerli adeguati al bisogno, con rette superiori. Nelia ricerca di una maggiore remunerazione, il gestore si rivale sul servizi aggiuntivi, sovente imposti, selezionando di fatto l’utenza più “abbiente” (e a volte anche quella meno complessa e più remunerativa) mentre il regolatore pubblico lascia libertà di azione sull’applicazione di quote aggiuntive per i servizi ulteriori (Fig. 2).
L’indebolimento del presidio del percorso assistenziale
Si registrano precisi segnali d’involuzione rispetto ai precedenti sforzi di rafforzamento del presidio pubblico del percorso assistenziale. Si tratta di un’inversione di rotta rispetto allo scorso decennio nel quale, pur tra numerose difficoltà, si era molto lavorato – in gran parte del paese – per la costruzione di un sistema capace di presidiarne le diverse fasi: informazione e primo filtro, lettura del bisogno, valutazione multidimensionale, progettazione personalizzata, monitoraggio e accompagnamento del caso. A fronte di finanziamenti in continua contrazione, emerge la tendenza a concentrare le risorse sulle prestazioni dirette, nell’ambito, appunto, di un progressivo indebolimento del sostegno al percorso assistenziale di utenti e famiglie.
Ricostruire il futuro
La lettura trasversale delle interviste ai nostri referenti indica un importante mutamento di scenario, legato al superamento dello smarrimento iniziale dovuto all’insorgere della crisi. Mentre qualche anno fa per i servizi agli anziani non autosufficienti sembrava esistere unicamente la prospettiva dell’arretramento, oggi vi sono segnali dell’apertura di nuovi spazi di riflessione e progettualità per la costruzione di un futuro diverso. Esiste, infatti, un crescente patrimonio di progettualità rispetto alle diverse realtà locali. Agli esperti intervistati abbiamo chiesto se, nel territorio in cui operano, si stiano aprendo opportunità e spazi di riflessione per mettere in discussione l’assetto dei servizi e per migliorarlo. La risposta è stata positiva. Fra i diversi esempi sono identificabili, in particolare, piste di lavoro, che non sono certo le uniche, ma che vengono indicate come prioritarie: articolare la rete d’offerta e mettere a sistema risorse di fonte plurima.
Riarticolare la rete d’offerta. L’intento è quello di articolare maggiormente il mix di servizi e interventi disponibili, così da rispondere in maniera più sensibile alle esigenze degli anziani non autosufficienti e delle loro famiglie. Si tratta di disegnare una rete d’offerta maggiormente articolata, nell’ambito dello spazio intercorrente fra i tradizionali servizi domiciliari e quelli residenziali per l’accoglienza di persone gravemente non autosufficienti. Le nuove tipologie di servizi e di prestazioni vanno nella direzione di adattarsi maggiormente alle eterogenee esigenze degli anziani delle loro famiglie, e al loro mutare nel tempo. E’ la sfida che alcune amministrazioni regionali stanno cercando di vincere.
Allargare il perimetro degli interventi pubblici mettendo a sistema risorse di fante plurima. L’evidente difficoltà a rispondere ai bisogni degli anziani non autosufficienti e delle loro famiglie ha spinto diversi contesti locali a porre in discussione il ruolo dell’Amministrazione e l’assetto dei servizi. Si registrano sperimentazioni che vanno nella direzione di allargare l’utenza e i servizi offerti mettendo a sistema risorse ci fonte diversa: pubbliche, familiari, private. Fra gli esempi più citati si annoverano i progetti tesi alla valorizzazione del lavoro di cura delle assistenti familiari e alla sua inclusione nella rete dei Servizi ad accesso pubblico. Un’altra linea di lavoro guardata con interesse riguarda la creazione di un sistema di offerta comune tra istituzioni pubbliche, fondi integrativi, assicurativi e pensionistici, oltre al welfare aziendale, che garantisca nel suo complesso una risposta adeguata a fronte di esigenze crescenti.
Note
- Per quanto riguarda gli Assegni di cura, seppur non esistano dati complessivi, di fonte istituzionale, tutte le informazioni disponibili indicano tale andamento.
- Il Quadro Strategico Nazionale (QSN), previsto dall’art. 27 del Regolamento generale n. 1083/2006 sui Fondi strutturali dell’Unione europea, è il documento strategico-programmatico che definisce gli interventi da attuarsi in Italia nel periodo 2007-2013.
- I dati fanno riferimento all’“Indagine sui Presidi residenziali socio-assistenziali e socio-sanitari” condotta dall’Istat a partire dal 2010, che ha allargato la base di rilevazione rispetto a “L’assistenza residenziale e socio-assistenziale in Italia”, avviata nel 1999 e realizzata fino al 2006 (vi sono dunque alcune annualità in cui il dato sugli anziani ospiti in struttura non è disponibile, inoltre le due serie di dati non sono comparabili). I dati Istat, qui illustrati, differiscono da quelli del Ministero della Salute, limitati alle strutture di carattere sanitario (dunque una parte della rilevazione dell’Istat) che mostrano invece una tendenza allo sviluppo dell’offerta e dell’utenza. Secondo il Ministero, dal 2010 al 2012 aumentano le strutture residenziali per anziani (da 2.999 a 3.098), i posti letto (da 171.590 a (180.604) , gli utenti (da 255.272 a 267.771 ) e la percentuale di anziani ospiti nelle strutture (da 2,09 a 2,12%).Va precisato che nella rilevazione Istat permangono ancora elevati i tassi delle strutture non rispondenti, passate dal 32% del 2010 al 20% del 2012, cui l’Istituto rimedia ricorrendo a tecniche statistiche.
-
La richiesta di requisiti superiore avviene spesso nell’ambito dei meccanismi di premialità presenti in diverse regioni, ed è dunque importante per i bilanci delle RSA.
L’accoglienza di una tipologia diversa di anziani (pazienti oncologici, in coma, con malattie neurologiche, ecc.), promossa dalla legislazione di molte regioni, implica per i gestori una crescita dei costi che spesso non vengono riconosciuti attraverso quote sanitarie maggiori.













