
Le cadute e le fratture da fragilità rappresentano una delle cause più importanti di morbilità, disabilità e morte nella popolazione ultrasettantenne (Pioli et al., 2006; Giusti et al., 2006; Bianchi et al., 2017; Binkley et al., 2013). Le cadute e le conseguenti fratture da fragilità non rappresentano un evento ineluttabile dell’adulto-anziano correlato all’invecchiamento, ma sono la diretta conseguenza di una sindrome clinica caratterizzata nell’ultimo decennio, denominata Osteosarcopenia o Sindrome della Dismobilità (Binkley et al., 2013). La Sindrome della Dismobilità è particolarmente frequente nei soggetti anziani fragili, ma non solo, e si caratterizza per la progressiva riduzione della massa e della qualità del tessuto osseo e del tessuto muscolare. Il deterioramento osseo e muscolare determinano un incremento della instabilità posturale, un’aumentata suscettibilità alle cadute, e un incremento del rischio di frattura (Binkley et al., 2013). In particolare, l’evento clinico più devastante associato alla Sindrome della Dismobilità è la frattura del femore.
La frattura del femore è, tra le fratture da fragilità, quella con il tasso più elevato di mortalità e disabilità, e rappresenta una delle condizioni che più pesano sui costi del Sistema Sanitario Nazionale (SSN) nei soggetti di età superiore ai 70 anni (Pioli et al., 2006; Giusti et al., 2006; Bianchi et al., 2017). Negli ultimi 10 anni numerosi studi epidemiologici hanno permesso di definire l’impatto clinico e sociale delle fratture di femore in Italia (Pioli et al., 2006; Giusti et al., 2006; Bianchi et al., 2017; Rossini et al., 2005; Rossini et al., 2012; Giannini et al., 2016). Particolarmente informativi sono stati gli studi condotti nella regione Liguria, in relazione alle sue peculiari caratteristiche demografiche. Studi condotti in regione Liguria, ed in particolare nell’Area Metropolitana di Genova, hanno evidenziato un tasso di mortalità a un anno dalla frattura di femore pari a circa il 25% (Pioli et al., 2006), con un tasso di istituzionalizzazione definitiva di circa il 20% nei sopravvissuti (Giusti et al., 2006). Questi dati, confermati anche da studi condotti in altre regioni italiane (Rossini et al., 2005; Rossini et al., 2012; Giannini et al., 2016), sono particolarmente rilevanti quando si considera la regione Liguria e l’Area metropolitana di Genova, in relazione al più elevato indice di vecchiaia e all’elevata incidenza di fratture da fragilità (Bianchi et al., 2017).
Stime riguardanti il triennio 2011-2013 indicavano un numero totale di fratture di femore per anno di circa 1.500 eventi nella sola Area Metropolitana di Genova, con un’incidenza pari a 31 eventi ogni 10.000 persone-anno nei soggetti di età superiore ai 45 anni (Bianchi et al., 2017). Le stime relative alla regione Liguria indicavano un’incidenza significativamente superiore e pari a 42 eventi per 10.000 persone-anno, con un numero totale di fratture di femore (per anno) che si avvicinava ai 4.000 eventi (Bianchi et al., 2017). Se si considerano solo i costi diretti di ospedalizzazione, in base a questi dati, si può stimare come ogni anno il Sistema Sanitario Regionale Ligure spenda circa 24 milioni di Euro per la frattura di femore, di cui circa 9 milioni a carico della sola Area Metropolitana di Genova (dati calcolati per l’anno 2013). I costi diretti ospedalieri rappresentano solo la “punta di un iceberg”, considerando che dopo il percorso ospedaliero, i pazienti devono intraprendere un secondo percorso post-acuto riabilitativo. La stima dei costi riabilitativi e dei costi indiretti dopo frattura di femore è notevolmente più complessa. In Italia, infatti, a differenza di altri paesi della Unione Europea, non esistono algoritmi standardizzati per il calcolo dei costi riabilitativi e/o indiretti dopo la frattura di femore. Questi costi, tra l’altro, sono meno definibili anche per l’estrema eterogeneità dei servizi offerti ai pazienti anziani fratturati di femore, a livello Nazionale, dalle singole Regioni (es., reparti per la riabilitazione post-acuta). Un’analisi recente, basata su un algoritmo validato (Rossini et al., 2005), e sull’esperienza della Regione Veneto (Rossini et al., 2012), ha stimato come i costi diretti (ospedalieri e riabilitativi) e indiretti dopo frattura di femore per il solo anno 2013 potrebbero arrotondarsi a circa 50 milioni di Euro per la Regione Liguria, e a circa 20 milioni di Euro per la sola Area Metropolitana di Genova (Binkley et al., 2013).
Interventi sulla popolazione generale finalizzati a modificare i fattori di rischio (es., carenza di vitamina D, ridotta attività fisica, cattive abitudini di vita) e interventi specifici nei soggetti a maggior rischio (es., terapie farmacologiche, riabilitazione mirata) hanno dimostrato di essere in grado di ridurre l’incidenza delle cadute e delle fratture, eventi clinici associati alla Sindrome della Dismobilità (Giannini et al., 2016). Tra i numerosi interventi che si sono dimostrati efficaci nella prevenzione delle cadute e delle fratture nell’anziano fragile con Sindrome della Dismobilità, particolarmente rilevante ed efficace sembrerebbe l’implementazione di percorsi diagnostico-terapeutici designati “ad hoc” per la prevenzione secondaria delle fratture da fragilità nei soggetti con prima frattura osteoporotica (Akesson et al., 2013; Pioli et al., 2018). Questi percorsi che prevedono una vera e propria integrazione tra ospedale e territorio sono stati denominati i Fracture Liaison Service (FLS).
Il management del paziente dopo frattura di fragilità in Italia: tutto da rifare!
La Medicina Basata sulle Evidenze ha ormai ampiamente definito quale debba essere l’approccio diagnostico-terapeutico in patologie croniche quali le malattie cardiovascolari, le malattie cerebrovascolari e l’osteoporosi, in presenza di un evento primario (es., infarto miocardico, frattura), allo scopo di prevenire l’evento secondario e le sue drammatiche conseguenze, partendo dal presupposto che nel caso delle malattie croniche in pazienti multicomorbidi, fragili e complessi, “uno più uno non fa due” ma produce conseguenze catastrofiche (Pioli et al., 2018; Rossini et al., 2016; Hernlund et al., 2013). Nel caso dell’osteoporosi tuttavia è ormai chiaro come anche dopo una frattura osteoporotica maggiore quale la frattura di femore o la frattura vertebrale, la percentuale di pazienti presi in carico, valutati e avviati a strategie terapeutiche per la prevenzione secondaria sia assolutamente ridotta e insufficiente (AIFA; AIFA, 2015; Svedbom et al., 2013).
I Rapporti Nazionali OSMED sul “Uso dei Farmaci in Italia” e numerosi studi clinici hanno infatti chiaramente dimostrato come in Italia il management del paziente dopo una frattura da fragilità sia assolutamente inappropriato ed insufficiente (AIFA; AIFA, 2015; Svedbom et al., 2013).
Il Rapporto OSMED 2015, rilasciato da AIFA, descrivente i dati riguardanti gli anni 2013, 2014 e 2015, evidenziava un deficit di appropriatezza prescrittiva nel trattamento dell’osteoporosi e nella prevenzione delle fratture da fragilità sul territorio nazionale (AIFA, 2015). Utilizzando, infatti, due indicatori clinici di rischio assolutamente rilevanti, quali la pregressa frattura femorale o vertebrale da fragilità e la terapia con farmaci corticosteroidi, il Rapporto OSMED evidenziava come meno del 25% (20,6% nel 2015, 22,4% nel 2014, e 24,9% nel 2013) della popolazione Italiana ad elevato rischio di frattura (sulla base della presenza di tali indicatori) fosse nel periodo esaminato in trattamento con un farmaco per la prevenzione delle fratture da fragilità (AIFA, 2015).
I dati derivanti dagli studi nazionali ed internazionali, incorporati recentemente in un Report della International Osteoporosis Foundation (IOF) dedicato al Unione Europea, hanno ampiamente confermato l’esistenza di una inappropriatezza nel management del paziente anziano e non, dopo frattura da fragilità (Svedbom et al., 2013). Il Report del IOF ha stimato come, in Italia, circa il 30% degli uomini e il 59% delle donne ad elevato rischio di frattura non siano trattati appropriatamente allo scopo di ridurre l’incidenza di fratture da fragilità.
Un altro aspetto assolutamente critico riguardante le strategie di prevenzione secondaria delle fratture da fragilità, particolarmente nei pazienti anziani con recente frattura di femore o vertebrale, riguarda l’aderenza al trattamento. Sia i dati Internazionali che quelli Nazionali evidenziano come, nel caso del osteoporosi, l’aderenza (compliance e persistenza) alle indicazioni terapeutiche sia assolutamente insufficiente a garantirne l’efficacia terapeutica nella prevenzione secondaria delle fratture (AIFA, 2015; Seeman et al., 2007; Siris et al., 2006). Il Rapporto OSMED 2015, per esempio, descriveva una percentuale di pazienti aderente al trattamento con i farmaci per l’osteoporosi pari a circa il 50%, percentuale che, sebbene in crescita rispetto agli anni precedenti, appare ancora del tutto insufficiente e insoddisfacente ai fini dell’efficacia anti-fratturativa (AIFA, 2015). Analogamente, sempre lo stesso Rapporto, indicava che solamente il 61,2% dei pazienti assumeva anche calcio e vitamina D in associazione alla terapia per l’osteoporosi (AIFA, 2015). Questo dato appare sicuramente allarmante, se si considera il fatto che l’assunzione di un farmaco per la prevenzione delle fratture, in assenza di un adeguato apporto di calcio e di un adeguato valore sierico di 25OHD, determina una risposta ridotta o anche assente alla terapia farmacologica, per cui il paziente non sarebbe protetto dalle fratture (Adami et al., 2009).
Complessivamente, alla luce di quanto descritto, si può sostenere come, le strategie di prevenzione secondaria nel paziente osteoporotico già fratturato e quindi a rischio elevato di frattura siano, al momento, in Italia, così come in altri paesi Occidentali, insufficienti e fallimentari per due principali cause: la totale inefficienza delle strategie di “case-findings” per l’identificazione dei pazienti a rischio elevato di frattura, sui quali implementare percorsi terapeutici di prevenzione delle fratture e delle cadute, e l’insufficiente aderenza (compliance e persistenza) alle indicazioni terapeutiche da parte dei pazienti.
I Fracture Liaison Service: una possibile risposta ai bisogni dei pazienti con frattura da fragilità
In risposta ai problemi connessi con la non adeguata presa in carico e l’insufficiente trattamento dei pazienti dopo la prima frattura di femore (ma anche dopo frattura non-femorale), alcuni paesi Europei, gli USA e l’Australia hanno implementato dei servizi dedicati alla presa in carico precoce del paziente fratturato al momento della dimissione dalla Unità Ortogeriatrica, finalizzati: al superamento del gap frattura-prevenzione secondaria, ad un corretto inquadramento clinico, al trattamento farmacologico e non del paziente che ha presentato una frattura da fragilità, e, al monitoraggio dei pazienti che ricevono una terapia dopo la frattura finalizzato all’ottimizzazione della aderenza (Pioli et al., 2018; Mitchell et al., 2016; Leal et al., 2017). Tali servizi, originariamente nati in Scozia più di dieci anni fa, sono stati denominati Fracture Liaison Service (Akesson et al., 2013; Pioli et al., 2018; Mitchell et al., 2016; Leal et al., 2017; Javaid et al., 2015; Nakayama et al., 2016; Eisman et al., 2012). E’ opportuno sottolineare come in alcuni paesi del Nord Europa e in Australia, l’implementazione del FLS quale modello di management del paziente fratturato, tra ospedale e territorio, sequenziale in termini di intervento e sinergico alla attività delle Unità Ortogeriatriche non rappresenti più solo una “buona pratica clinica” basata sulle evidenze, ma sia diventata una strategia unitaria e standardizzata voluta, e nel caso dei sistemi assicurativi imposta, dalle Autorità Sanitarie Nazionali (Pioli et al., 2018; Leal et al., 2017).
I principi fondamentali che caratterizzano il funzionamento dei FLS possono essere riassunti in pochi punti (Pioli et al., 2018; IOF a; IOF b):
- strategie di “case-findings” volte all’identificazione precoce (quando possibile durante la fase ospedaliera) dei soggetti con frattura osteoporotica e pertanto a elevato rischio di successiva frattura da fragilità da avviare a un percorso diagnostico-terapeutico dedicato;
- interazione, collaborazione e coordinamento delle principali figure sanitarie coinvolte nel management e nell’assistenza del paziente con frattura da fragilità;
- valutazione clinica basata sulle evidenze finalizzata alla stratificazione del rischio di frattura e di caduta;
- valutazione, identificazione e management di possibili ed eventuali comorbilità sottostanti (es., osteoporosi secondaria quale causa di fragilità scheletrica, rischio di caduta correlato all’uso di determinati farmaci);
- definizione del percorso di cura individualizzato più appropriato per il singolo paziente;
- avvio di una terapia farmacologica e non basate sulle evidenze scientifiche;
- monitoraggio a lungo termine finalizzato al miglioramento di aderenza e al monitoraggio clinico.
La figura 1 (A e B) rappresenta, a solo titolo esemplificativo, il percorso diagnostico-terapeutico FLS implementato nel Area metropolitana di Genova. La figura 1A mostra le fasi iniziali (fase ospedaliera e pre-dimissione) relative all’identificazione dei pazienti ed alle procedure iniziali implementate ancora in fase ospedaliera, enfatizzando l’interazione e il coordinamento con il team ortopedico-ortogeriatrico, e l’importanza dell’identificazione del paziente. La figura 1B mostra come nella fase successiva (dopo la dimissione, ospedale-territorio) il team specialistico FLS implementi una serie di interventi mirati sul paziente, volti alla prevenzione delle cadute e delle fratture, interagendo e coordinandosi con il medico di medicina generale.
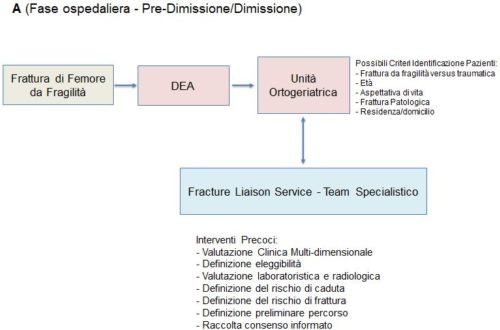

Il modello dei FLS si basa sostanzialmente sulla presenza di un coordinatore, che più spesso è rappresentato da un team specialistico, che opera in collaborazione con l’equipe ortopedica/traumatologica o il team ortogeriatrico (dove presente), il medico di medicina generale ed eventuali altre figure sanitarie coinvolte nell’assistenza del paziente. Sebbene esistano differenze sostanziali nelle numerose esperienze implementate nei paesi occidentali, il team specialistico è usualmente composto da: un medico con competenze di alta specializzazione nella diagnosi e nel trattamento del osteoporosi e delle osteopatie metaboliche, con prevalente funzione nelle fasi di ideazione, implementazione e nella supervisione, e una figura infermieristica dedicata con prevalente funzione operativa all’interno del FLS (in alcune esperienze il professionista infermiere svolge il ruolo principale – FLS a conduzione infermieristica).
Il medico dovrebbe essere identificato nel territorio di competenza del FLS. Il team specialistico deve lavorare in stretta collaborazione, coordinandosi con l’equipe ortopedica/traumatologica o con il team ortogeriatrico (dove presente), e con la rete territoriale.
Un elemento cruciale per il funzionamento dei FLS è la definizione chiara dell’ambito d’intervento del progetto, ovvero la tipologia dei pazienti da prendere in carico in funzione della tipologia di frattura, e dell’area metropolitana di interesse. In questo contesto si rilevano le maggiori differenze tra le esperienze pubblicate. In particolare, appare evidente, come per altri modelli simili (es., Ortogeriatria), come le risorse disponibili e gli obiettivi definiti a priori possano influenzare la tipologia dei pazienti presi in carico, con riferimento a limiti di età e tipologia delle fratture prese in considerazione. In generale, le Linee Guida e gli esperti suggeriscono di implementare il FLS focalizzandosi inizialmente sulla tipologia di pazienti a maggior rischio, quali per esempio i pazienti anziani con frattura di femore, e di allargare successivamente la popolazione di interesse dopo aver avviato e “rodato” il percorso.
I FLS assicurano una valutazione del rischio di frattura e caduta, una corretta diagnosi differenziale delle osteopatie metaboliche e un appropriato trattamento farmacologico e non-farmacologico (es., prevenzione delle cadute e della disabilità) basati sulle evidenze, per tutti i pazienti definiti nell’ambito d’intervento del FLS (Pioli et al., 2018; Mitchell et al., 2016; Leal et al., 2017; Javaid et al., 2015; Nakayama et al., 2016; Eisman et al., 2012; IOF, a; IOF, b). In questo contesto, diventa essenziale il ruolo del team specialistico che lavora applicando protocolli standardizzati e pre-stabiliti, ma ovviamente adattati alle caratteristiche dell’area di intervento e sulla base delle risorse disponibili, per l’identificazione, la valutazione ed il management dei pazienti.
Numerosi lavori scientifici pubblicati negli ultimi cinque anni hanno confermato l’efficacia di questo modello di management del paziente con frattura da fragilità nel migliorare numerosi outcomes clinici e non solo (Leal et al., 2017; Nakayama et al., 2016; Hawley et al., 2016; Van der Kallen et al., 2014; Huntjens et al., 2014; McLellan et al., 2011). Sulla base dei dati riportati in letteratura i principali benefici prodotti dall’implementazione del FLS nei pazienti anziani fratturati sono:
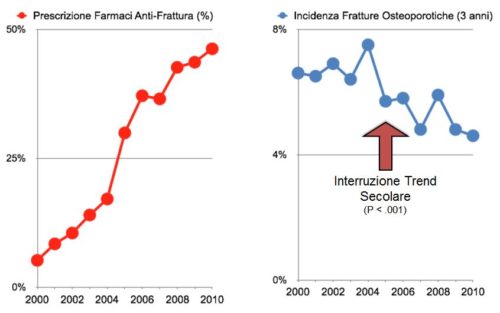
- significativa riduzione di nuove fratture non-vertebrali (incluse le fratture di femore) da fragilità nei pazienti arruolati nel percorso diagnostico-terapeutico FLS, con una riduzione del rischio relativo di nuova frattura variabile, e compresa tra il 56% ed il 65% (figura 2 e 3);
- significativa riduzione della mortalità a due anni (fino al 35%) nei pazienti fratturati di femore arruolati nel percorso diagnostico-terapeutico FLS, non correlata unicamente alla riduzione dell’incidenza di nuove fratture da fragilità;
- significativa riduzione dei costi correlati alle nuove fratture, al netto dei costi di implementazione del percorso diagnostico-terapeutico FLS.

Il progetto LICOS Fracture Liaison Service dell’Area Metropolitana di Genova
All’interno di un progetto più ampio implementato nella Regione Liguria, denominato Liguria Contro Osteoporosi (progetto LICOS), nel gennaio 2018 l’Area Metropolitana di Genova, facente capo all’Azienda Sanitaria Locale 3 (ASL3) Genovese, ha avviato un percorso diagnostico-terapeutico FLS per i pazienti fratturati afferenti a tre delle quattro Ortopedie-Traumatologie/Ortogeriatrie presenti sul territorio metropolitano.
In linea con quanto suggerito dalle Linee Guida Internazionali (IOF, a; IOF, b), il prototipo di FLS avviato nella ASL3 Genovese è dedicato, in una prima fase, unicamente ai pazienti con frattura di femore da fragilità. Il percorso coinvolge i pazienti ricoverati presso tre Ortopedie-Traumatologie/Ortogeriatrie (Voltri, Villa Scassi, San Martino) e quelli ricoverati presso la Reumatologia Riabilitativa “La Colletta” (figura 4). I pazienti possono essere presi in carico dal FLS sia direttamente nel corso del ricovero (alla dimissione) dallo specialista Ortopedico o Ortogeriatra (FLS a conduzione Ortopedica o Ortogeriatrica), sia successivamente nella fase post-acuta riabilitativa dal Reumatologo (FLS a conduzione Reumatologica presso “La Colletta”). In entrambi i casi le figure sanitarie coinvolte nel management del paziente fratturato di femore (un medico e un infermiere) hanno competenze specifiche nell’ambito del osteoporosi e delle malattie metaboliche ossee maturate nel corso degli anni nelle rispettive realtà lavorative.
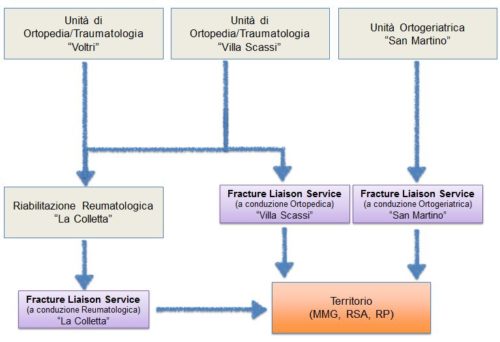
Il percorso è stato ideato ispirandosi alle caratteristiche generali dei FLS descritte precedentemente, ed è stato adattato alle caratteristiche strutturali e funzionali della ASL3 Genovese (figura 1A e 1B, e figura 4).
Il percorso, che è estremamente simile a quanto descritto in letteratura, prevede delle fasi successive che sono state condivise e standardizzate tra tutte le figure sanitarie coinvolte (figura 4):
- i pazienti sono identificati ed “arruolati” durante la fase acuta ospedaliera subito dopo la fase chirurgica dal medico (Ortopedico o Ortogeriatra) e dal infermiere che fanno parte del team specialistico (figura 1A);
- nel corso della fase post-operatoria e prima della dimissione i pazienti sono sottoposti ad una valutazione clinica e socio-sanitaria volta ad identificare l’eleggibilità del paziente (es., esclusi pazienti con ridotta aspettativa di vita o con frattura da trauma efficiente), a rilevare fattori di rischio per frattura osteoporotica e per le cadute (eventualmente modificabili nel corso del ricovero), e a definire il percorso diagnostico-terapeutico più appropriato (figura 1B);
- un piano di cura individuale viene definito al momento della dimissione dal reparto per acuti per tutti i pazienti (fatta eccezione per i pazienti inviati presso la Reumatologia Riabilitativa per la fase riabilitativa post-acuta);
- tutti i pazienti inviati presso la Reumatologia Riabilitativa della ASL3 Genovese al momento della dimissione, vengono presi in carico direttamente da un team specialistico reumatologico, che opera con le stesse procedure delle figure sanitarie coinvolte nella fase acuta (Ortopedico o Ortogeriatra);
- il piano di cura individuale prevede, oltre agli interventi specifici farmacologici e non-farmacologici, anche un programma di follow-up, con tempi di follow-up che possono variare in funzione delle esigenze cliniche e della preferenza del paziente.
Oltre a quanto descritto, il FLS della ASL3 Genovese si caratterizza per: una stretta collaborazione tra il team ospedaliero e i medici di medicina generale, e l’implementazione di una cartella clinica informatizzata comune per tutti i presidi ospedalieri coinvolti.
Conclusioni
Sulla base dei dati derivanti dalle esperienze maturate nel Regno Unito e in alcuni altri paesi Europei i FLS sembrerebbero rappresentare la risposta ideale ai complessi bisogni “muscolo-scheletrici” dei pazienti anziani con frattura da fragilità, producendo una significativa riduzione della morbilità muscolo-scheletrica e della mortalità nei soggetti arruolati in questi programmi dopo il ricovero per frattura da fragilità. Sebbene le analisi costo/efficacia elaborate a oggi abbiano evidenziato degli indubbi benefici sul piano del risparmio oltre che sul piano clinico, l’implementazione del FLS nella realtà Italiana deve essere ancora studiato e caratterizzato in considerazione delle peculiarità del SSN Italiano che si caratterizza per una grande eterogeneità di servizi sul territorio nazionale e per le caratteristiche demografiche della popolazione (alto indice di vecchiaia).
Bibliografia
Adami S., Giannini S., Bianchi G., Sinigaglia L., Di Munno O., Fiore CE., Minisola S., Rossini M. (2009), Vitamin D status and response to treatment in post-menopausal osteoporosis, Osteoporos Int, 20:239-44.
AIFA, Rapporti OsMed – L’uso dei farmaci in Italia.
AIFA (2015), L’uso dei farmaci in Italia. Rapporto Nazionale. Anno 2015.
Akesson K., Marsh D., Mitchell PJ., McLellan AR., Stenmark J., Pierroz DD., Kyer C., Cooper C., IOF Fracture Working Group (2013), Capture the Fracture: a Best Practice Framework and global campaign to break the fragility fracture cycle, Osteoporos Int, 24:2135-52.
Bianchi G., Girasole G., Giusti A., Cavagnaro P., Bottaro LC. (2017), Incidence and costs of hip fractures in Liguria and in the metropolitan area of Genoa: the GECOS study, Geriatric Care, 3(s1):2-3.
Binkley N., Krueger D., Buehring B. (2013), What’s in a name revisited: should osteoporosis and sarcopenia be considered components of “dysmobility syndrome?”, Osteoporos Int, 24:2955-9.
Eisman JA., Bogoch ER., Dell R., Harrington JT., McKinney RE. Jr, McLellan A., Mitchell PJ., Silverman S., Singleton R., Siris E. (2012), ASBMR Task Force on Secondary Fracture Prevention. Making the first fracture the last fracture: ASBMR task force report on secondary fracture prevention, J Bone Miner Res, 27:2039-46.
Giannini S., Sella S., Rossini M., Braghin D., Gatti D., Vilei MT., Amabile A., Fusaro M., Frigo AC., Sergi G., Lovato R., Nobile M., Fabris F., Adami S. (2016), Declining trends in the incidence of hip fractures in people aged 65years or over in years 2000-2011, Eur J Intern Med, 35:60-65.
Giusti A., Barone A., Oliveri M., Pizzonia M., Razzano M., Palummeri E., Pioli G. (2006), An analysis of the feasibility of home rehabilitation among elderly people with proximal femoral fractures, Arch Phys Med Rehabil, 87:826-31.
Hawley S., Leal J., Delmestri A., Prieto-Alhambra D., Arden NK., Cooper C., Javaid MK., Judge A. (2016), REFReSH Study Group. Anti-Osteoporosis Medication Prescriptions and Incidence of Subsequent Fracture Among Primary Hip Fracture Patients in England and Wales: An Interrupted Time-Series Analysis, J Bone Miner Res, 31:2008-2015.
Hernlund E., Svedbom A., Ivergård M., Compston J., Cooper C., Stenmark J., McCloskey EV., Jönsson B., Kanis JA. (2013), Osteoporosis in the European Union: medical management, epidemiology and economic burden. A report prepared in collaboration with the International Osteoporosis Foundation (IOF) and the European Federation of Pharmaceutical Industry Associations (EFPIA), Arch Osteoporos, 8:136.
Huntjens KM., van Geel TA., van den Bergh JP., van Helden S., Willems P., Winkens B., Eisman JA., Geusens PP., Brink PR. (2014), Fracture liaison service: impact on subsequent nonvertebral fracture incidence and mortality, J Bone Joint Surg Am, 96:e29.
IOF (a), Capture the Fracture. Fracture Liaison Service.
IOF (b), Capture the Fracture. International Fracture Liaison Service Toolkit.
Javaid MK., Kyer C., Mitchell PJ., Chana J., Moss C., Edwards MH., McLellan AR., Stenmark J., Pierroz DD., Schneider MC., Kanis JA., Akesson K., Cooper C., IOF Fracture Working Group, EXCO (2015), Effective secondary fracture prevention: implementation of a global benchmarking of clinical quality using the IOF Capture the Fracture® Best Practice Framework tool, Osteoporos Int, 26:2573-8.
Leal J., Gray AM., Hawley S., Prieto-Alhambra D., Delmestri A., Arden NK., Cooper C., Javaid MK., Judge A. and the REFReSH Study Group (2017), Cost-Effectiveness of Orthogeriatric and Fracture Liaison Service Models of Care for Hip Fracture Patients: A Population-Based Study, J Bone Miner Res, 32:203-211.
McLellan AR., Wolowacz SE., Zimovetz EA., Beard SM., Lock S., McCrink L., Adekunle F., Roberts D. (2011), Fracture liaison services for the evaluation and management of patients with osteoporotic fracture: a cost-effectiveness evaluation based on data collected over 8 years of service provision, Osteoporos Int, 22:2083-98.
Mitchell P., Åkesson K., Chandran M., Cooper C., Ganda K., Schneider M. (2016), Implementation of Models of Care for secondary osteoporotic fracture prevention and orthogeriatric Models of Care for osteoporotic hip fracture, Best Pract Res Clin Rheumatol, 30:536-558.
Nakayama A., Major G., Holliday E., Attia J., Bogduk N. (2016), Evidence of effectiveness of a fracture liaison service to reduce the re-fracture rate, Osteoporos Int, 27:873-879.
Pioli G., Barone A., Giusti A., Oliveri M., Pizzonia M., Razzano M., Palummeri E. (2006), Predictors of mortality after hip fracture: results from 1-year follow-up, Aging Clin Exp Res, 18:381-7.
Pioli G., Bendini C., Pignedoli P., Giusti A., Marsh D. (2018, in press), Orthogeriatric co-management – managing frailty as well as fragility, Injury.
Rossini M., Piscitelli P., Fitto F., Camboa P., Angeli A., Guida G., Adami S. (2005), Incidence and socioeconomic burden of hip fractures in Italy, Reumatismo, 57:97-102.
Rossini M., Caimmi C., Giannini S., Sella S., Mattarei A., Lovato R., Piazza I., Fassio A., Persi P., Benetollo PP., Adami S. (2012), The initiative on hip fractures of the Veneto Region, Clin Cases Miner Bone Metab, 9:45-49.
Rossini M., Adami S., Bertoldo F., Diacinti D., Gatti D., Giannini S., Giusti A., Malavolta N., Minisola S., Osella G., Pedrazzoni M., Sinigaglia L., Viapiana O., Isaia GC. (2016), Guidelines for the diagnosis, prevention and management of osteoporosis, Reumatismo, 68:1-39.
Seeman E., Compston J., Adachi J., Brandi ML., Cooper C., Dawson-Hughes B., Jönsson B., Pols H., Cramer JA. (2007), Non-compliance: the Achilles’ heel of anti-fracture efficacy, Osteoporos Int, 18:711-9.
Siris ES., Harris ST., Rosen CJ., Barr CE., Arvesen JN., Abbott TA., Silverman S. (2006), Adherence to bisphosphonate therapy and fracture rates in osteoporotic women: relationship to vertebral and nonvertebral fractures from 2 US claims databases, Mayo Clin Proc, 81:1013-22.
Svedbom A., Hernlund E., Ivergård M., Compston J., Cooper C., Stenmark J., McCloskey EV., Jönsson B., Kanis JA., EU Review Panel of IOF (2013), Osteoporosis in the European Union: a compendium of country-specific reports, Arch Osteoporos, 8:137.
Van der Kallen J., Giles M., Cooper K., Gill K., Parker V., Tembo A., Major G, Ross L., Carter J. (2014), A fracture prevention service reduces further fractures two years after incident minimal trauma fracture, Int J Rheum Dis, 17:195-203.













