
La pratica di un guaritore, di un terapeuta, di un insegnante o di qualsiasi professionista
della relazione di aiuto dovrebbe essere diretta in primo luogo verso se stesso,
perché se colui/colei che cura è infelice, non potrà aiutare molte persone.
Maestro Thich Nhat Hanh
Frequentemente incorriamo in incidenti di inadeguata comunicazione e gestione delle relazioni tra pazienti, familiari e professionisti sanitari. La causa è da attribuirsi al fatto che la formazione accademica prevede una robusta preparazione su tematiche di tipo tecnico-sanitario, ma non attribuisce ancora la necessaria importanza a quella riguardante il difficile e delicato compito di trovare gli atteggiamenti e le parole giuste per governare la relazione di cura, che comporta saper gestire la sofferenza di chi si trova in una condizione di perdita dell’autonomia, di fragilità, di paura, di malattia e di terminalità della vita.
È di fondamentale importanza e si fa sempre più urgente arricchire l’assistenza sanitaria con l’intelligenza emotiva, ossia la capacità di riconoscere i nostri sentimenti e quelli degli altri, di motivare noi stessi, e di gestire positivamente le nostre emozioni, tanto interiormente, quanto nelle relazioni sociali. Essa implica portare consapevolezza nella relazione e prestare attenzione a ciò che accade tra noi e l’altro, saper leggere il suo linguaggio del corpo e saper vedere e sentire le sue reazioni a ciò che diciamo e facciamo.
Troppo spesso l’assistenza sanitaria risulta carente o addirittura sprovvista di questa intelligenza.
Ne deriva irrimediabilmente un deficit di cura. I grammatici latini riconducevano questa parola a cor “cuore”, successivamente teorie più moderne l’hanno riferita alla radice proto-indoeuropea ku-kav “osservare”.
Quindi i professionisti della cura nel loro bagaglio di competenze dovrebbero sviluppare, coltivare e possedere la capacità osservativa arricchita di gentilezza amorevole e benevolenza.
A tal proposito vorrei spingermi ad affermare che occorrerebbe essere migliori in primis come persone, come esseri umani, indipendentemente dal ruolo professionale che si ricopre, pur sapendo che tale potenziamento avrebbe una ricaduta sensibilmente palpabile sulla professione.
Che cosa significa essere migliori come esseri umani? Ebbene, parafrasando Vito Mancuso, vuol dire esercitare l’intelligenza in modo da comprendere veramente le diverse situazioni della vita acquisendo quella penetrazione delle cose che si chiama saggezza.
Salute ed emozione: un legame da non trascurare
La medicina, nel modo in cui oggi viene praticata, trascura i sentimenti dei pazienti e dei loro familiari che si trovano impegnati a fronteggiare emozioni dolorose come quelle che emergono per esempio nel corso di una grave malattia o nell’insorgere di una demenza. Non è più possibile considerare adeguata un’assistenza sorda e infastidita dalle risposte emotive delle persone anche perché determinati eventi, episodi e comunicazioni suscitano reazioni differenti in funzione dei vissuti di chi li vive.
È tempo quindi che la medicina tragga vantaggio dal legame esistente tra salute ed emozione, anziché insistere nell’ignorarlo.
Come ci ricorda Daniel Goleman, tra i più rinomati psicologi al mondo per i suoi studi sull’intelligenza emotiva, noi nutriamo sentimenti su tutto ciò che facciamo, pensiamo, immaginiamo e ricordiamo.
Lavorare in contesti di sofferenza comporta che il personale sia disponibile ad intessere un rapporto con i malati e i loro familiari e a gestirlo con competenza, sensibilità ed attenzione.
E’ dunque necessario considerare tra le capacità tecniche indispensabili per svolgere le professioni sanitarie anche le competenze di tipo relazionale orientate alla conoscenza degli aspetti emotivi e psicologici del paziente, aspetti che, se non si sanno gestire, costituiranno un’ennesima fonte di stress per i professionisti, perché si sentiranno inadeguati alle sue richieste.
Vorrei sottolineare però che non basta avere una lunga esperienza lavorativa né un generico buon senso per le competenze suddette, sicuramente essere dotati di un’attitudine all’ascolto o possedere un buon grado di sensibilità è un bene, ma non può essere sufficiente.
Si rende quindi indispensabile una formazione specifica orientata alla conoscenza degli aspetti legati alle esperienze interiori del paziente, ai dinamismi psichici del malato, ai suoi meccanismi difensivi, che, altrimenti, rischiano di essere letti come una sorta di atteggiamento dispettoso o ottuso messo in atto volontariamente dai malati.
Tale preparazione consentirebbe di offrire cittadinanza al dolore e un supporto adeguato alla sofferenza legata per esempio all’accettazione della malattia cronica, invalidante e alla morte.
Nel mondo del malato e della sua famiglia le emozioni regnano sovrane, la paura è lì ad un passo proprio perché la malattia è un duro attacco alla rassicurante credenza di essere avvolti e protetti da una sorta di invulnerabilità. Improvvisamente subentrano debolezza, impotenza, timore, dipendenza.
Il ricovero ospedaliero, per esempio, può essere un’esperienza di grande solitudine e senso di fragilità. Così è stato, in particolare, a causa della pandemia che ha impedito l’ingresso dei parenti all’interno dei reparti ospedalieri, delle case di riposo e in tutte le strutture di accoglienza. E’ come se i pazienti fossero finiti in una sorta di buco nero senza poter contare sulla vista, la tutela, il conforto, la compagnia della famiglia. Molti hanno dovuto affrontare la morte nella solitudine più completa.
Ogni interazione con un infermiere, un Oss o un medico può rappresentare per un malato un’occasione per ricevere informazioni rassicuranti, conforto e sollievo, oppure, se lo scambio è gestito in modo inadeguato, può tradursi in non riconoscimento, svalutazione dei propri bisogni e della propria persona, in disperazione.
La disumanizzazione dei curanti e dell’istituzione
È bene non ignorare una deriva difensiva che può riguardare i professionisti della cura, ovvero il meccanismo della reificazione, attraverso il quale i pazienti sono trasformati in oggetti, strumenti, perdendo così la loro umana peculiarità. Un oggetto è sicuramente manipolabile e soprattutto privato dalla facoltà di essere senziente, pertanto elimina in chi lo assiste la responsabilità di “doverlo maneggiare con cura e di riservargli un’attenzione particolare”, diventa una res, una cosa, verso la quale si può nutrire indifferenza e in casi estremi, ma purtroppo frequenti, si può essere spietati: ci si trova di fronte a cose non a persone e, quindi, non si giustifica la pietà1.
In questo modo l’operatore può preservarsi, non avendo la possibilità né essendo messo nelle condizioni di sviluppare e coltivare risorse utili e indispensabili per saper stare e tollerare il contatto con la sofferenza, il dolore, la malattia, la morte conservando la propria umana sensibilità.
Non dimentichiamo che coloro i quali svolgono mansioni ad alta componente relazionale sono esposti al rischio burnout e al logoramento del curare, allora si pone la domanda: “chi cura chi cura?”
Le aziende sanitarie, nella maggior parte dei casi, sembrano essere più orientate ad ignorare la vulnerabilità delle persone che curano e l’appropriatezza della relazione, limitandosi a colpevolizzare l’operatore se qualcosa non funziona.
Hanno inoltre una forte responsabilità riguardo al contenuto di cura che è andato impoverendosi nel corso del tempo: in questi anni lo spazio della cura e dell’attenzione alle esigenze del paziente è stato via, via ridotto per il sovraccarico di adempimenti formali ed extra professionali (es. privacy, tracciabilità, consenso informato…) che ha portato i professionisti sanitari costantemente sotto pressione; un’organizzazione del lavoro sempre più frammentata che sradica, impoverisce gli spazi di personalizzazione, riducendo il tempo per ascoltare il paziente e per confrontarsi con lui. Vediamo così l’organizzazione sanitaria che istituisce nuove incombenze burocratiche, definisce obiettivi sempre più formali, aggiunge responsabilità senza aumentare le risorse, e non lavora in termini di formazione.
Tutto ciò rappresenta un tradimento delle disposizioni che sono pure state introdotte dalla legge n.219 del 2017 che prevede esplicitamente che “il tempo della comunicazione tra medico e paziente costituisce tempo di cura” (articolo 1, comma 8).
Se al personale sanitario non sono assicurate le condizioni e il giusto spazio per dedicarsi all’ascolto del paziente, per costruire fiducia e consenso informato, per approfondire la conoscenza dei suoi sintomi, allora non viene messo nelle condizioni ottimali per curarlo adeguatamente, rischia più errori, perde la capacità di costruire un’efficace alleanza terapeutica, indispensabile per ottenere la compliance del paziente, che sarà meno motivato ad aderire alle prescrizioni farmacologiche e riabilitative.
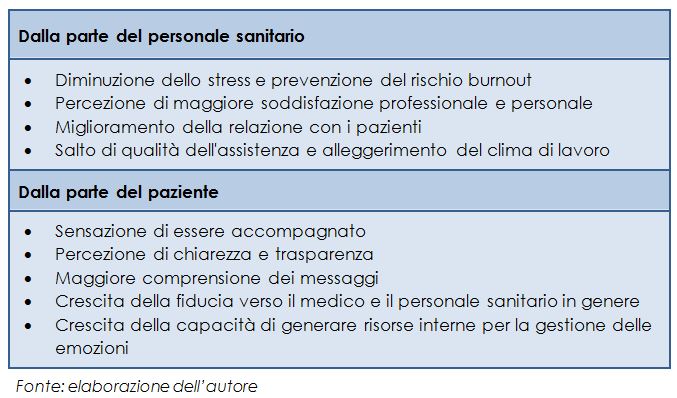
Per realizzare il buon curare è indispensabile prevedere una formazione che coltivi le competenze emotive e relazionali e che dovrebbe riguardare tutti gli operatori sanitari in quanto una comune cultura potrebbe essere determinante per un salto qualitativo dell’assistenza.
La cura è responsabilità!
Quindi l’istituzione, chiamata a favorire l’umanizzazione delle cure, è essa stessa in primis a rendersi attrice del meccanismo dell’oggettivazione e ad annientare la componente personale sia dei curati che dei curanti.
Ritengo che su questo occorrerebbe aprire un’attenta e approfondita riflessione che favorisse un’assunzione di responsabilità da parte dell’istituzione, per non lasciare come unico bersaglio di contenziosi e denunce il personale che, per il cittadino, diventa il solo e diretto responsabile della qualità dell’assistenza.
Il “progetto delle scarpe di cuoio”: la supervisione come formazione permanente
Prendendo spunto da una storiella utilizzata da alcuni maestri di meditazione buddista, il lavoro di cura svolto in contesti di sofferenza può essere paragonato ad una strada ardua e infinita il cui terreno è ricoperto a perdita d’occhio di sassi e pietre aguzzi e proprio su questa strada siamo obbligati a camminare e per di più scalzi.
Non restano allora che due possibilità:
- ricoprirla interamente di cuoio morbido in modo da renderla comoda per i nostri piedi nudi, ma intraprendiamo così un’opera interminabile, perché basta girare l’angolo e scopriamo davanti a noi un’altra distesa di sassi e cocci di vetro
oppure - farci un paio di scarpe di cuoio robusto per non doverci più preoccupare delle asperità che incontreremo.
Molti operatori spesso si lamentano delle loro condizioni di lavoro considerando il cambiamento dell’ambiente circostante come la migliore soluzione e cullandosi in questa aspettativa non provano minimamente a cambiare se stessi.
Chi segue e crede nel progetto delle scarpe di cuoio decide di cambiare se stesso e non il mondo.
Questa metafora può essere un esempio calzante per dire qualcosa di interessante sulla supervisione per la quale occorrono alcune indispensabili premesse:
- la prima è la consapevolezza da parte del personale curante di venire logorati dallo stesso “curare” a tal punto da rischiare un calo del rendimento professionale con conseguenze anche relazionali;
- la seconda è avere il desiderio e l’intenzione di conoscere le cause e i meccanismi del disagio insieme alla disponibilità a mettersi in gioco e ad accettare il cambiamento;
- la terza è considerare e vivere il lavoro della supervisione in un’ottica di liberazione personale volta a detendere e modulare il nodo spesso troppo stretto che può crearsi tra pazienti e operatori e/o tra colleghi.
Lo strumento della supervisione, che rappresenta un dispositivo di manutenzione emotiva molto potente anche per i professionisti sanitari, permette di affrontare un’elaborazione efficace riguardo alla gestione dei sentimenti e delle emozioni, che la realtà medica quotidianamente suscita, in modo da costruire una preparazione specifica, solida e consapevole e non un semplice sentimento di affettuosa solidarietà.
Possiamo prendere in esame alcune definizioni che permettano di comprenderne la funzione di questa strada formativa:
- un processo basato sulla relazione professionale che offre la possibilità di riflettere sulla propria pratica attraverso il supporto di un esperto;
- un iter di apprendimento e sostegno professionale volto a fornire opportunità di crescita, di miglioramento di sé, di sviluppo di conoscenze e competenze, di affinamento osservativo dei propri comportamenti per aumentare così la comprensione dell’effetto degli interventi comunicativi e relazionali;
- un incontro da svolgersi con cadenza mensile della durata di circa un’ora e mezzo che permette di condividere tra colleghi i percorsi di cura caratterizzati da numerosi vissuti emotivi sia dei professionisti che dei pazienti.
Il supervisore, che deve essere esterno all’organizzazione in cui lavora, allena dunque i partecipanti all’auto osservazione e rileva i meccanismi di funzionamento del gruppo nonché le dinamiche personali.
Grazie a questa esperienza si va inoltre a favorire il miglioramento del clima nel gruppo di lavoro (che è uno dei fattori di efficacia nella disciplina del lavoro di squadra) e un arricchimento sia del patrimonio personale che della motivazione degli operatori, oltre ad un contenimento preventivo del rischio burnout.
Ai componenti del team viene dato il mandato di presentare a turno un problema concreto, inerente la propria esperienza professionale presente o pregressa. Il gruppo ha il compito di assumerlo come proprio proponendo riflessioni e soluzioni vagliate collettivamente.
Viene anche esplicitato dal conduttore che il silenzio non è una scelta apprezzabile.
L’aggravante pandemia
La pandemia da Covid-19 è stata un’esperienza traumatica attraverso la quale siamo passati tutti, ma per le professioni sanitarie i rischi si sono fatti più forti e consistenti. Si renderebbe pertanto necessario un intervento formativo appropriato.
Parto dal presupposto che la mia stessa esperienza clinica mi consente di affermare che tutti i dolori sono sopportabili se trasformati in racconto.
Quando una persona riesce a parlare dell’evento traumatico, a pensarlo, a narrarlo significa che è riuscita a gestire l’emozione che l’aveva sopraffatta o bloccata al momento dello choc sperimentato.
Raccontare gli eventi significa provarli e attraversarli di nuovo, ma rievocare le emozioni legate agli accadimenti conturbanti è sentire in modo diverso quell’esperienza nel momento in cui è rivolta a qualcun altro e destinata ad essere condivisa, facendola esistere nella mente di un’altra persona alla ricerca di una comprensione e accettazione.
Le emozioni hanno bisogno di luoghi di parola per esprimersi, ogni narrazione è un’impresa di liberazione, una riconciliazione con la propria storia, un’occasione preziosa non solo per dare coerenza agli accadimenti, ma anche per lenire e riparare una ferita spesso percepita come ingiusta.
E la supervisione rappresenterebbe proprio un offrire cittadinanza al dolore, un dolore che ha intriso i corpi e le anime di chi ha vissuto sulle barricate del male pandemico a stretto contatto con la morte e con sofferenze che non hanno dato tregua.
Raccontare ed elaborare dunque un’esperienza così devastante sarebbe un balsamo alle pene vissute, la condivisione assumerebbe un valore relazionale dalla quale ne scaturirebbe una metamorfosi. Le sofferenze ci costringono a trasformarci e a cambiare il nostro modo di vivere e sentire.
Al momento del trauma si avverte unicamente la ferita, pertanto sarà possibile parlare di resilienza solo tempo dopo, ecco perché sarebbe così importante che le istituzioni sanitarie riconoscessero l’importanza di dare valore non solo al corpo, ma anche alla mente. Ancora oggi continua ad essere considerata più importante la salute fisica rispetto a quella psicologica, nonostante le persone soffrano molto e spesso per ferite quali la solitudine, il rifiuto, il senso di fallimento che non per quelle fisiche.
Si continua da un po’ di tempo a questa parte a citare l’essere resilienti, ma questa capacità di fronteggiamento e assorbenza di un evento traumatico non ha da ricercarsi soltanto all’interno di una persona o nel suo contesto, bensì in un’interdipendenza tra i due, proprio in quanto la resilienza è un intreccio continuo tra divenire interiore e divenire sociale.
La resilienza non raramente è confusa con la resistenza.
Essere resilienti implica piuttosto la capacità di incassare i colpi senza subirne troppo le conseguenze, è un imparare a vivere che, come sottolinea Emil Cioran (grande conoscitore della difficoltà esistenziali), costa caro e si apprende a farlo proprio attraverso la capacità di assorbire le ferite.
Certo più la reazione sociale sarà disorganizzata più le conseguenze psichiche saranno gravi perché il lavoro interiore di ricostruzione viene ostacolato e impedito dall’abbandono, non ritenendo prioritario prevedere e fornire aiuti psicologici; pensiamo per esempio ad una famiglia malfunzionante, alla negligenza istituzionale e culturale che abbandona i fragili ritenuti privi di valore.
Occorre trovare invece spazi mentali per ripartire, per non restare a vivere in una sorta di campo di concentramento per rifugiati psichici.
Dalla frenesia del correre e del fare allo sguardo introspettivo dell’essere
La chiave per conoscere e addentrarsi nel terreno emotivo altrui è riposta in un’intima familiarità con il proprio mondo interiore e questo ha a che fare proprio con la prima competenza dell’Intelligenza Emotiva ovvero la consapevolezza emozionale di sé, che costituisce la base su cui sviluppare e arricchire tutte le successive competenze indicate all’inizio di questo articolo quali l’auto motivazione, la gestione delle emozioni e delle relazioni, la capacità empatica. Lavorare al servizio delle persone richiede anche di essere dei comunicatori capaci di saper trasmettere un messaggio in modo chiaro e semplice e saper ascoltare, radicalmente diverso dal “dare retta”.
Come si manifesta l’interesse all’interlocutore? Mantenendo il contatto oculare, assumendo una postura aperta, orientando il corpo verso di lui, non distraendosi, non interrompendo, ponendo delle domande di approfondimento, incoraggiando ad esprimersi quando si verificano delle pause o delle difficoltà, saper leggere il feedback nell’altro e di conseguenza saper modificare il proprio messaggio in base ai rimandi che riceviamo.
Quindi mettere in campo un ascolto attivo e globale vuol dire osservare ed ascoltare non solo il contenuto verbale (quello espresso con la comunicazione verbale), ma anche tutto quello che l’altro dice a livello non verbale con la mimica, lo sguardo, il corpo, le posture, i gesti, gli atteggiamenti, la voce e persino l’abbigliamento.
Non sempre i due piani sono allineati e coerenti tra loro, il non verbale trasmette il sentimento ed è la parte più vera della comunicazione.
Le parole in fondo sono fatte anche per mentire.
Come indicava già Plutarco ne L’arte di ascoltare composta nel primo secolo dopo Cristo:
“Il silenzio… è ornamento sicuro in ogni circostanza, ma lo è in modo particolare quando, ascoltando un altro, evita di agitarsi o di abbaiare ad ogni sua affermazione, e anche se il discorso non gli è troppo gradito, pazienta e attende che chi sta dissertando sia arrivato alla conclusione; e non appena quello ha finito, si guarda dall’investirlo subito di obiezioni, ma, come dice Eschine, lascia passare un po’ di tempo per consentire all’altro di apportare eventuali integrazioni o di rettificare e sopprimere qualche passaggio.
Chi si mette subito a controbattere finisce per non ascoltare e non essere ascoltato… Se invece ha preso l’abitudine di ascoltare in modo controllato e rispettoso, riesce a recepire e a far suo un discorso utile e sa discernere meglio …”.
E’ risultato più volte che i medici che ascoltano poco sono quelli verso i quali viene intentato il maggior numero di cause legali. Coloro invece che hanno un orecchio ben sintonizzato e che si prendono il tempo per dire ai propri pazienti che cosa debbano aspettarsi da una cura, per chiedere la loro opinione, verificare che abbiano capito (attraverso le tecniche di ascolto attivo che è indispensabile conoscere), che li incoraggiano a parlare, là dove notano un’esitazione, una pausa… indubbiamente rimandano disponibilità, interesse, attenzione.
Ulteriori strumenti di cambiamento
Nel corso della mia lunga vita professionale ho arricchito le mia formazione psicoanalitica con il Master di Specializzazione per Istruttori di Protocolli Mindfulness-Based conseguito in AIM (Associazione Italiana per la Mindfulness), avendo trovato davvero utile e benefico l’MBSR (Mindfulness Based Stress Reduction) per aiutare a gestire le emozioni. E’ stato ideato da Kabat-Zinn presso il Medical Center della Università del Massachusetts ed offre sia ai pazienti che al personale curante un programma di meditazione e yoga di 8 settimane con l’obiettivo di riuscire ad essere presenti a se stessi e consapevoli degli episodi emotivi nel loro svolgersi e di coltivare un esercizio quotidiano che generi uno stato di profonda calma. Inserirlo nelle nostre realtà ospedaliere e assistenziali sarebbe davvero rivoluzionario e di grandissimo supporto insieme all’insegnamento di tecniche di rilassamento per pazienti e familiari e al rispondere alle loro domande prima di un intervento chirurgico o di un esame invasivo, all’informarli su quanto si troveranno a provare durante la convalescenza, etc…
Ebbene è stato sperimentato che così facendo i tempi di recupero post operatorio si accorcerebbero in modo significativo.
Penso inoltre, dopo 40 anni di attività professionale in contesti sanitari e non solo, che la Mindfulness dovrebbe essere parte integrante della competenza di un professionista sanitario. Sappiamo da numerose ricerche come le pratiche di meditazione di consapevolezza consentano di sviluppare e di aumentare un maggior senso di equilibrio emotivo, di nutrire il proprio benessere che oltre ad essere benefico per la salute psico-fisica dell’operatore si trasferisce nel rapporto con il paziente, alzando sensibilmente la qualità relazionale nel lavoro di cura.
La Mindfulness è un addestramento al cammino interiore e sicuramente una qualità fondamentale quando si opera nel campo della salute in quanto favorisce la sintonizzazione con noi stessi e con l’altro, l’alleanza terapeutica proprio attraverso la presenza mentale, la centratura, la capacità attentiva, di ascolto e la comprensione del vissuto del paziente e del suo familiare.

La pratica della meditazione, in altre parole, può cambiare una persona, rendendola meno reattiva, meno ansiosa proprio in quanto offre la possibilità di lavorare con se stessi, di temperarsi. Ma perché questo sia davvero fruttuoso per evolvere e migliorarsi è necessario temperare le parti di male, le derive che ciascuno di noi ha e questo costa indubbiamente fatica e richiede molto coraggio: sicuramente è qui che si ergono le maggiori resistenze.
Epilogo
Desidero ricordare quanto era scritto sul frontone del tempio di Apollo a Delfi, si trattava dell’invito a conoscere se stessi che l’oracolo di Apollo rivolgeva all’uomo di allora e credo resti assolutamente valido anche oggi.
Esortava oltre che alla moderazione, ad indagare dentro di sé, per scoprire che l’essenza della vita è dentro, non al di fuori di noi. La valorizzazione dell’interiorità, che questi tempi sembrano aver smarrito, offrì motivi di riflessione a Socrate, il quale, sulla conoscenza di se stesso, edificherà uno dei cardini del suo pensiero.
Quindi: conosci te stesso, lavora su te stesso solo così potrai trovare l’equilibrio.
Note
- In questi tempi bui di Covid- 19 sono venuti a galla con una frequenza davvero sconcertante furti di preziosi su pazienti morti o in stato confusionale e quindi incapaci di difendersi. Con grande amarezza, non si è levato nessun grido di sdegno, nessuna presa di distanza da parte del personale sanitario e dal comparto verso questi episodi, che sembra siano rientrati in una sorta di consuetudine tragicamente normale.
Bibliografia
Baldi S. (2012), Il progetto delle scarpe di cuoio: la supervisione come formazione permanente, in L’attività socio-educativa e l’educatore professionale in Fondazione Don Gnocchi, Quaderni della Fondazione Don Gnocchi, 6.
Cioran E. (1984), La tentazione di esistere, Adelphi edizioni.
Cyrulnik B. (2000), Il dolore meraviglioso, Frassinelli.
Cyrulnik B. (2008), Autobiografia di uno spaventapasseri, Raffaello Cortina.
Eger E.E. (2017), La scelta di Edith, Corbaccio.
Freud S. (1976), Caducità (1915), in Opere volume VIII, Boringhieri.
Goleman D. (1998), Lavorare con intelligenza emotiva, Bur.
Goleman D. (2013), Focus, Rizzoli.
Goleman D., Dalai Lama (1998), Le emozioni che fanno guarire, Oscar Mondadori.
Kabat-Zinn J. (2016), Vivere momento per momento, Corbaccio.
Kabat-Zinn J. (2019), La scienza della meditazione, Corbaccio.
Mancuso V. (2019), La forza di essere migliori, Garzanti.
Plutarco (1995), L’arte di ascoltare, Oscar Mondadori.
Thich Nhat Hanh (2017), Trasformare la sofferenza, Terra Nuova Edizioni.
Witten D., Tulku A. (2000), Il Manager illuminato, Astrolabio.













