La demenza e la morte
1 Marzo 2007
Numero 1-2007
di Antonio Guaita (Istituto Geriatrico “C.Golgi”di Abbiategrasso)
“Anche il malato inguaribile diviene oggetto delle cure mediche,
perlomeno nel momento in cui la coscienza professionale raggiunge la piena maturità…”
Hans Georg Gadamer
Introduzione
La demenza è una malattia mortale che arriva ad essere la quarta causa di morte per gli ultra settantenni, eppure vi sono molte difficoltà ad accettarla come tale sia da parte dei familiari che delle organizzazioni.
In questo articolo passeremo in rassegna sia le barriere culturali che le difficoltà organizzative riscontrate nei luoghi della cura nell’aiutare queste persone e le loro famiglie ad affrontare serenamente l’ultima parte della vita. Il modo e il luogo della vita e della morte delle persone con demenza testimoniano della difficoltà di convivenza con la malattia, più di quel che accade ad esempio per una malato di malattia grave e a prognosi infausta come il malato di tumore maligno (Mitchell et al., 2005). Secondo uno studio statunitense, infatti, la morte lontano da casa o nelle residenze è quasi tre volte più frequente per le persone con demenza rispetto ai malati di tumore (Tab. 1). Quindi sia la casa, che l’ospedale, che soprattutto la RSA, devono confrontarsi con la demenza come malattia terminale.

Tabella 1 – Valori percentuali della distribuzione del luogo di morte per malati di demenza, e malati di tumore, a confronto con gli altri malati
Le barriere alla visione della demenza come malattia terminale
Di fronte ad una diagnosi terribile e difficile da accettare come la diagnosi di demenza, certamente la reazione dei familiari è negativa e le difficoltà del medico sono molte; ma in questi pensieri predominano più la paura e le difficoltà legate all’assistenza immediata, che il fatto che si è di fronte ad una patologia a prognosi infausta. La demenza non viene considerata una malattia mortale rispetto, ad esempio, a quanto avviene per la diagnosi di cancro.
Vi sono, infatti, alcuni elementi che portano a non vederla come malattia terminale (Sachs et al.,2004):
- Molti medici pensano che predispone solamente, ma non è causa di morte (lo si vede anche nei certificati, in cui compare come causa ufficiale solo dal 1994).
- Presenta una traiettoria non lineare di declino per cui si sperimentano aggravamenti fisici, ma anche recuperi di salute fisica (vedi, ad esempio, le ripetute infezioni acute, da cui si guarisce). Dura molto: la demenza di Alzheimer, se si esclude la mortalità precoce, dura 8-10 anni in media. È un tempo troppo lungo per considerarlo di per sé una fase pre mortale, che viene così a riguardare solo una fase specifica della storia naturale della malattia.
- Vi è carenza di predittori affidabili della prognosi di sopravvivenza: poiché la malattia non è di per sé, dal primo momento, il fattore di gravità mortale, si avrebbe bisogno di marcatori biologici chiari che indichino che si è entrati in una fase di gravità terminale.
Per ovviare a questo problema sono stati proposti degli indicatori che potessero segnalare l’avvenuto passaggio ad una fase terminale. Ad esempio, il National Hospice Organization proponeva come possibili indicatori per i malati di demenza:
- dipendenza funzionale;
- ospedalizzazioni ripetute
- perdita del 10% di peso nell’ultimo periodo.
In realtà, ad una analisi applicativa si è visto che la loro affidabilità è modesta e la variabilità resta troppo grande (Christakis e Escarce,1996). Autori italiani e americani, basandosi sui dati di 9.264 pazienti con più di 65 anni e con diagnosi di Alzheimer nuovi ammessi alle Nursing Homes, individuavano i seguenti fattori associati alla mortalità, indipendentemente dalla gravità della demenza (viene indicato tra parentesi il rischio relativo di mortalità): età 85 anni (1,83); sesso maschile (1,81); limitazione funzionale (1,45); malnutrizione (1,31); ulcere da decubito (1,24); diabete mellito (1,32);malattie cardiovascolari (1,22);mentre non si è trovato aumento di rischio di mortalità per disturbi comportamentali, afasia, malattia di Parkinson (Gambassi et al., 1999). Pur essendo un lavoro interessante e rigoroso, dai dati emerge che la maggior previsione di rischio di morte sia affidata all’età e al sesso maschile, come già per la popolazione generale.
Più recentemente, basandosi su un ampio studio retrospettivo della mortalità delle persone con demenza nelle Nursing Homes di New York e del Michigan, è stato pubblicato un articolo sullo stesso tema che tenta una quantificazione dei predittori che diano origine ad un punteggio cumulativo di previsione (Mitchell et al.,2004),(Tabb.2a e 2b).
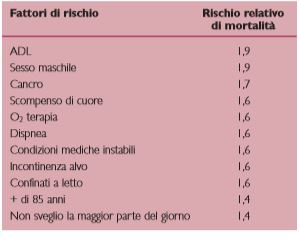
Tabella 2a – Fattori di rischio e relativo punteggio di rischio relativo di mortalità.

Tabella 2b – Punteggio dato dalla somma dei fattori di rischio e percentuale della capacità di previsione della mortalità, che ha un valore di predizione della mortalità migliore della sola perdita funzionale.
Vi sono anche altre considerazioni da fare in merito alla barriera culturale esistente per considerare il malato di demenza come un malato terminale. Nel cancro avanzato spesso le terapie rianimative o antibiotiche non hanno efficacia, mentre nel malato di demenza possono essere decisive e comunque sono in grado di incidere sulla sopravvivenza. Nello scompenso di cuore avanzato, che non risponde ai comuni trattamenti, gli interventi efficaci da attuare eventualmente in questo stadio sono molto invasivi, di alta tecnologia e di esito incerto (cateterismi, contropulsatori, ventilatori fino al trapianto) e quindi implicano una disponibilità di mezzi medici difficile da avere e che certamente nella maggior parte dei casi non dipende dalla decisione della famiglia. Nella demenza avanzata, invece, sono spesso efficaci terapie di base come antibiotici e nutrizione artificiale, che appaiono poco costose e facilmente gestibili anche in ambienti non tecnologicamente avanzati, ed è quindi più difficile rinunciarvi per adottare un criterio del tutto palliativo.
Non è tema di questo articolo occuparsi degli aspetti etici legati alle decisioni in fase terminale per la demenza, ma certamente per chi è tutor cambia l’investimento emotivo nel prendere la decisione di adottare un trattamento solo palliativo in mancanza di testamento biologico rispetto ad interventi invasivi o altamente tecnologici.
La morte a casa della persona con demenza
Certamente il luogo naturale della morte, come della vita, è la propria casa, come dice Gibran,“la casa è il tuo corpo più grande”. Ma occorre anche analizzare se i servizi di assistenza alla persona e alla famiglia hanno una qualche efficacia al domicilio nella fase terminale della demenza. Il quadro clinico funzionale di queste fasi, infatti, non è semplice, e anche gli studi presentano difficoltà notevoli. Studiando 91 deceduti durante uno studio longitudinale di 11 anni sui malati di demenza, diagnosi confermata con autopsia, si è rilevato che dei deceduti a domicilio comunque il 76% era stato ricoverato in residenza per una media di 18 mesi su 8,5 anni di malattia. Prima di morire, di questi: il 35% non camminava, il 58% si alimentava con difficoltà, il 73% era incontinente, il 58% è morto in uno stato di grave debilitazione associato alla demenza (Keene et al., 2001).
In generale il livello di gravità dei sintomi di chi viene ricoverato e muore in una residenza risulta maggiore rispetto a chi muore a domicilio: il controllo efficace del dolore e dei sintomi psichiatrici aumenta la probabilità di stare a casa fino alla fine (Volicer et al., 2003). Da ricordare, inoltre, che nella cura a casa vi è un malato nascosto, il care giver. I familiari/caregiver di persone con demenza grave sperimentano infatti un aumento del 63% di mortalità (Schulz e Beach,1999). Inoltre, chi si occupa in modo continuo di un malato di demenza, rispetto a chi segue altre disabilità, presenta un maggior impegno fisico e psichico, tanto che risultano più alte le ore di assistenza, le ore di lavoro perse, lo stress psichico, lo stress fisico, le malattie fisiche e psichiche (Ory et al.,1999).
La morte in ospedale della persona con demenza
Abbiamo visto che una quota minoritaria bn, ma non irrilevante di affetti da demenza, pari al 15,6%, muore in ospedale; certamente l’ospedale, per una serie di considerazioni ben note, non è il luogo più adatto per una persona con demenza, specie se affetta da disturbi del comportamento, benché nei reparti dove più spesso si trovano (come le ortopedie) sarebbe certamente possibile migliorare gli attuali risultati (Stenvall et al., 2006). Oggi sappiamo che delle persone con demenza il 73%, dopo il ricovero, peggiora in mobilità, trasferimenti, continenza, alimentazione; il 44% degli invii al dipartimento di emergenza e il 45% dei ricoveri ospedalieri sono inappropriati (Saliba et al., 2000); la mortalità a 6 settimane è per gli ospedalizzati del 39,5% e per i non non-ospedalizzati del 18,7% (Thompson et al.,1997), in pazienti con condizioni cliniche confrontabili.
L’atteggiamento di cura in ospedale delle persone affette da demenza è stato confrontato con quello dei malati di cancro, avendo riscontrato spesso, in entrambi, interventi non palliativi anche nelle fasi premortali. Per i malati di cancro vi era soprattutto eccesso di esami diagnostici; per i malati di demenza eccesso di nutrizione artificiale; antibiotici e rianimazione, spesso inappropriati, erano applicati ad entrambi (Ahronheim et al.,1996). In uno studio su 71 ricoverati con demenza in ospedale, seguiti per 38 giorni e valutati con uno strumento osservativo di stress e sofferenza (irrequietezza, piaghe da decubito, instabilità clinica) si è visto un aumento di sofferenza nelle ultime tre settimane di vita rispetto all’ammissione (Aminoff e Adunsky,2004).
Ma l’ospedalizzazione rappresenta un evento negativo anche per il coniuge. Analizzando la mortalità a 1 anno di 518.240 coppie in cui un coniuge veniva ospedalizzato, si è trovato un +21% per il marito quando la moglie era stata ospedalizzata, e un +17% per la moglie in caso di ospedalizzazione del marito. Fra i fattori più significativi vi era la demenza: +22% per la moglie,+ 28% per il marito (altri fattori erano: polmonite, malattie ischemiche cardiache, scompenso di cuore, stroke, BPCO) (Christakis e Allison, 2006). Confrontando l’hospice, come sede di cure terminali, con il domicilio, è emerso che il provenire dall’ospedale aumenta di 6 volte la probabilità di usare l’hospice; lo stato cognitivo gravemente compromesso agisce come fattore favorente il ricovero e vi è minor probabilità, anche per i malati di demenza, di morire a casa se aumenta la presenza di hospice con degenza, e se il livello di sofferenza è più alto (Miller et al.,2003).
La morte in RSA della persona con demenza
In generale, anche se la RSA è il luogo più frequente di morte per le persone con demenza, il livello qualitativo delle cure in fase terminale in essa riscontrato è giudicato non ottimale. Ad esempio, verificando gli ultimi 120 giorni trascorsi in RSA da anziani con e senza demenza (studio retrospettivo su dati MDS), solo per l’11% era stata percepita una riduzione dell’aspettativa di vita; nei dementi, inoltre, erano stati praticati molti più interventi non palliativi, rispetto ai non dementi, relativamente a (viene indicato tra parentesi l’ODD RATIO): alimentazione artificiale (2,21), esami di laboratorio (2,53), contenzione (1,79) (Mitchell et al.,2004).
In uno studio sulla cura negli ultimi giorni di vita in 16 residenze olandesi i ricercatori rilevarono buona cura fisica, ma carente attenzione psicologica e spirituale, oltre all’inadeguatezza per le demenze gravi delle scale di sofferenza derivate dai malati neoplastici (Brandt et al.,2005). Ancora, in uno studio in 5 strutture canadesi per 185 deceduti, condotto per valutare i sintomi e gli interventi nelle ultime 48 ore di vita, emerse che per i malati di demenza la dispnea era stato il sintomo principale, seguito dal dolore (pain); di questi ben il 23% non era stato trattato per la dispnea, gli oppiodi erano stati usati solo nel 27% dei dispnoici, mentre il 95% del dolore veniva trattato, abbastanza adeguatamente, con analgesici; il delirium, infine, fu trattato nel 38% dei casi, ma senza uso di farmaci antidopaminergici. Oltre a questo, la relazione con i parenti e la comunicazione con altri membri del team medico era a carico dei soli infermieri (Hall et al., 2002).
Per quanto riguarda la gestione del lutto da parte dei familiari, essa non è, generalmente, adeguata poiché non tiene conto di quanto il lutto per un parente affetto da demenza sia diverso da elaborare rispetto al lutto per un parente affetto da cancro: ad esempio, il paziente con demenza non comunica e non riconosce i familiari; vi è, dunque, un lutto che deriva da una perdita funzionale che precede il lutto vero e proprio ed elimina gli elementi di gratificazione e partecipazione affettiva (Murphy et al., 1997). Nonostante questo, il ricovero in RSA del morente affetto da demenza garantisce la continuità della cura, con un evidente guadagno nel non ospedalizzare il paziente e nel curare anche le intercorrenze nel luogo di residenza; in questo modo si riduce l’incidenza del delirium e si contiene lo stress dei parenti (Mezey et al., 2002), tanto più che in altri setting di cura, come l’hospice, le cure non si sono dimostrate migliori; a fare la differenza, piuttosto, è la presenza di medici capaci di guidare una cura di tipo palliativo (Miller et al., 2004).
La cura del morente affetto da demenza in RSA rappresenta, quindi, un terreno fondamentale di miglioramento della qualità nelle cure come, ad esempio, la stesura e l’applicazione di linee guida infermieristiche specifiche hanno prodotto importanti risultati anche sul piano degli indicatori medico terapeutici, portando ad una riduzione dell’uso degli antibiotici e ad un aumento dell’uso di oppiacei (Lloyd e Payne, 2002).
In conclusione: che fare?
Il suggerimento proposto è quello di adottare una politica di cure palliative non incentrate solo sul dolore, ma che guardi alla sofferenza complessiva del malato e della famiglia sostituendo le cure sottratte con una attenzione ancora maggiore ai sintomi e alla espressione particolare che essi hanno nel malato demente grave; il linguaggio del comportamento e le espressioni di emotività negativa sono comunicazioni preziose per reindirizzare non solo gli strumenti terapeutici in senso medico, ma tutto il contesto di cura. Lo spazio fisico si riduce alla stanza e al letto, e in tali luoghi si devono riassumere i linguaggi vitali che suggeriscano tranquillità e benessere come profumi e musiche gradevoli, illuminazione adeguata, oggetti cari, animali da compagnia. Le attività del quotidiano devono essere sempre più indirizzate a trasformare le incombenze assistenziali in momenti di relax che regalino sensazioni piacevoli: l’igiene, ad esempio, usando i materiali adatti si può trasformare in una morbida carezza; i movimenti per prevenire le retrazioni muscolari in massaggi rilassanti; i vestiti possono essere scelti in tessuti morbidi e piacevoli da indossare, e adattati per essere facili da mettere e togliere.
I familiari vanno sostenuti nell’elaborare il lutto prima ancora della morte del congiunto, incoraggiandoli a mostrare album di foto di quando la persona cara era valida così da rievocare momenti piacevoli della trascorsa esistenza. La morte della persona con demenza avviene dopo una serie di perdite, vere e proprie mini morti quotidiane, che già mettono a dura prova lo stato emotivo dei familiari. I servizi di cura per i dementi devono, dunque, ancora di più capire il valore di ciò che aiuta a vivere, molto più di ciò che impedisce di morire.
NOTE
BIBLIOGRAFIA
Ahronheim JC, Morrison RS, Baskin SA, Morris J, Meier DE. Treatment of the dying in the acute care hospital. Advanced dementia and metastatic cancer. Arch Intern Med 1996;156:2094-100.
Aminoff BZ, Adunsky A. Dying dementia patients: too much suffering, too little palliation. Am J Alzheimer’s Dis Other Demen 2004;19:243-7.
Brandt HE, Deliens L, van der Steen JT, Ooms ME, Ribbe MW, van der Wal G.The last days of life of nursing home patients with and without dementia assessed with the palliative care outcome scale.Palliat Med 2005;19:334-42.
Christakis NA, Allison PD. Mortality after the hospitalization of a spouse. N Engl J Med.2006;354:719-30.
Christakis NA, Escarce JJ. Survival of medicare patients after enrollment in hospice programs. New Engl J Med 1996;335:172-8.
Gadamer HG. Dove si nasconde la salute? Raffaello Cortina Editore, Milano 1994:85-86.
Gambassi G, Landi F, Lapane KL, Sgadari A, Mor V, Bernabei R. On behalf of the SAGE Study Group Predictors of mortality in patients with Alzheimer’s disease living in nursing homes.J Neurol Neurosurg Psychiatry 1999;67:5965.
Hall P, Schroder C, Weaver L. The last 48 hours of life in long-term care: a focused chart audit. J Am Geriatr Soc 2002;50:501-6.
Keene J, Hope T, Fairburn CG, Jacoby R. Death and dementia. Int J Geriatr Psychiatry 2001;16:969-74.
Lloyd-Williams M, Payne S. Can multidisciplinary guidelines improve the palliation of symptoms in the terminal phase of dementia? Int J Palliat Nurs 2002;8:370-5.
Mezey M, Dubler NN, Mitty E, Brody AA. What impact do settings and transitions have on the quality of life at the end of life and the quality of the dying process? Gerontologist 2002;42:5467.
Miller SC, Kinzbrunner B, Pettit P,Williams JR. How does the timing of hospice referral influence hospice care in the last days of life? J Am Geriatr Soc 2003;51:798-806.
Miller SC,Teno JM,Mor V.Hospice and palliative care in nursing homes. Clin Geriatr Med 2004;20:717-34.
Mitchell SL, Kiely DK, Hamel MB, Park PS, Morris JN, Fries BE. Estimating prognosis for nursing home residents with advanced dementia. JAMA 2004;291:2734-40.
Mitchell SL, KielyDK, Hamel MB. Dying with advanced dementia in the Nursing Homes. Arch Int Med 2004;164:321-6.
Mitchell SL, Teno JM, Miller SC, Mor V. A national study of the location of death for older persons with dementia, J Am Geriatr Soc 2005; 53: 299305.
Murphy K, Hanrahan P, Luchins D. A survey of grief and bereavement in nursing homes: the importance of hospice grief and bereavement for the end-stage Alzheimer’s disease patient and family. J Am Geriatr Soc 1997; 45:11047.
Ory MG, Hoffman RR,Yee JL, Tennstedt S, Schulz R. Prevalence and impact of caregiving: a detailed comparison between dementia and nondementia caregivers. Gerontologist 1999;39:177-85.
Sachs GA, Shega JW, Cox-Hayley D. Barriers to excellent end of life care for patients with dementia. J Gen Intern Med 2004;19:1057-63.
Saliba D, Kington R, Buchanan J, Bell R, Wang M, Lee M, Herbst M, Lee D, Sur D, Rubenstein L. Appropriateness of the decision to transfer nursing facility residents to the hospital. J Am Geriatr Soc 2000;48:154-63.
Schulz R, Beach SR. Caregiving as a risk factor for mortality: the caregiver health effects. JAMA 1999;282:2215-9.
Stenvall M, Olofsson B, Lundstrom M, Englund U, Borssen B, Svensson O, Nyberg L, Gustefson Y . A multidisciplinary, multifactorial intervention program reduces postoperative falls and injuries after femoral neck fracture. Osteoporos Int 2007;18:167-75.
Thompson RS, Hall NK, Szpiech M, Reisenberg LA. Treatments and outcomes of nursing-home-acquired pneumonia. J Am Board Fam Pract 1997; 10:82-7.
Volicer L, Hurley AC, Blasi ZV. Characteristics of dementia end-of-life care across care settings. Am J Hosp Palliat Care 2003;20:191-200.