
Introduzione
Il sistema socio-sanitario italiano è stato fortemente messo in crisi, nell’ultimo decennio, dalla problematica dell’invecchiamento della popolazione. La progressiva e rapida crescita degli ultra-sessantacinquenni, sebbene accompagnata da un positivo miglioramento delle loro condizioni di salute, impone una generale riconsiderazione delle politiche e dei servizi dedicati a questi cittadini, sia per un’esigenza oggettiva sia per venire incontro ad un bisogno soggettivo. Infatti, nonostante le condizioni di salute della fascia di popolazione anziana risultino per lo più buone (il 50% circa ritiene adeguato il proprio stato di salute e il 32,3% soddisfacente),la maggiore preoccupazione tra gli anziani italiani rimane il problema della possibile perdita, in futuro, dell’autosufficienza, che rende necessario l’intervento di un’assistenza continuativa (Collicelli et al.,2005).
La non autosufficienza riguarda una parte rilevante della popolazione anziana, anche se vi sono alcuni segni positivi di un suo controllo (Istat, 2005): il 32% si sente fortemente vincolata da un disturbo del cammino e, tra questi, il 75,5% incontra difficoltà dovute ad ostacoli presenti nella propria abitazione. Anche le malattie croniche e le comorbilità assumono una forte rilevanza:l’80,6% soffre infatti di più di una malattia cronica (Censis-Assr, 2004). In particolare, più della metà (56,5%) risulta essere affetta da artrite o artrosi, il 39,7% da ipertensione, il 25,3% da osteoporosi ed il 13,4% da diabete mellito. Si tratta di malattie la cui prevalenza è aumentata negli ultimi anni, e che hanno un’importante ricaduta sull’aspetto funzionale poiché determinano disabilità (Parker e Thorslund,2007).
Ad oggi, 3/4 degli anziani italiani, in caso di malattia o di invalidità, riceve aiuto dai figli, il 40% dal coniuge/ convivente, il 20% da altri parenti. Molto spesso, però, si tratta di un carico assistenziale che le famiglie faticano a sostenere. Questa condizione potrebbe peggiorare a causa dei cambiamenti delle strutture famigliari (meno figli, meno matrimoni, aumento dei nuclei monocomponenti), inducendo una maggiore richiesta di aiuto pubblico (formale) per la non autosufficienza (Censis-Pfizer,2004).
In questi ultimi anni l’aumentata richiesta di cura ha sollecitato le Istituzioni allo studio ed alla definizione di politiche assistenziali differenziate ed adeguate alle richieste in costante evoluzione e cambiamento. Il bisogno di sostegno è stato, in primis, garantito tramite il sistema delle Residenze Sanitarie Assistenziali (RSA). Tuttavia, a fronte di una risposta sempre più qualificata in termini assistenziali e sanitari, tali istituzioni hanno dovuto ben presto confrontarsi con una realtà multiforme caratterizzata dall’incremento del numero di domande di ricovero rispetto ai posti disponibili, e del numero di ospiti clinicamente complessi (affetti da severa disabilità funzionale, altamente comorbidi o affetti da demenza con disturbi del comportamento) (Zanetti e Bianchetti,2006). D’altra parte, il crescente numero di malati cronici stabili con problemi di autosufficienza, che però non esprimevano il desiderio o la necessità di un ricovero in struttura protetta, ha determinato la creazione di un sistema di servizi domiciliari che ha rappresentato una risposta alternativa rispetto alla RSA (con minori costi, anche umani, e spesso con buona soddisfazione dell’utente) (Dotti et al.,2006).
In Italia il sistema di assistenza territoriale ha preso avvio in ritardo rispetto ad altri Paesi Europei, soprattutto in alcune Regioni (Coleman,1995;Marini e Porrini, 2004).Per tale motivo, negli ultimi anni, sono stati predisposti numerosi strumenti a livello legislativo (dall’implementazione dell’ADI agli assegni di cura),in grado di accrescere l’offerta di questi servizi (Collicelli et al.,2005).
Obiettivi
In questa logica complessiva, scopo dello studio è paragonare due realtà assistenziali (RSA e Cure Domiciliari) nell’ASL di Brescia, presa ad esempio per i modelli innovativi da essa attuati, al fine di verificare la capacità di risposta ai bisogni dei cittadini fragili, anziani e non anziani.
Metodi
L’ASL di Brescia ha adottato nel 1999 un sistema di valutazione multidimensionale delle persone assistite, compilato dagli operatori socio-sanitari e successivamente informatizzato. Per quanto riguarda le Cure Domiciliari, sono utilizzate scale di valutazione internazionali, integrate da item della scheda SOSIA (acronimo per “scheda di osservazione intermedia di assistenza“) (SOSIA, 2003) per una puntuale ed omogenea valutazione dei livelli di autosufficienza; la scheda SOSIA è inoltre il sistema di valutazione utilizzato nelle RSA. Gli item della scheda SOSIA considerati nel presente studio riguardano i seguenti domini: autosufficienza (deambulazione, alimentazione, igiene personale) e disturbi del comportamento (confusione, irritabilità, irrequietezza).
È stata considerata inoltre la comorbilità tramite il numero di patologie, dedotta dalla scala CIRS (Parmalee et al., 1995). La valutazione è stata effettuata dal personale della RSA per i pazienti ricoverati nelle strutture protette, dalle équipe multidisciplinari dell’ASL per i malati assistiti al domicilio e per le richieste di accesso alle RSA (negli 8 Distretti in cui viene gestita una lista unica di accesso). Sulla base delle caratteristiche di ogni paziente è stato creato un piano individualizzato di assistenza. I risultati della rilevazione effettuata sulle persone in carico delle Cure Domiciliari (ADI, Voucher e Credit) sono stati poi confrontati con quelli relativi ai ricoverati in RSA.
Risultati
Dati epidemiologici
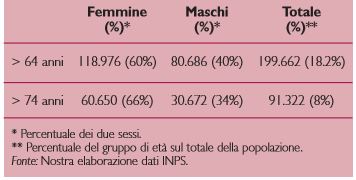
L’ASL di Brescia è composta da 164 Comuni articolati in 12 Distretti, organizzati in 6 Aree Gestionali. Il totale della popolazione assistita, per l’anno 2006, è stato di 1.093.708 individui. Di questi,199.662 (pari al 18,2%) superano i 64 anni, dei quali i maschi rappresentano il 40%. Gli over 74 sono 91.322 e la distribuzione per sesso rispecchia, grosso modo, quella precedente (66% femmine). La struttura del campione riflette ancora una volta la longevità delle donne rispetto agli uomini (Tab.1).
La rete dei servizi offerti dalla Azienda Sanitaria Locale di Brescia è complessa e ricca: consta, infatti, di 85 Residenze Sanitarie Assistenziali (RSA) accreditate in grado di fornire 5.989 posti letto,dei quali 205 per pazienti affetti da Malattia di Alzheimer e 39 per pazienti in stato di coma vegetativo; 3 strutture di Riabilitazione; 2 Hospice Residenziali con 16 posti letto; 43 Centri Diurni Integrati (destinati a diventare 45 nel 2007). L’ASL, inoltre, è responsabile del funzionamento delle Cure Domiciliari, erogate attraverso 18 enti accreditati esterni, e direttamente dalle sue articolazioni territoriali.
Le Cure Domiciliari sono divise in attività estemporanea ed ADI tradizionale. Si sono poi aggiunti, dal luglio 2003, il Voucher Socio-Sanitario e, dall’aprile 2005, il sistema Credit. Dal 1999 l’ASL utilizza un modello organizzativo per l’Area Anziani rivolto a garantire risposte qualificate ed integrate alle pluralità dei bisogni dei pazienti compromessi nella loro autonomia, e delle loro famiglie. Esso si basa su tre principi: 1) la gestione integrata della rete dei servizi attivi sul territorio; 2) l’attivazione di 18 equipe territoriali,(UCAM, Unità di Continuità Assistenziale Multidimensionale), che svolgono l’importante compito di valutazione dei bisogni, di programmazione dell’accesso ai servizi, oltre che di counseling. Le equipe sono composte da: medico di distretto, infermiera, assistente sociale e medico di medicina generale, con il supporto di altri specialisti come fisiatra, geriatra, medico palliativista e psicologo; 3) elaborazione ed utilizzo di strumenti di lavoro omogenei e condivisi come le scale di valutazione multidimensionale, il Sistema Informatico unico per l’area anziani e la banca dati condivisa (costantemente aggiornata ed implementata anche dagli erogatori accreditati di Voucher e Credit).
La percentuale degli assistiti dalle Cure Domiciliari nel 2006 è dell’1,08% (11.767) sul totale della popolazione dell’ASL. Di questi, gli over 74 rappresentano la maggiore parte (6.001 donne, 2.551 uomini); il rapporto tra femmine e maschi è nettamente a favore delle prime (3:1) (Fig. 1). Questo dato ha una duplice spiegazione: con l’avanzare dell’età, infatti, aumenta il numero delle donne per un fenomeno epidemiologico noto (maggiore mortalità maschile). Inoltre, la maggior parte delle donne anziane vive sola; ne consegue che sono proprio le donne che quando sperimentano un’iniziale perdita dell’autosufficienza diventano fruitrici delle cure domiciliari. Il paziente assistito al domicilio può ricevere più tipologie di prestazioni: in base alle diverse necessità e al variare dei bisogni, le UCAM garantiscono la rivalutazione del pacchetto dei servizi di assistenza e la sua eventuale modifica, senza interruzione delle prestazioni stesse. La maggior parte dell’assistenza fornita è di tipo estemporaneo (senza piano di intervento specifico):9.132 pazienti ne hanno fruito nel 2006.
Il sistema dei Voucher Socio-Sanitari ha permesso invece di curare 2.633 persone, suddivise in 3 profili in base alle necessità assistenziali.1.729 cittadini sono stati serviti dall’ADI tradizionale (attività che richiede un piano di intervento con un valore economico inferiore sia al Voucher che al Credit), mentre 1.573 pazienti hanno usufruito dei Credit. Tale prestazione prevede interventi solo sanitari e/o riabilitativi al domicilio, ad intensità più bassa del Voucher. Anche il Credit si articola su 3 livelli di assistenza. Sia per il Voucher che per il Credit, come per l’ADI, viene predisposto un Piano Individualizzato di Assistenza (PAI). I pazienti possono avvalersi, nel tempo, di varie tipologie di prestazioni grazie alla flessibilità dei servizi dell’ASL che sanno cogliere con rapidità i mutamenti delle esigenze del malato. Nel 2006,2.858 assistiti hanno fruito di più di una tipologia di assistenza con continuità (Tab.2).
Le RSA dell’ASL offrono in totale 5.989 posti letto. Nel 2006 si sono prese cura di 8.243 pazienti di cui 6.347 donne (77%),con un turnover del 37.64%.I pazienti cognitivamente compromessi ed affetti da disturbi del comportamento (BPSD: Behavioral and Psychological Symptoms of Dementia) sono presenti in percentuale elevata (86%);di questi, il 43% presenta BPSD di grado severo.


Confronto tra RSA Cure domiciliari
Nel corso dello studio sono stati confrontati i dati relativi all’autosufficienza dei pazienti seguiti dalle Cure Domiciliari rispetto a quelli in RSA. La differenza tra i due gruppi non è statisticamente significativa: i pazienti a casa risultano gravemente compromessi nella deambulazione, nell’alimentazione e nell’igiene personale rispettivamente per il 43%, 29% e 53%,versus il 46%,22% e 60% dei degenti delle RSA (Figg.2 a e b).
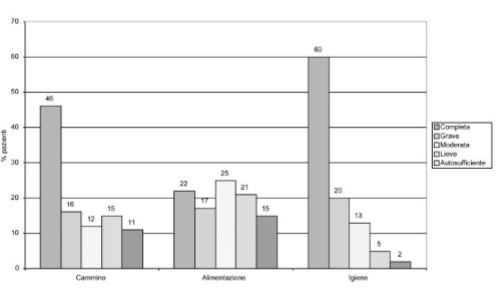

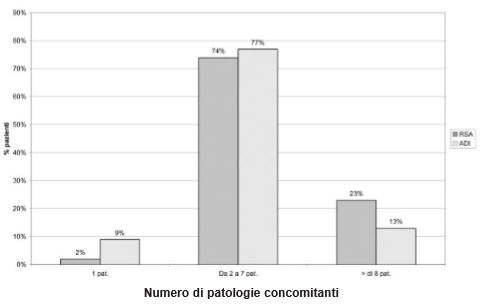
Questi dati dimostrano come la dipendenza completa nelle principali BADL (Basic Activities of Daily Living) non sia un fattore discriminante per la gestione domiciliare del paziente anziano fragile. I pazienti seguiti dalle Cure Domiciliari presentano un grado di comorbilità sovrapponibile a quello dei ricoverati in RSA. La percentuale dei malati affetti da 2 a 7 patologie croniche, rilevate attraverso la scala CIRS, sul totale degli assistiti seguiti al domicilio, infatti, non si discosta in modo significativo da quella dei pazienti con le stesse caratteristiche cliniche, ma residenti in RSA (77% versus 74%). Solo i pazienti con maggiore comorbilità (numero di patologie croniche superiore a 8) vengono più frequentemente assistiti in RSA (23% versus 13%) (Fig.3).
Nei pazienti cognitivamente compromessi, i disturbi del comportamento (BPSD) di grado moderato-severo si rilevano in una percentuale elevata nei residenti in RSA:64% confusione,33% irritabilità,26% irrequietezza. Al domicilio i BPSD di grado moderato-severo sono comunque presenti, anche se in percentuali significativamente inferiori: 22% confusione, 9% irritabilità, 10% irrequietezza (Fig.4).

Discussione
L’ASL di Brescia assiste una popolazione anziana numerosa (il 20% è composto da ultra 65enni), di sesso prevalentemente femminile. Il numero di malati assistiti dalle Cure Domiciliari è circa l’1% (n. 11.767) sul totale della popolazione dell’ASL; questo dato risulta interessante se paragonato al numero dei malati seguiti a casa nella Regione Lombardia nel 2003, che non superava le 45.000 unità (Collicelli et al., 2005). Ciò potrebbe indicare che l’ASL di Brescia ha un “carico” assistenziale notevole legato alla particolare caratteristica epidemiologica della popolazione; oppure, che il sistema è stato in grado, negli ultimi anni, di aumentare la propria capacità di risposta alla richiesta di servizi territoriali. Peraltro, il numero dei pazienti seguiti a casa è superiore a quelli curati in RSA nel corso dello stesso anno solare: circa 12.000 contro 8.000. La flessibilità ed adattabilità dei servizi domiciliari si evince anche dal numero e dalla tipologia di prestazioni erogate nel corso dell’anno. Il fatto che circa un terzo dei pazienti abbia usufruito di più di una tipologia di assistenza è indicativo di un sistema in grado di rivalutare i bisogni, riducendo lo spreco di risorse (Zanetti e Bianchetti,2006).
Dal confronto dei dati fra Cure Domiciliari ed RSA emergono alcune considerazioni: le prime sono in grado di occuparsi dei malati con una gravità clinico-assistenziale moderata: tre anziani su quattro tra quelli seguiti a casa. Sembrerebbe quindi che il sistema territoriale sia in grado di curare pazienti con molte malattie croniche, ma stabili nel tempo (poche riacutizzazioni), e non i malati con eventi acuti frequenti che richiedono invece un ambiente a maggiore intensività, come la RSA. Un dato interessante riguarda il grado di autosufficienza, mediamente non differente nei due gruppi di malati. Un punto di analisi per il futuro sarà quello di valutare se l’attuale tipologia di assistenza offerta dalle Cure Domiciliari potrà risultare ancora efficace, e per quale tipologia di cittadini, prevedendo un ulteriore aggravamento delle persone anziane a fronte del progressivo allungamento della vita. Un altro punto riguarda la rilevazione di eventuali ricadute negative, a lungo termine, sul malato (inadeguata assistenza),determinate da squilibri del sistema familiare per conflittualità, disagio, stress ed eventuali malattie del caregiver principale.
La qualità delle Cure Domiciliari viene valutata sia attraverso la Customer Satisfaction (somministrata alla maggior parte dei pazienti) sia il monitoraggio costante degli obiettivi di cura raggiunti. Il servizio territoriale riesce anche a farsi carico di malati affetti da demenza che, oltre a presentare problemi di autosufficienza, hanno disturbi del comportamento. Tuttavia, i dati riguardanti il grado di gravità dei BPSD mostrano come i malati affetti da demenza al domicilio siano quelli con disturbi tali da non scardinare le capacità di cura e supervisione del sistema di assistenza e della famiglia. I pazienti affetti da demenza e BPSD di grado severo, invece, hanno maggiore probabilità di essere ricoverati precocemente in RSA in quanto il carico e lo stress assistenziale, protratti nel tempo, gravano pesantemente sul sistema di cura formale ed informale al domicilio. Le Cure Domiciliari ritardano il ricovero in RSA perché forniscono alcuni supporti medici e sanitari o semplicemente alleggeriscono lo stress del familiare, spesso fattore di istituzionalizzazione precoce (Marini e Porrini,2004). Tuttavia, oltre un determinato livello di gravità globale, l’assistenza domiciliare non è verosimilmente più in grado di supportare la famiglia, che ricorre alla RSA. Questa ipotesi resta da dimostrare appieno: esistono altri fattori che portano ad un differente percorso di cura in malati con decadimento funzionale pressoché sovrapponibile? Quale dei due servizi è il più appropriato per uno specifico anziano?
Una serie di fattori devono essere valutati: per primo, il ruolo decisionale del paziente sulla scelta del tipo di assistenza. Non sempre, in passato, ciò è stato possibile a causa dell’esiguità delle alternative di cura: l’evoluzione della rete dei servizi deve indurre gli operatori socio-sanitari a dare maggiore spazio alle scelte del malato e, solo in secondo luogo, ai bisogni e alle preferenze delle famiglie. Queste, infatti, esprimono scelte anche in base a fattori non clinici quali le risorse economiche, il numero dei familiari, le dinamiche psicologiche, la loro disponibilità e le scelte religiose o etiche di fondo, che sono diverse da un nucleo familiare all’altro. Va precisato che la rete locale si compone anche di altre unità di offerta quali i CDI (Centri Diurni Integrati) che a loro volta possono rispondere ad alcuni bisogni degli anziani e delle loro famiglie, riducendo il numero di richieste di assistenza a casa ed anche di ricovero in RSA. Questa tipologia di servizio è attiva per 6 giorni la settimana, per 8 al giorno, ed ha permesso di assistere 1.094 persone nel corso del 2006.
Conclusioni
Lo studio dimostra che, nell’ASL di Brescia, le Cure Domiciliari e le RSA riescono a far fronte ai bisogni sempre crescenti dei cittadini anziani, anche se i dati riguardanti la diffusione dei vari servizi sono ancora inferiori rispetto a quelli di altri Paesi Europei (Stuart e Hansen, 2006). I risultati relativi all’autosufficienza ed alla comorbilità mostrano solo lievi differenze a livello assistenziale tra i due gruppi, ponendo quindi di fronte all’interrogativo sulle reali capacità da parte dei due servizi di rispondere in modo selettivo ai bisogni dei cittadini anziani. Le due popolazioni risultano diverse in modo significativo solo per la gravità dei disturbi del comportamento: i malati seguiti al domicilio presentano in media BPSD di grado lieve, mentre in RSA prevalgono BPSD severi.
Per rispondere in modo adeguato sia al numero elevato di persone che perdono l’autonomia, sia alla pluralità dei loro bisogni, è sempre più necessario avere la disponibilità di reti complesse ed articolate. A tal fine, lo studio rappresenta un punto di partenza per analisi più dettagliate, collegate anche alla rilevazione di outcome. In particolare, la rilevazione dei dati relativi alla mortalità potrebbe rappresentare un’importante fonte di informazioni relative alla reale efficacia, oltre che all’efficienza, dei servizi della ASL.
Bibliografia
Censis-Assr. Sviluppo ed estensione della metodologia di analisi della domanda di salute e della soddisfazione dei cittadini verso il SSN,2004.
Censis-Pfizer, Invecchiare in salute, Cinque Regioni a confronto. CENSIS, 2004.
Coleman BJ.European models of long-term care in the home and community.Int J Health Serv 1995;25 (3):455-74.
Collicelli C,Vaccaro CM, Lubrano G, Manacorda T, Mariniello E, Pardini L. Analisi comparativa dei principali servizi per gli anziani non autosufficienti. Fondazione Censis – Centro Studi Investimenti Sociali – Roma luglio 2005.
Dotti C,Casale G,Zacchi V,Lavaglio P,Fazione U.SOSIA classification of the frail elderly in nursing homes of region of Lombardy.Ann Ig 2006;18 (5): 439-51.
ISTAT.Rapporto sulle Condizioni di salute, fattori di rischio e ricorso ai servizi sanitari,2005.
Marini MG,Porrini AL.Linee di indirizzo di alcuni paesi europei sull’assistenza domiciliare e ospedaliera integrata. Prospettive Mediche, Aprile 2004.
Parker MG,Thorslund M. Health trends in the elderly population: getting better and getting worse.Gerontologist 2007;43 (2):150-8.
Parmalee PA, Thuras PD, Katz IR, Lawton MP.Validation of the Cumulative Illness Rating Scale in a geriatric residential population. J Am Geriatr Soc 1995;43 (2):130-7.
SOSIA: Scheda di Osservazione Intermedia Assistenza. “Definizione degli standard di personale per l’autorizzazione al funzionamento e l’accreditamento delle residenze sanitario assistenziali per anziani (RSA). Delibera della Giunta Regionale n.12618 del 7/4/2003.
Stuart M, Hansen EB. Danish home care policy and the family: implications for the United States. Aging Soc Policy.2006;18 (3-4):27-42.
Zanetti E, Bianchetti A. La rete dei servizi per gli anziani. In: Rozzini R, Morandi A, Trabucchi M. Persona, salute, fragilità. Vita e Pensiero, Milano 2006: 205-17.













