Fra la casa e la struttura residenziale: un vuoto da colmare
In Italia l’offerta di assistenza residenziale per gli anziani, in termini quantitativi, mostra segnali di stagnazione. Su altri fronti dell’assistenza le cose non sembrano andare meglio. L’articolo propone alcune considerazioni inerenti lo sviluppo dei servizi per la non autosufficienza, a partire dall’analisi di dati istituzionali.
5 Ottobre 2018
Numero 2-2018
di Giselda Rusmini (Ricercatrice sociale, collabora con l'Istituto per la Ricerca Sociale di Milano e il Network Non Autosufficienza)
I nuovi dati Istat sull’assistenza residenziale confermano il quadro di sostanziale stagnazione, in termini quantitativi, dell’offerta rivolta agli anziani nel nostro Paese. Una tendenza in atto già da alcuni anni.
L’arco temporale compreso fra il 2009 e il 2015, in cui l’Istat utilizza un sistema di rilevazione omogeneo1, si contraddistingue per un numero di posti letto per anziani nei presidi residenziali socio-assistenziali e socio-sanitari2 variabile intorno alle 300.000 unità, con una complessiva tendenza al calo. In 7 anni, secondo l’Istituto, si sono complessivamente persi 27mila posti. Tale diminuzione, unita al contemporaneo aumento degli ultra 65enni, ha fatto scendere la disponibilità di posti letto da 2,6 ogni 100 anziani nel 2009 a 2,1 nel 2015 (tabella 1).
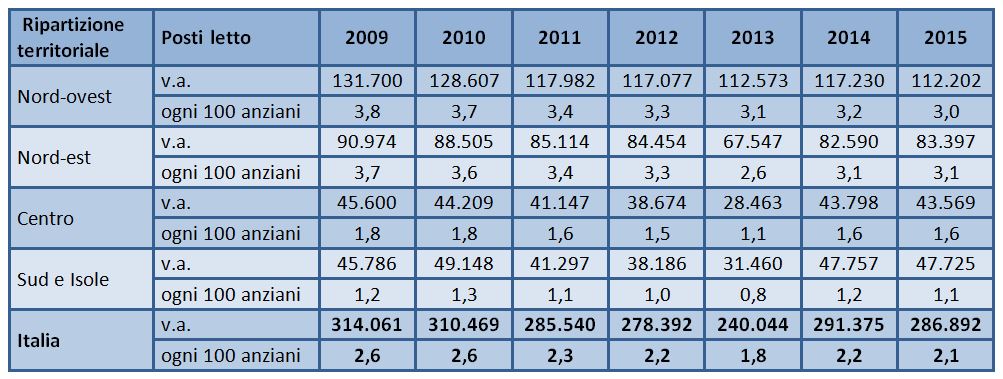
Tabella 1 – Posti letto per anziani nei presidi residenziali socio-assistenziali e socio-sanitari – Anni 2009-2015 (valori assoluti e posti letto ogni 100 persone di 65 anni e più)
Fonte: elaborazioni su dati Istat, I presidi residenziali socio-assistenziali e socio-sanitari, anni vari e Istat, Popolazione residente, anni vari.
Le differenze territoriali nell’offerta di servizi residenziali sono significative. Nord-ovest e Nord-est sono le zone dove l’offerta è maggiore, attestandosi rispettivamente a 3 e a 3,1 posti letto ogni 100 anziani; al Centro l’offerta scende a 1,6 posti letto, mentre al Sud e nelle Isole crolla a 1,1 posto ogni 100 ultrasessantacinquenni (tabella 1). Fra il 2009 e il 2015 si assiste ad un calo più accentuato proprio nelle zone dove il servizio è più sviluppato, in primis nel Nord-est (-0,8 pl ogni 100 anziani) seguito dal Nord-ovest (-0,6 pl), mentre la diminuzione è più contenuta al Centro (-0,2 pl) e nel Meridione (-0,1 pl), dove l’offerta è già limitata.
Il periodo considerato si contraddistingue anche per l’aumento dei posti letto che assicurano un livello di assistenza sanitaria “alta”, caratterizzata da “prestazioni erogate in nuclei specializzati (Unità di Cure Residenziali Intensive) a pazienti non autosufficienti richiedenti trattamenti Intensivi, essenziali per il supporto alle funzioni vitali (ad esempio ventilazione meccanica e assistita, nutrizione enterale o parenterale protratta, trattamenti specialistici ad alto impegno)”. In sostanza, strutture che accolgono persone con gravi insufficienze respiratorie, pazienti affetti da malattie neuro-degenerative progressive, utenti in coma prolungato etc. Come mostrato nella tabella 2, i posti letto per anziani in questo tipo di strutture sono passati dal 21,3% nel 2009 al 29,4% nel 20153.
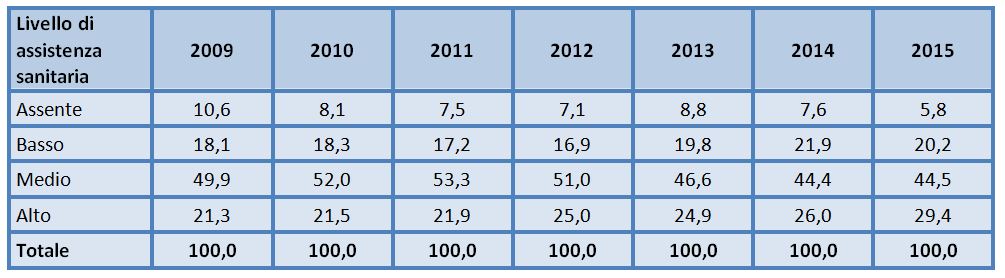
Tabella 2 – Posti letto per anziani nei presidi residenziali socio-assistenziali e socio-sanitari per livello di assistenza sanitaria – Anni 2009-2015 (valori percentuali)
Fonte: elaborazioni su dati Istat, I presidi residenziali socio-assistenziali e socio-sanitari, anni vari.
Questa tendenza è alimentata da diversi fattori. Da un lato gli anziani e loro famiglie sono più consapevoli della migliore qualità di vita derivante dal rimanere il più a lungo possibile nella propria casa, conseguentemente si rivolgono alle strutture solo quando la famiglia non è più in grado di assicurare l’assistenza necessaria o la situazione di salute si è fortemente compromessa. Dall’altro, l’incrocio tra l’elevato importo delle rette e le ridotte disponibilità economiche delle famiglie fa sì che esse si rivolgano alle strutture residenziali sempre più tardi. Da ciò ne consegue che gli anziani istituzionalizzati sono frequentemente molto gravi e affetti da patologie degenerative in modo più rilevante che in passato.
Le difficoltà degli erogatori…..
Da una indagine condotta nel 2015 attraverso interviste ad osservatori privilegiati (Gori e Rusmini, 2015) è emersa chiaramente la difficoltà dei gestori a mantenere la sostenibilità economica. Da un lato vi sono fattori che spingono verso l’alto i costi che le strutture devono sostenere, come l’aggravamento delle condizioni degli anziani al momento del ricovero (che rende indispensabile un’assistenza più intensa e medicalizzata) e/o la definizione da parte del regolatore pubblico di ulteriori requisiti gestionali, di struttura e di personale4. Dall’altro, l’adeguamento della remunerazione è ostacolato dai contributi dei Servizi sanitari regionali eccessivamente bassi (quota sanitaria), dai limiti alla quota sociale troppo stringenti (nelle regioni dove essi sono stati definiti) e dalla ridotta capacità di spesa delle famiglie. Il dilemma che si pone al gestore, dunque, è se abbassare gli standard per rimanere competitivo a livello economico5 o se mantenerli adeguati al bisogno, con rette superiori. Nella ricerca di una maggiore remunerazione, il gestore si rivale sulla quota sociale (ove possibile) e/o sui servizi aggiuntivi, sovente imposti, selezionando di fatto l’utenza più “abbiente” (e a volte anche quella meno complessa ma più remunerativa), in uno scenario in cui il regolatore pubblico lascia spesso libertà di azione sull’applicazione di quote aggiuntive per i servizi ulteriori (figura 1).
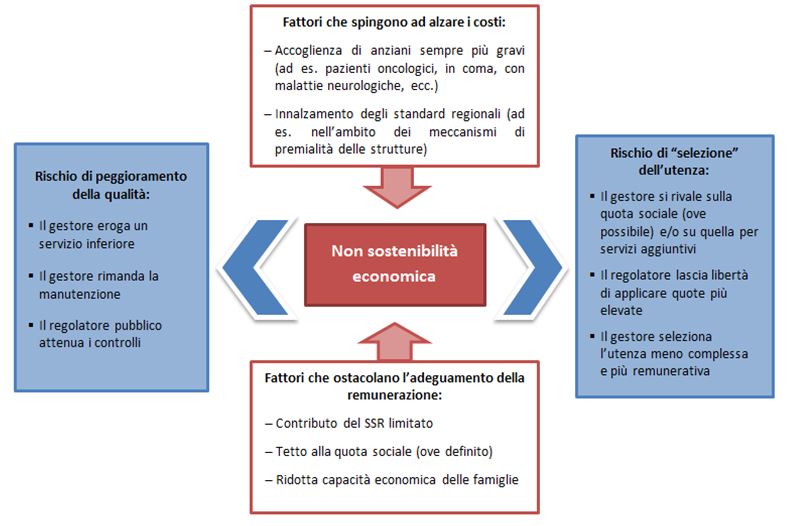
Figura 1 – Il difficile equilibrio del gestore e i possibili effetti
Fonte: Gori e Rusmini, 2015 (modificato)
… e delle famiglie
L’incremento delle quote sociali e/o dei servizi aggiuntivi quale intervento dei gestori per mantenere la sostenibilità economica e standard assistenziali adeguati ha generato un conseguente aumento dei costi a carico delle famiglie (Gori e Pelliccia, 2013; Gori e Rusmini, 2015; Pesaresi, 2016).
Una recente analisi di livello nazionale testimonia la rilevanza delle rette di degenza, il cui importo cresce all’aumentare del livello assistenziale (SPI- CGIL – Associazione Ires Lucia Morosini, 2018). Le strutture che si rivolgono a un’utenza prevalentemente autosufficiente e che offrono un livello assistenziale basso, come case famiglia, comunità alloggio e case albergo, hanno nella maggior parte dei casi una retta massima pari o inferiore ai 60 euro giornalieri, mentre al crescere della complessità assistenziale la retta tende ad aumentare: il 18% delle strutture che offrono questo tipo di assistenza applica una retta massima superiore ai 100 euro giornalieri (figura 2)6.
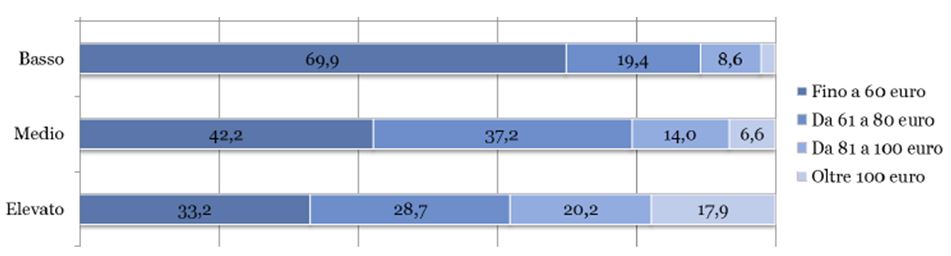
Figura 2 – Strutture residenziali per livello assistenziale e rette di degenza massima (valori percentuali)
Fonte: SPI- CGIL – Associazione Ires Lucia Morosini, 2018
Analisi più limitate a livello territoriale (Lombardia), riferiti alle sole RSA, testimoniano un aumento degli importi minimi e massimi della retta: le rette minime sono passate mediamente da 51,60 euro del 2012 a 59,17 euro del 2017 (+7,57 euro), mentre le rette medie massime, che nel 2012 si attestavano a 60,64 euro, nel 2017 sono arrivate a 67,36 euro (+6,72 euro) (Melzi, 2018).
Le tendenza all’aumento dei costi, associato alle difficoltà economiche vissute da molti nuclei familiari durante gli ultimi anni, ha spinto numerose famiglie ad assumersi in modo crescente l’onere della cura diretta dei propri parenti anziani non autosufficienti. Seppure il modello italiano di welfare abbia sempre attribuito centralità alle responsabilità familiari, la fase di espansione del sistema pubblico di Long-Term Care dello scorso decennio aveva fatto compiere alcuni passi nella direzione di una maggiore tutela pubblica. Nel decennio in corso, invece, si assiste ad un arretramento, segnato sovente dall’incremento dei compiti di cura della famiglia, con ricadute fisico-psicologiche pesanti e, talora, il rischio di cure inappropriate o insufficienti. In situazioni di particolare criticità economica, le famiglie si trovano a dover coniugare le esigenze di cura del proprio congiunto con quelle della sussistenza dell’intero nucleo. Il pagamento della retta spesso costringe le famiglie a grossi sacrifici che arrivano fino al depauperamento dei patrimoni familiari, e può indurre il caregiver a rinunciare al lavoro per accudire l’anziano in prima persona, soluzione considerata finanziariamente meno onerosa (Gori e Rusmini, 2015).
Il grado di disabilità, infatti, rappresenta un considerevole fattore di incremento del rischio di povertà: gli anziani con un grado di non autosufficienza moderato o severo presentano una probabilità maggiore, rispetto a coloro non interessati dalla non autosufficienza, di vivere in una famiglia a con un reddito inferiore alla soglia di povertà, probabilità aumentata significativamente nel corso degli anni (Luppi 2018).
Quali prospettive?
I dati riferiti alla “stagnazione” dell’offerta di assistenza residenziale potrebbero non destare preoccupazione se su altri fronti ci fossero segnali di sviluppo. I dati ufficiali, tuttavia, ci dicono che cala l’utenza dei servizi di assistenza domiciliare comunale e che diminuisce il numero di anziani titolari dell’indennità di accompagnamento. Aumentano solo i beneficiari dell’Assistenza domiciliare integrata (tabella 3), che vedono però calare significativamente le ore medie annue di assistenza (da 20 del 2007 a 17 del 2013), già molto contenute (Barbabella et al., 2017).
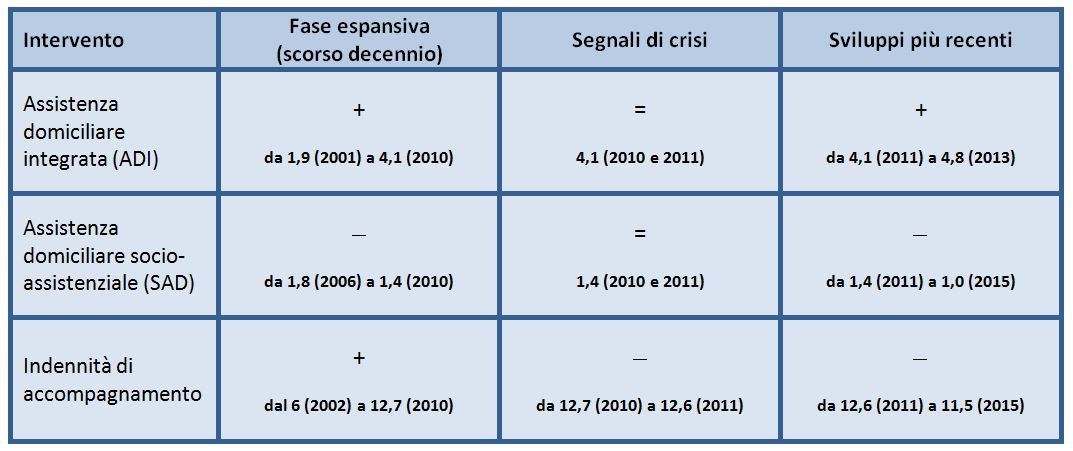
Tabella 3 – Andamento della copertura dei servizi e degli interventi per anziani non autosufficienti in Italia, utenza come % delle popolazione 65+
Fonti: Mef-Dps-Obiettivi di servizio; Ministero della Salute, Annuario statistico del Servizio sanitario nazionale; Istat, Indagine sugli interventi e i servizi sociali dei comuni singoli e associati; Istat, Statistiche della previdenza e dell’assistenza sociale. I beneficiari delle prestazioni pensionistiche. Tabella tratta da Gori e Rusmini, 2015, modificata e aggiornata.
Peraltro, la contrazione della spesa sociale comunale dedicata agli anziani testimonia di una “competizione tra fragili” nell’accesso a servizi e prestazioni che non accenna a diminuire. Le scelte di tipo allocativo tra le diverse tipologie di utenza (anziani, persone con disabilità, bambini, famiglie in povertà, persone immigrate e/o in difficoltà), in un contesto caratterizzato da risorse pubbliche scarse e bisogni che si ampliano, diventano infatti sempre più complesse. Fra il 2005 e il 2015 (ultimo dato disponibile) la quota di spesa comunale dedicata agli anziani segna una diminuzione di 4,5 punti percentuali, tendenza rilevabile in quasi tutte le aree territoriali (tabella 4).
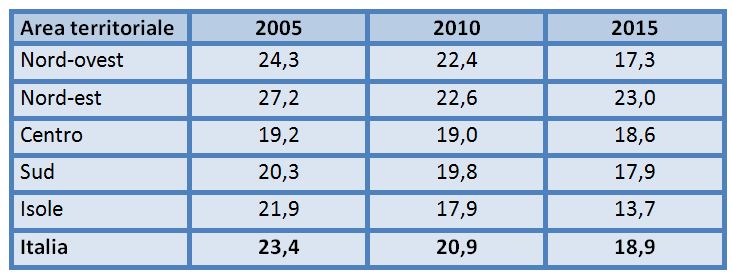
Tabella 4 – Percentuale della spesa sociale comunale destinata agli anziani – Anni 2005-2010-2015
Fonte: ISTAT, Indagine sugli interventi e i servizi sociali dei comuni singoli e associati, anni vari.
Due questioni risultano fondamentali per rispondere in maniera più sensibile alle esigenze di cura delle famiglie con anziani non autosufficienti. Da un lato lo sviluppo di servizi intermedi nel vuoto esistente fra l’assistenza domestica assicurata dalle famiglie (anche grazie al massiccio ricorso alle badanti) e l’assistenza residenziale, dall’altro un adeguato finanziamento dei servizi (Gori, 2017).
Riarticolare la rete d’offerta significa sviluppare un mix di servizi e prestazioni che vadano nella direzione di adattarsi maggiormente alle eterogenee esigenze degli anziani e delle loro famiglie, e al loro mutare nel tempo, sfida che vede già impegnate diverse amministrazioni regionali7.
In questa direzione di lavoro si inserisce anche lo sviluppo della “residenzialità leggera”, che include soluzioni abitative di diverso tipo: appartamenti o mini alloggi protetti che si rivolgono prevalentemente a persone autosufficienti, mentre case famiglia e comunità alloggio accolgono anche persone più bisognose di assistenza. Nonostante il sostegno e la crescita che queste forme di abitare protetto mostrano di avere all’estero, mancano nel nostro Paese analisi serie sul possibile impatto economico di una politica di sviluppo delle soluzioni “leggere”, oltre ad analisi della tipologia di non autosufficienza per la quale sarebbero appropriate e della normativa necessaria8 (Guaita e Trabucchi, 2017).
A livello di welfare locale, la difficoltà di rispondere ai bisogni degli anziani non autosufficienti e delle loro famiglie ha spinto negli anni recenti diverse amministrazioni a porre in discussione il proprio ruolo e l’assetto dei servizi, attuando sperimentazioni che vanno nella direzione di allargare l’utenza e i servizi offerti mettendo a sistema risorse di fonte diversa: pubbliche, familiari, private. Sperimentazioni significative sono in atto da alcuni anni anche su iniziativa di alcuni importanti soggetti del Terzo settore9 (Gori e Rusmini, 2015; Tidoli, 2017).
Si registrano, dunque, spinte all’innovazione a vari livelli, che necessitano di essere sostenute e potenziate per tramutarsi in opportunità diffuse, fruibili, organizzate. Una risposta maggiormente adeguata ai crescenti bisogni di assistenza delle persone anziane non autosufficienti e delle loro famiglie necessita, però, di un adeguato finanziamento pubblico: è dunque indispensabile un potenziamento delle risorse dedicate (Gori, 2017). L’aumento di risorse, naturalmente, presuppone che le politiche di Long-Term Care acquisiscano un peso adeguato all’interno del dibattito pubblico in Italia e che venga avviata una seria riflessione in merito alla riforma del sistema attuale.
- L’“Indagine sui Presidi residenziali socio-assistenziali e socio-sanitari” viene condotta annualmente dall’Istat a partire dal 2010 (dati 2009); gli ultimi dati disponibili, pubblicati a maggio del 2018, sono relativi all’annualità 2015. Fra il 1999 e il 2006 l’Istat ha condotto una rilevazione più ristretta, “L’assistenza residenziale e socio-assistenziale in Italia”, le due serie di dati non sono comparabili.
- Nell’indagine Istat, il “presidio residenziale” è definito come la struttura pubblica o privata che eroga servizi residenziali (ospitalità assistita con pernottamento) di tipo socio-assistenziale e/o socio-sanitario. Sono esclusi tutti i servizi residenziali di tipo ospedaliero.
- Il livello di assistenza sanitaria è “Basso” quando vengono erogate prestazioni di lungo- assistenza e di mantenimento, anche di tipo riabilitativo, a pazienti non autosufficienti con bassa necessità di tutela sanitaria. Il livello di assistenza sanitaria è “Medio” quando le prestazioni sono erogate in nuclei specializzati a pazienti non autosufficienti con elevata necessità di tutela sanitaria: cure mediche e infermieristiche quotidiane, trattamenti di recupero funzionale, somministrazione di terapie endovenosa, lesioni da decubito profonde etc. Sono comprese in quest’ultima categoria anche le prestazioni erogate in nuclei specializzati (es. Nuclei Alzheimer).
- La richiesta di requisiti superiori avviene spesso nell’ambito dei meccanismi di “premialità” presenti in diverse regioni, ed è dunque importante per i bilanci delle RSA. L’accoglienza di una tipologia diversa di anziani (pazienti oncologici, in coma, con malattie neurologiche, ecc.), promossa dalla legislazione di molte regioni, implica per i gestori una crescita dei costi che spesso non vengono riconosciuti attraverso quote sanitarie maggiori.
- È importante ricordare che – almeno al Centro-Nord – non si sta parlando di scendere sotto i minimi imposti dalla legge bensì di “appiattirsi” rigidamente su quei valori che molte strutture superano, di loro iniziativa, per fornire un’assistenza adeguata.
- Per l’analisi dettagliata delle tariffe delle Residenze protette per anziani si rimanda all’articolo di Franco Pesaresi in questo numero.
- Ad esempio, la Lombardia è impegnata da alcuni anni in un percorso che mira a contenere l’espansione della spesa (soprattutto quella delle RSA, che rappresenta la parte più consistente del bilancio socio-sanitario) ritardando il ricorso al ricovero, grazie all’aumento e alla riformulazione delle tappe per arrivarci. La riforma punta inoltre a individuare unità di offerta “innovative” (come la RSA aperta), diverse da quelle tradizionali, spesso non (più) in grado di rispondere alla varietà dei bisogni. La Liguria ha avviato un percorso di innovazione della filiera dei servizi sociosanitari per le persone anziane che ha fra i suoi obiettivi l’ampliamento dell’offerta e che prevede la conversione di una parte della spesa socio-sanitaria attualmente destinata ai tradizionali ricoveri in residenze extraospedaliere. In Sardegna l’obiettivo di migliorare il sistema di welfare locale è perseguito attraverso una riforma organica in relazione al Fondo per la non autosufficienza, alle cure domiciliari e alle strutture residenziali, ma anche tramite la riforma sanitaria.
- Alcune forme di “residenzialità leggera”, come le “Case famiglia”, stanno conoscendo un significativo sviluppo anche in Italia, sconosciuto nelle sue reali proporzioni. Si tratta di un fenomeno che andrebbe indagato, anche per il rischio di assistenza inadeguata rispetto ai bisogni degli anziani accolti.
- Un esempio è rappresentato da Fondazione Cariplo con il bando “Welfare in azione”, che punta a innovare il sistema di welfare sostenendo sperimentazioni volte a fornire risposte più efficaci, efficienti ed eque, coinvolgendo la società e i cittadini in processi partecipati.
NOTE
BIBLIOGRAFIA
Barbabella F., Poli A., Chiatti C., Pelliccia L., Pesaresi F. (2017), La bussola di NNA, in NNA (a cura di), L’assistenza agli anziani non autosufficienti in Italia. 6° Rapporto. 2017/2018. Il tempo delle risposte, Santarcangelo di Romagna, Maggioli.
CGIL-SPI – Associazione Ires Lucia Morosini (2018), La comunicazione delle strutture residenziali per anziani in Italia, Rapporto di ricerca, luglio.
Gori C. (2017), L’età dell’incertezza, in NNA (a cura di), L’assistenza agli anziani non autosufficienti in Italia. 6° Rapporto. 2017/2018. Il tempo delle risposte, Santarcangelo di Romagna, Maggioli.
Gori C., Pelliccia L. (2013), I territori davanti alla crisi, in NNA (a cura di), L’assistenza agli anziani non autosufficienti in Italia. Quarto Rapporto. Tra crisi e ripartenza, Santarcangelo di Roma¬gna, Maggioli, pp. 45-70.
Gori C., Rusmini G. (2015), La rete dei servizi sotto pressione, in NNA (a cura di), L’assistenza agli anziani non autosufficienti in Italia. Quinto Rapporto. Un futuro da ricostruire, Santarcangelo di Roma¬gna, Maggioli, pp. 57-85.
Guaita A., Trabucchi M. (2017), La residenzialità, in NNA (a cura di), L’assistenza agli anziani non autosufficienti in Italia. 6° Rapporto. 2017/2018. Il tempo delle risposte, Santarcangelo di Roma-gna, Maggioli.
Luppi M. (2018), Povertà in età anziana: un rischio ridimensionato, ma non per tutti, in I luoghi della cura online, n. 1, giugno.
Melzi A. (2018), Le rette delle RSA lombarde nel 2017, in Lombardiasociale.it, 27 giugno.
Pesaresi F. (2016), Quanto costa l’RSA, Santarcangelo di Romagna, Maggioli.
Tidoli R. (2017), La domiciliarità, in NNA (a cura di), L’assistenza agli anziani non autosufficienti in Italia. 6° Rapporto. 2017/2018. Il tempo delle risposte, Santarcangelo di Romagna, Maggioli.