
Se il sostegno alla domiciliarità pare la strada necessaria e auspicata per far fronte ai problemi legati alla perdita dell’autonomia in età anziana, in Italia la volontà politica di investirci e darvi forma secondo un progetto di riforma evidence based sembra ancora una volta assente. Le risposte che vengono fornite sono marginali rispetto al potenziale bisogno, la maggior parte del carico assistenziale ricade infatti sulle famiglie senza nemmeno un adeguato supporto. Chi lavora nel settore conosce molto bene i limiti del nostro sistema a sostegno della domiciliarità ma anche le direzioni di innovazione che andrebbero prioritariamente promosse per apportare significativi miglioramenti nella qualità di vita di numerosi anziani e delle loro famiglie. Delineate le principali caratteristiche della domiciliarità in Italia, verranno quindi esposte quelle che sono state individuate come le tre principali sfide per i sistemi locali di welfare per anziani non autosufficienti.
Il punto di partenza: le caratteristiche della domiciliarità in Italia
Secondo le stime più recenti fornite dall’ISTAT (2014) sarebbero 2,5 milioni1gli anziani che necessitano di aiuto e supporto al proprio domicilio a causa di limitazioni funzionali nello svolgimento di attività quotidiane. Ciò significa che un anziano su cinque che abita al proprio domicilio non riesce più a vivere in piena autonomia la propria esistenza in quanto ha difficoltà nelle azioni basilari quali lavarsi, vestirsi, mangiare da solo, oppure comunicare, muoversi e condurre a pieno una vita sociale2.
Invecchiare a casa propria anche in presenza di tali limitazioni nell’autonomia è generalmente la situazione che si preferisce in quanto, se sono presenti determinate condizioni, può effettivamente offrire una maggiore qualità di vita rispetto a soluzioni residenziali. Il sostegno alla domiciliarità è diventato un obiettivo centrale delle politiche di assistenza continuativa anche perché consente di ridurre i costi dell’assistenza e aumentare la copertura (Tidoli, 2017). Guardando alle principali caratteristiche del modello italiano di domiciliarità emerge innanzitutto che esso fornisce supporto al reddito delle persone non autosufficienti invece che procurare loro i servizi di cui necessitano, assumendo quindi che debbano essere i familiari a prendersi cura dei propri anziani non autosufficienti e senza permettere che ciò possa essere frutto di una libera scelta (Pavolini e Ranci, 2008).
L’intervento a sostegno della domiciliarità per maggior investimento di risorse economiche e numero di beneficiari è infatti l’indennità di accompagnamento, trasferimento monetario statale senza vincoli di utilizzo e con un ammontare identico per qualsiasi tipo di disabilità e reddito. L’offerta di servizi a domicilio, i cui principali poli sono il Servizio di Assistenza Domiciliare (SAD) di competenza comunale e l’Assistenza Domiciliare Integrata (ADI) di competenza delle Regioni, raggiunge invece una percentuale marginale di anziani rispetto al potenziale bisogno (Fosti e Notarnicola, 2018).
La figura 1, sebbene frammentata per la mancanza di fonti istituzionali complete, fornisce un confronto immediato sull’andamento e la consistenza della copertura dei principali interventi pubblici a sostegno della domiciliarità. Si nota immediatamente come l’offerta sia tutta sbilanciata sull’erogazione monetaria, infatti, nel 20133, i servizi a domicilio raggiungono assieme quasi il 6% degli over 65, mentre l’indennità di accompagnamento ne raggiunge il doppio (12,52%) (ISTAT, 2019).

Inoltre, la percentuale marginale di anziani che usufruisce dei servizi domiciliari può di fatto contare su interventi prestazionali che richiedono necessariamente di essere cogestiti dalla famiglia. Il SAD, da servizio a sostegno di anziani con leggere compromissioni funzionali nello svolgimento delle attività quotidiane, raggiunge ormai anziani parzialmente autosufficienti e non autosufficienti per interventi quasi esclusivamente assistenziali di movimentazione e igiene della persona (Tidoli, 2017).
L’ADI, servizio che integra interventi sociali e sanitari per dare risposta ai bisogni legati alla condizione di non autosufficienza parziale o totale, fornisce servizi ambulatoriali a domicilio. Sebbene abbia una copertura media più alta del SAD, si riscontra la tendenza generale ad offrire prestazioni a bassa intensità assistenziale, di breve durata e prevalentemente infermieristiche anche se l’utenza intercettata ha bisogni assistenziali elevati. Ad esempio, nel confronto tra le cure domiciliari e residenziali della ASL di Brescia (Scarcella et al., 2007), è emerso che gli anziani trattati con ADI si differenziano da quelli nelle strutture residenziali solo per una minor presenza di comorbilità e di disturbi del comportamento.
È la famiglia il vero pilastro d’appoggio del nostro sistema di assistenza continuativa, è questa che si trova spesso a vestire i panni di operatore sociosanitario, case manager o datore di lavoro, con costi economici, sociali e psicologici che possono comprometterne lo stato di benessere e salute. Un pilastro che è in una situazione di resistenza precaria sia per ragioni strutturali, basti guardare al crescente squilibrio tra generazioni, sia per questioni culturali legati all’idea di famiglia. L’altra faccia del sostegno alla domiciliarità in Italia, la più consistente e difficile da decifrare, ha i lineamenti di un welfare “fai-da-te” in cui la famiglia si auto-organizza fornendo essa stessa l’assistenza, acquistandola sul mercato regolare o irregolare delle assistenti familiari, rivolgendosi a professionisti del settore oppure ricorrendo, soprattutto in situazioni di urgenza o difficoltà economiche, al Sistema Sanitario Nazionale (Fosti e Notarnicola, 2018).
La domanda
È opinione condivisa tra gli esperti che il sistema italiano di assistenza continuativa abbia bisogno di riforme sistemiche di portata nazionale per andare incontro all’imponente processo di invecchiamento della popolazione che, nel corso di pochi decenni, vedrà protagonisti i cosiddetti baby-boomers. Il sostegno alla domiciliarità dovrebbe diventare uno degli obiettivi centrali nelle politiche di welfare per anziani e ciò richiederebbe sia maggiori investimenti che una loro rimodulazione a favore di più servizi e di una prestazione economica riformata. Cambiamenti che, sebbene siano auspicati e condivisi, non riescono a trovare sufficiente sostegno politico in quanto la non autosufficienza fatica ancora oggi a trovare spazio nelle priorità dell’agenda politica (Gori, 2019).
Se le direzioni da intraprendere per riformare il sistema a livello nazionale sono largamente indagate dalla letteratura scientifica, è più scarsa la produzione in merito alla pianificazione, all’organizzazione, al coordinamento e alla gestione degli interventi promossi a livello regionale, provinciale e comunale. Si è quindi voluto focalizzare l’attenzione su questo livello di analisi al fine di aprire una discussione sulle principali necessità di cambiamento e sulle direzioni che andrebbero promosse e intraprese per innescare processi di miglioramento e innovazione nell’offerta a sostegno della domiciliarità. Addentrarsi in tali aspetti richiede di affrontare e gestire elementi quali: l’elevata specificità di ogni realtà territoriale, la numerosità e l’eterogeneità degli attori formali e informali che concorrono alla produzione dei servizi e all’erogazione di misure economiche e la complessità delle relazioni che intercorrono tra gli stessi.
In considerazione di questi aspetti si è voluto adottare un approccio che, abbandonata qualsiasi pretesa di esaustività, valorizza il sapere informale e poco codificato di osservatori privilegiati che lavorano nel settore. In particolare, sono state raccolte e confrontate le opinioni da due punti di vista complementari: da una parte quello di 16 professionisti con funzioni dirigenziali, di coordinamento, programmazione e gestione in sistemi di welfare locali per anziani del Nord e del Centro Italia; dall’altra il punto di vista di figure apicali e di coordinamento di 13 cooperative sociali impegnate quotidianamente nell’erogazione di servizi domiciliari sociali e sociosanitari.
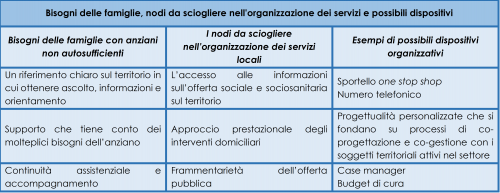
L’analisi degli elementi emersi4ha permesso di individuare tre nodi, ovvero tre sfide alle quali i sistemi locali di welfare sono chiamati a rispondere per rendere l’organizzazione dei servizi maggiormente adeguata ai bisogni degli anziani non autosufficienti e delle loro famiglie.
Ascolto e orientamento
Il primo nodo da sciogliere riguarda l’accesso alle informazioni sull’offerta sociale e sociosanitaria presente nel territorio, sugli interventi e le misure integrative attivabili (es. agevolazioni per le bollette e i trasporti), ma anche su come possa essere assistito l’anziano al proprio domicilio. Nella maggior parte dei casi infatti la famiglia si trova completamente impreparata ad affrontare i problemi legati alla perdita delle autonomie del proprio caro anziano e non sa nemmeno a quale soggetto può rivolgersi per avere informazioni. “Il cittadino non sa cosa sia la non autosufficienza, la fragilità, l’invecchiamento (…). Quando la situazione arriva ci si trova impreparati e cominciamo ad annaspare a chiedere, ad affidarci al passaparola perché non c’è una comunicazione ben precisa”.
Le famiglie arrivano a rivolgersi ai servizi quando la situazione è già molto compromessa sia in relazione ai bisogni dell’anziano, sia alla capacità di gestione del carico emotivo e di stress del caregiver. “La cosa che emerge di più quando si incontrano questi familiari è la sensazione di sentirsi un po’ soli, abbandonati”. È infatti stato più volte segnalato che esse richiedano uno spazio di ascolto e di accoglienza del loro vissuto psicologico ed emotivo ancora prima di informazioni, tanto che si stanno diffondendo servizi di counselling che rispondono a questa particolare esigenza (Notarnicola e Fosti, 2019).
Causa di questo senso di disorientamento è l’organizzazione dei servizi che è troppo spesso frammentata e farraginosa anche per gli stessi addetti ai lavori e manca di un chiaro sistema di accesso alle informazioni che possa guidare le famiglie. “Spesso non sanno quali sono i loro punti di riferimento, cosa possono chiedere e dove lo possono chiedere. Sono disorientate.” Gli stessi servizi sociali non sono facilmente accessibili, talvolta a causa di elementi logistico-organizzativi (orari ristretti, uffici difficilmente raggiungibili…), talvolta per la mancanza di un efficace piano di comunicazione.
L’unico riferimento certo sul territorio è il Pronto Soccorso in cui spesso si concentrano anziani e famiglie che sanno di trovare una risposta rapida, universalistica e gratuita ma non sempre appropriata ai loro bisogni: “sappiamo che l’ospedale non sempre è per questi pazienti la scelta migliore ma spesso rimane l’unica scelta possibile”. La forza del Sistema Sanitario Nazionale è che offre un numero e un luogo che sono una garanzia di reperibilità 24 ore su 24, sono unici e sono largamente conosciuti dall’intera popolazione. La presenza di un riferimento analogo per chi necessita di cura e assistenza sul territorio potrebbe quindi ridurre l’utilizzo improprio delle cure sanitarie.
Sviluppare a livello locale dispositivi organizzativi, come un numero telefonico o uno sportello, assolverebbe ad alcuni tra i bisogni più sentiti dalle famiglie con anziani non autosufficienti, ovvero poter contare su riferimenti certi dove ottenere informazioni e orientamento sulle possibilità di intervento e sostegno attivabili a domicilio. L’efficacia di questi dispositivi dipende certamente da elementi logistici e strutturali, ma soprattutto dalla loro capacità di configurarsi come la porta d’ingresso di un sistema territoriale organizzato e coordinato per il sostegno alla domiciliarità. Il rischio che si rileva a livello territoriale è di rispondere a queste esigenze secondo una logica settoriale, per cui ci sono i punti informativi per le prestazioni sociali, altri per quelle sanitarie e gli sportelli di incontro domanda-offerta di assistenza privata. La vera sfida consiste nel lavorare per una ricomposizione in back-office degli interventi dei vari attori territoriali, in modo da configurare questi dispositivi sul modello “one stop shop” secondo cui in un unico luogo è possibile trovare raccolte tutte le informazioni nel campo del sostegno alla domiciliarità.
Progetto di vita al domicilio
Il secondo nodo da sciogliere nell’organizzazione delle risposte a sostegno della domiciliarità riguarda l’approccio puramente prestazionale che la caratterizza. Finché l’offerta di servizi domiciliari si limita a fornire qualche ora di assistenza a settimana, non riuscirà mai a costituire un’effettiva possibilità per la permanenza dell’anziano al proprio domicilio e di sostegno ai caregiver. Se è auspicabile un maggior investimento in servizi come SAD e ADI, è condivisa la consapevolezza che la soluzione non risieda nell’aumentare la loro copertura giornaliera per tutte le ore di assistenza, sorveglianza e monitoraggio di cui necessita un anziano non autosufficiente. I costi in tal caso sarebbero spropositati e insostenibili.
La direzione auspicata, e verso la quale alcune realtà si stanno già muovendo, è quella di passare dall’erogazione di prestazioni alla progettazione personalizzata di un percorso di accompagnamento e assistenza al proprio domicilio. Questo deve prendere avvio da una valutazione multidimensionale del bisogno e delle risorse dell’intero nucleo familiare per riuscire a definire un piano di intervento coerente ed appropriato. A tal fine è necessario “mettere insieme competenze diversificate (…) per cui il sistema sociale interagisce con il mondo delle assistenti familiari ma anche dell’edilizia, della tecnologia, dell’impiantistica, attraverso un percorso di presa in carico fatta sulla conoscenza reale della persona e della sua famiglia”. Un cambiamento che richiede di ampliare il concetto di domiciliarità per considerare le diverse esigenze concrete che riguardano l’abitare in modo globale.
I servizi domiciliari “classici” diventano quindi una delle possibili tappe di percorsi misti che possono prevedere la combinazione di più interventi in base alle esigenze. Non si tratta più di stabilire solo quante ore di assistenza domiciliare servono, ma di definire delle linee di interventi in cui possono rientrare ad esempio: pasti a domicilio, servizi di trasporto, interventi di adattamento domestico, piccoli lavori di manutenzione domestica e servizi colf, il telesoccorso, l’accesso a servizi semiresidenziali e residenziali di sollievo, interventi da parte di assistenti familiari o di volontari. Un lavoro di ricomposizione dell’offerta che, se non viene fatto dai professionisti, rimane in carico alle famiglie che non hanno sempre gli strumenti e le competenze necessari per assolvere queste funzioni.
Se “l’idea è di passare da un servizio prestazionale a uno che si collega alle risorse che ci sono sul territorio”, la sfida è costruire una governance capace di coordinare l’azione di una pluralità di attori estremamente eterogenei che possono operare a sostegno della domiciliarità. L’integrazione deve quindi essere attuata a più livelli: tra soggetti del privato e del pubblico, tra sociale e sanitario, e in cui anche le risorse informali della comunità sono messe a sistema per dare supporto in attività di socializzazione, prevenzione e promozione della salute.
Questa è decisamente la sfida più complessa in quanto richiede di mettere in atto dei processi di innovazione che devono necessariamente prendere forma in base alle specificità della singola realtà territoriale. Sebbene non sia possibile definire un unico modello di azione, gli esperti concordano sul fatto che l’utilizzo di un approccio top-down rischi di essere inefficace nella promozione di questi processi di integrazione. Dichiarazioni di principio in interventi legislativi non bastano, è necessario lavorare anche sulla loro declinazione concreta in prassi chiare e condivise da tutti gli attori territoriali: “possiamo fare un bellissimo accordo ma se non entro nel: chi fa cosa, come, quando, dove e con quali risorse, non si risolve nulla”. Il principale ostacolo non sembra politico quanto invece di governo e di management del sistema: “devi sì creare le condizioni politiche istituzionali favorevoli ma devi anche lavorare a livello della gestione e dell’organizzazione e poi devi mettere i professionisti a lavorare assieme”. Considerazioni che nascono dal fatto che i dispositivi legislativi ed organizzativi per una presa in carico integrata esistono ma rischiano di rimanere inattuati oppure utilizzati dai professionisti in modo discrezionale ed occasionale.
Le realtà locali e le progettualità che hanno maggior successo nella riduzione della frammentarietà e marginalità dell’offerta a sostegno della domiciliarità, hanno promosso processi collaborativi e di integrazione che, nel rispetto del ruolo di ciascun soggetto, adottano logiche di co-progettazione e co-gestione dei servizi. Seppur con strategie e dispositivi molto diversi, portano allo stesso tavolo attori territoriali, spesso abituati a lavorare in modo separato o in competizione, al fine di ricomporre le risorse già presenti a livello locale in una logica di filiera. La vision che condividono è il riconoscimento e la valorizzazione fattive e concrete del ruolo di corresponsabilità di tutti gli eterogenei soggetti territoriali nella cura e nel sostegno delle persone più fragili. Ne è un esempio il Comune di Brescia che ha voluto ridisegnare l’assetto della domiciliarità della città co-progettando un nuovo modello di accreditamento assieme alle cooperative sociali e alle fondazioni impegnate nell’erogazione dei servizi per anziani. Non solo, le stesse sono state messe nelle condizioni di dover intessere legami collaborativi con la comunità locale (soprattutto associazioni di volontariato, culturali e sportive) al fine di rafforzare le reti informali di supporto e buon vicinato ed arricchire la varietà dell’offerta.
La parola “integrazione” è diventata ormai un “mantra” del lavoro nel welfare sociale, eppure la sua concreta attuazione è tuttora disomogenea ed incompleta. Gli sforzi innovativi e di miglioramento dovrebbero concentrarsi proprio sulla sua traduzione organizzativa ed operativa se si intendono costruire risposte di supporto efficaci in una situazione caratterizzata da risorse economiche limitate e bisogni crescenti.
Continuità e accompagnamento
Il terzo nodo sul quale i sistemi di welfare locali devono agire riguarda l’elevata frammentarietà che caratterizza l’offerta pubblica di interventi sociali e sociosanitari. Essa soffre della mancanza di una linea progettuale unitaria, è infatti frutto di una serie di interventi legislativi ed organizzativi che hanno cercato di integrare l’esistente. Frammentarietà che si scontra con una delle necessità prioritarie degli anziani non autosufficienti, ovvero la continuità assistenziale, sia nel passaggio da una istituzione all’altra (tipicamente dall’ospedale al domicilio) sia in termini di accompagnamento per tutto il percorso assistenziale.
Il processo di invecchiamento si caratterizza per continui cambiamenti che si susseguono, generalmente in modo progressivo, ma talvolta anche brusco e richiedono rapidi adattamenti sul piano delle risposte. Le famiglie si trovano spesso sole a gestire situazioni complesse in cui devono coordinare un vero e proprio bricolage assistenziale. “La lucidità delle persone e delle famiglie in un momento come quello è bassa (…). I tempi sono stretti e non sempre le tempistiche delle esigenze del servizio coincidono con l’attivazione”. Se è fondamentale che l’offerta sia varia per fornire risposte globali e personalizzate, è altrettanto necessario che essa sia flessibile e modulabile in relazione al mutare dei bisogni. Si condivide quindi la necessità di rafforzare dispositivi organizzativi e di coordinamento che adeguino maggiormente l’offerta alle caratteristiche del bisogno.
Innanzitutto, si crede che la figura chiave sulla quale si dovrebbe concretamente investire è quella del case manager5in quanto potrebbe avere il compito di accompagnare l’anziano e la sua famiglia durante tutto il percorso assistenziale, garantendo così una maggiore continuità tra interventi. Se a livello normativo le Regioni valorizzano questo ruolo, nell’operatività questa funzione è spesso legata al singolo servizio promosso e questo porta ad avere più soggetti di riferimento ma dei quali nessuno ha una visione d’insieme sul progetto della persona (Tidoli e Menghini, 2019).
L’efficacia di questo dispositivo organizzativo dipende anche dalla capacità di gestione dei flussi informativi che si rivela spesso un ostacolo alla flessibilità e alla celerità nella modulazione degli interventi. In particolare, le cooperative sociali intervistate lamentano una scarsa considerazione del loro ruolo all’interno dei processi di valutazione del bisogno ex ante e in itinere, sebbene “ci siamo tutti i giorni a casa delle persone e questo monitoraggio lo sappiamo fare molto bene”. Qualora, invece, la gestione delle informazioni sia costante e riesca a superare alcune rigidità organizzative che la regolano, l’accompagnamento che si riesce a garantire è più efficace. Le realtà più innovative stanno lavorando per la definizione di un sistema che supera il modello di delega di un pacchetto di prestazioni al soggetto fornitore, per adottarne uno basato sulla co-gestione di un progetto di assistenza. Si riconosce loro una maggiore autonomia attraverso la definizione di un budget di cura che permette di pianificare gli interventi sulla base delle risorse e delle necessità della persona e adattarli con maggiore celerità rispetto al loro cambiamento.
Considerazioni conclusive
L’offerta pubblica a sostegno della domiciliarità delega di fatto alla famiglia la maggior parte delle responsabilità di cura e assistenza dei propri anziani non autosufficienti. All’interno di questo assetto, l’organizzazione locale degli interventi dovrebbe quindi configurarsi in modo tale da sostenerla nello svolgimento di queste funzioni. Per raggiungere tale finalità è necessario innescare un’innovazione che riguarda innanzitutto i processi, quindi le modalità di accesso alle informazioni, di presa in carico e di accompagnamento durante tutto il percorso assistenziale.
Questi devono avere a riferimento la prospettiva della famiglia che, oltre a vivere una fase di cambiamento delicata e difficile, ha bisogno di: riferimenti chiari e accessibili sul territorio; di aiuto nella definizione di un progetto a sostegno della domiciliarità che vada al di là della mobilitazione e dell’igiene della persona; di poter contare su risposte rapide e adeguate nel momento in cui i bisogni variano. L’efficacia dei dispositivi organizzativi che possono essere messi in atto dipende dalla capacità di sviluppare un vero e proprio sistema territoriale per la domiciliarità che riesca a dare risposta alle molteplici esigenze degli anziani. Il lavoro di ricomposizione dell’offerta richiede la presenza di una regia che riesca a valorizzare e coinvolgere tutti i soggetti territoriali attivi nel settore nelle funzioni di co-design e co-produzione, finanziamento, organizzazione, governance, monitoraggio e valutazione. Una strada auspicata, quanto complessa nella sua realizzazione perché richiede un cambio nella cultura organizzativa che metta come priorità la salute della persona nella sua globalità.
.
Photo by Jake Oates on Unsplash
Note
- Stima che potrebbe essere sottodimensionata in quanto si riferisce al 2013 e l’incidenza delle limitazioni funzionali potrebbe essere aumentata e coinvolgere una maggior quota di popolazione (Fosti e Notarnicola, 2019)
- Limitazioni che non hanno carattere temporaneo e che permangono anche con l’ausilio di apparecchi sanitari
- Il 2013 è l’ultimo anno in cui abbiamo i dati ISTAT su ADI, SAD e Indennità di accompagnamento
- I contenuti che seguono sono frutto dell’elaborazione delle interviste qualitative di cui si riporta qualche breve estratto in forma anonima
- Professionista che si prende carico della gestione dei processi di integrazione interistituzionale, di controllo dei costi e dell’efficacia degli interventi
Bibliografia
Fosti G., Notarnicola E. (a cura di), (2018), L’innovazione e il cambiamento nel settore Long Term Care. 1° Rapporto Osservatorio Long Term Care, Milano, Egea
Fosti G., Notarnicola E. (a cura di), (2019), Il futuro del settore LTC. Prospettive dai servizi, dai gestori e dalle policy regionali. 2° Rapporto Osservatorio Long Term Care, Milano, Egea
Gori C., (2019), Perché gli anziani non autosufficienti non interessano alla politica?, in I luoghi della cura online, n. 1
ISTAT (2014), Condizioni di salute e utilizzo dei servizi sanitari
ISTAT (2019), Database sull’invecchiamento della popolazione
Notarnicola E., Fosti G., (2019), Oltre la cura e l’assistenza. L’evoluzione dei bisogni delle famiglie e degli anziani rispetto all’informazione e al counselling, in I luoghi della cura online, n. 3
Pavolini E., Ranci C., (2008), Restructuring the welfare state: reforms in long-term care in Western European countries, in Journal of European Social Policy, 18(3), pp. 246-259
Scarcella C., et al., (2007), La rete dei servizi per l’anziano a Brescia: cure domiciliari ed RSA a confronto, in I Luoghi della cura, n. 2
Tidoli R., Menghini V., (2019), La presa in carico dell’anziano non autosufficiente a domicilio, in I luoghi della cura online, n. 1
Tidoli R., (2017), La domiciliarità, in L’assistenza agli anziani non autosufficienti in Italia, 6° Rapporto 2017/2018 Il tempo delle risposte, a cura di NNA Network Non Autosufficienza, Santarcangelo di Romagna (RN), Maggioli Editore












