
Sono stato un caregiver fortunato. Io e mia moglie non abbiamo mai permesso che la malattia si infiltrasse tra noi. Una malattia capace di devastare l’organismo, ma non l’anima; non quando la si affronta da alleati. Ho in mente, come ricordo dolcissimo, una gita in Francia nove giorni prima di essere rapinato violentemente dalla malattia. Poi, da volontario, ho provato l’esperienza di caregiving – limitata nel tempo, ma intensa – grazie alla partecipazione alle attività condotte da una cara amica di La Spezia, con persone a cui la malattia aveva eroso la mente.
Ero spaventato, ma accompagnato nell’esperienza da questa amica e da una collega dell’università capace – oltre che di fare ricerca biomolecolare – di coinvolgere persone in attività di gruppo. Sono riuscito a ricavare da questa attività alcuni stimoli potenti, che mi sono stati di aiuto nella ricerca e nel processo di comprensione e contestualizzazione di quegli aspetti che avrebbero potuto rendere trasferibile e ripetibile questa mia esperienza, oltre che quelle realizzate negli Alzheimer Fest o nell’Alzheimer Caffè di Pavia.
Perchè questo outing iniziale? Per ricordare che se non ci si contamina bene con la realtà è difficile poi scriverne e per spiegare come mai un farmacologo molecolare si metta a scrivere (o venga invitato a scrivere) di un tale argomento.
Le demenze: una sfida sociale e umana
Le demenze costituiscono una delle sfide socio-sanitarie più pressanti del nostro tempo, con un impatto profondo non solo sui malati, ma anche e soprattutto sulle loro famiglie e caregiver. In Italia, dove il sistema di assistenza si basa ancora ampiamente sul supporto familiare, la prospettiva dei caregiver informali e di quelli formali è cruciale per comprendere la complessità della demenza.
In questo contesto vale la pena di segnalare il lavoro da poco pubblicato da un gruppo di lavoro dell’Istituto Superiore di Sanità (Di Nolfi, et al., 2026) che sottolinea come la gestione della demenza sia ostacolata da una grande disomogeneità dei servizi territoriali, con personale e servizi spesso insufficienti. I caregiver familiari lamentano difficoltà nel reperire informazioni e affrontano un carico assistenziale esacerbato dalla frammentazione dei servizi. Nonostante queste criticità, il supporto dei servizi specifici per la demenza – quali i CDCD Centri per i Disturbi Cognitivi e le Demenze e i Centri Diurni – e delle associazioni è emerso come fondamentale. In altre parole, un approccio unitario che metta al centro la persona, che riduca le disuguaglianze territoriali e potenzi le risorse esistenti può garantire una maggiore equità dell’assistenza e migliorare la qualità della vita delle persone con demenza e delle loro famiglie.
Questo contributo propone un approccio fenomenologico per esplorare le rappresentazioni vissute della malattia, mettendo in luce le esperienze soggettive, i significati attribuiti alla patologia, le sfide (emotive e pratiche) quotidiane.
La prospettiva del caregiver informale: il lutto anticipato e il (farsi) carico della malattia del proprio caro
Per i caregiver informali, prevalentemente coniugi e figli, la demenza è spesso percepita come una perdita progressiva e dolorosa della persona amata. Si tratta di un “lutto anticipato” che si manifesta attraverso la scomparsa delle memorie e dell’identità del malato. “Mamma! Mi riconosci? Ti sei dimenticata di me?”. La domanda è una di quelle che lacerano e immediatamente si personalizza il colpevole: “Tu mi hai dimenticato!”. Occorre preparazione e consapevolezza, per evitare questa lacerazione (Meichsner, Wilz, 2018).
Le narrazioni dei caregiver rivelano sentimenti di frustrazione, solitudine, senso di colpa e un’intensa fatica fisica. Interviene anche un senso di “dovere familiare” che in Italia ha radici profonde, arrivando a essere un obbligo morale, non senza aspetti legali. Spesso tale modo di sentire spinge a sacrificare la propria vita personale, ma la qualità della cura migliora sensibilmente quando il caregiver trasforma il “dovere” in una scelta attiva. Il volontariato ci insegna molto, in questo ambito.
Di particolare rilievo sono i sintomi comportamentali che accompagnano la malattia. Anche in questo caso occorre distinguere tra la persona e gli effetti della malattia. Se i sintomi comportamentali sono visti come conseguenza della malattia, il supporto è maggiore; se vengono percepiti come volontari, l’impegno assistenziale può ridursi drasticamente, ma il carico emotivo vissuto dal caregiver aumenta.
Anche lavori recentissimi (Skoda, et al., 2026) sottolineano come i caregiver di persone anziane con demenza sperimentino un carico assistenziale (burden) sostanziale e duraturo, esacerbato dai sintomi neuropsichiatrici (NPS) del malato. In questo studio sono stati valutati caregiver di persone con tipi diversi di demenza (malattia di Alzheimer, demenza frontotemporale, demenza a corpi di Lewy); i risultati sul carico del caregiver sono stati valutati anche tenendo conto del genere del malato e di quello del caregiver.
Le analisi hanno esaminato la correlazione tra i punteggi NPS basali e il carico del caregiver. Quest’ultimo, con una persistenza di 6 mesi, era correlato ai punteggi relativi ai disturbi neuropsichiatrici: maggiori i NPS, più elevato il carico per il caregiver. Sintomi specifici – tra cui deliri, allucinazioni, agitazione, ansia, disinibizione, depressione, disturbi del sonno e irritabilità – erano costantemente associati a un maggiore carico assistenziale. Depressione, ansia, disinibizione e disturbi del sonno sono risultati predittivi di un carico elevato e prolungato nell’arco dei 6 mesi. Sono emersi modelli specifici per sesso: i sintomi psicotici e i disturbi del sonno erano più fortemente associati al carico nelle caregiver di sesso femminile, mentre la depressione e l’irritabilità rappresentavano i fattori determinanti per i caregiver di sesso maschile.
I dati appena ricordati, così come il resto della letteratura disponibile, indicano che il carico del caregiver nella demenza riguardi una quota significativa dei malati e persista a lungo. I sintomi neuropsichiatrici emergono come i principali correlati e predittori. Il riconoscimento di aspetti legati al sesso e al tipo di sintomatologia neuropsichiatrica possono consentire un’identificazione precoce dei caregiver a maggiore rischio e anche indirizzare verso interventi più mirati a migliorare la capacità del caregiver di rispondere alla situazione, così da ridurre il disagio a lungo termine.
La prospettiva del caregiver formale: professionalità ed empatia
I caregiver formali presentano una prospettiva che integra la professionalità con l’empatia. Per loro, le demenze richiedono non solo competenze tecniche nella gestione delle terapie, ma anche una profonda comprensione della dignità del malato e della complessità della relazione caregiver-malato. Le loro rappresentazioni includono la necessità di un’assistenza personalizzata e la promozione del benessere possibile.
Per definizione un caregiver formale è un professionista qualificato, preparato a fornire un’assistenza adeguata, meno coinvolto emotivamente rispetto a un caregiver familiare. Tutto ciò non deve però avvenire in un contesto di appiattimento emotivo; la componente relazionale emotiva è in ogni caso una importante via di comunicazione con il malato. Anche il caregiver professionale è soggetto a un carico psicofisico che può essere legato alla situazione personale e ai disturbi comportamentali del malato. La remunerazione è dovuta al professionista, ma non compensa e non annulla il carico emotivo e umano.
Serve predisporre servizi di assistenza al personale che siano adeguati ad alleviare il carico emotivo/stress fisico dello specifico operatore. Esperienze in questo senso sono più spesso disponibili in studi che riguardano caregiver professionali che operano in strutture residenziali (si veda ad esempio Antipas, et al., 2024). È necessaria anche una certa collaborazione tra il caregiver formale e il familiare, che vada oltre il comune buon senso.
Uno studio in Australia (Chang, et al., 2025) ha sottolineato le differenze nel fornire aiuto ai pasti, in ospedale e in strutture residenziali, e tra caregiver formali e informali. È emerso che i caregiver familiari forniscono un supporto relazionale migliore, mentre i caregiver formali mostrano una competenza tecnica migliore. Prevedibile, ma non scontato. Fondamentale è allora cercare di integrare questi due approcci, operazione che può migliorare la qualità di questo momento importante e delicato della giornata e ridurre la malnutrizione nelle persone cognitivamente compromesse.
Le differenze tra le due figure emergono chiaramente analizzando la natura del legame e l’approccio alla progressione della malattia, come riassunto nella tabella 1.
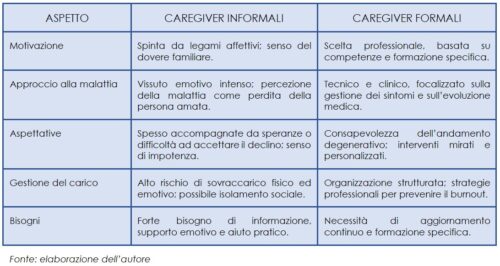
È fondamentale sottolineare l’importanza dell’adeguata preparazione dei caregiver. Per i malati le inadeguatezze dei caregiver si traducono in una maggiore probabilità di ricoveri a lungo termine in strutture residenziali, per l’eccessivo scadere delle condizioni e del comportamento. Per i caregiver non sufficientemente preparati (familiari o meno) il carico si traduce in disagio e malattia, e in una caduta dello standard del caregiving che in casi estremi si può tradurre anche in maltrattamenti. Ecco che il sostegno economico pubblico e la formazione dei caregiver – un’opera spesso meritoriamente perseguita dalle associazioni dei familiari – diventano strumenti importanti che andrebbero integrati nel tessuto degli interventi socio-sanitari dello Stato.
Il punto di vista del ricercatore: oltre il “guasto”
Perché un ricercatore delle basi biologiche delle malattie neurodegenerative dovrebbe occuparsi di studiare la malattia dalla prospettiva dei caregiver? Provo a spiegarlo parlando di una mostra itinerante, che ho visto in occasione dell’Azheimer Summit di aprile 2025 al Teatro Dolcini di Mercato Saraceno (FC). La mostra, dal titolo “Ombre e luci”, è costituita da 25 fotografie realizzate dalla Fondazione RSA Vaglietti Corsini di Cologno al Serio (BG): tali opere riproducono alcuni quadri di Caravaggio, reinterpretati da ospiti, operatori e volontari della RSA. L’autore delle fotografie mi ha raccontato come alcuni degli anziani ritratti fossero altrimenti pazienti problematici, ma nel contesto dello scatto – sempre ad alto contenuto emotivo – qualcosa cambiava e si apprezzava un notevole grado di consapevolezza e di attenzione.
Una bella emozione estetica, che ho rivissuto a pieno campo e non solo nei suoi lati grafico-pittorici, nell’accompagnare in gita e a visitare un museo il gruppo partecipante al progetto “Fuori dal guscio: a spasso con l’Alzheimer tra natura e città”, promosso dall’Associazione Malattia di Alzheimer spezzina in collaborazione con il Comune di La Spezia e l’ASL 5 Spezzino. Nel corso di questi incontri ho assistito – parafrasando Oliver Sacks – ai “risvegli” di alcuni partecipanti.
Ho chiamato questo fenomeno “il cambiafaccia”, figura iconica dell’opera cinese in cui il protagonista cambia istantaneamente la maschera, grazie a un trucco che si riconosce solo dopo la spiegazione. In gita o al museo o durante un’esibizione come un coro il cambiamento nelle persone con disturbi cognitivi era davvero molto visibile: lo sguardo si rifocalizzava improvvisamente, mostrando una luce interiore capace di comunicare molto più delle parole.
È un’emozione difficile da raccontare, che richiede un cambiamento di paradigma: le persone affette da disturbi cognitivi hanno capacità che dobbiamo valorizzare; non sono loro che non capiscono, siamo noi che dobbiamo utilizzare un linguaggio diverso! Non si tratta di “buoni sentimenti”, ma di un tema da approfondire ed esplorare dal punto di vista neuroscientifico.
Un contributo in via di pubblicazione1analizza come la percezione del bello e l’emozione artistica rimangano “isole di stabilità” anche in presenza di gravi deficit cognitivi dovuti alla malattia di Alzheimer. Nonostante la perdita della memoria esplicita, i malati mantengono preferenze estetiche coerenti nel tempo, specialmente per stimoli con una forte valenza emotiva. Questa preservazione è legata al fatto che i percorsi sensoriale-percettivi restano relativamente intatti, nelle fasi iniziali e moderate della malattia. L’empatia emotiva e il sistema dei neuroni specchio, offrendo un canale di comunicazione non verbale vitale, permettono alle persone con malattia di Alzheimer di “risuonare”
ancora con il contenuto affettivo delle opere. L’arteterapia (sia passiva sia attiva) si configura quindi come uno strumento utile per migliorare la qualità della vita, ridurre l’agitazione e favorire la riconnessione emotiva tra malato e caregiver.
Rimane molto da studiare. Per esempio, le differenze – relativamente a questi aspetti – tra le diverse forme di demenza: quali sono le “corde” intatte che si possono far “risuonare” in una demenza frontotemporale rispetto a una malattia di Alzheimer? Questo approccio sottolinea l’importanza, quando si affrontano queste malattie neurodegenerative, di non pensare solo a “riparare” ciò che è guastato dalla malattia, ma di sviluppare le nostre capacità di percezione e ascolto e di usufruire delle modalità preservate dalla malattia, almeno nelle fasi lievi e moderate.
Esistono modalità di comunicazione oggettivabili, basate sull’empatia cognitiva ed emotiva. “Specchiare l’altro” permette di condividere emozioni pur in presenza di linguaggi diversi. Esperienze come l’Alzheimer Fest o l’arteterapia, o le gite o la terapia della reminiscenza, insegnano che la differenza di linguaggio non impedisce di comunicare emozioni e di vivere momenti di bellezza comune. Tutto questo si associa a una diminuzione di alcuni aspetti comportamentali negativi e – anche sul versante del caregiver – a un riappropriarsi di momenti di condivisione che migliorano la qualità della vita.
Comprendere queste rappresentazioni fenomenologiche è fondamentale per sviluppare interventi di supporto efficaci e politiche sanitarie che valorizzino il ruolo insostituibile di chi assiste le persone con demenza. Spostare il focus dal deficit alla relazione e dalla standardizzazione alla personalizzazione della relazione e della cura è l’unica via per garantire dignità e qualità della vita.
Note
Bibliografia
Antipas H., Tamplin J., Vieira Sousa T., Baker F.A. (2024), Interventions for mitigating occupational stress for professional dementia caregivers in residential aged care. A systematic review with meta-analysis, in Dementia (London), 23:292-311.
Chang H.R., Koo F.T., Hui J.A., Tang H.C., You W. (2025), Mealtime assistance by family and professional caregivers. An observational study of cognitively impaired older adults in hospitals and nursing homes, in Nursing Reports, 24;16:6.
Di Nolfi A., Palermo V., Palazzesi I., Passoni S., Camilli F., Paggetti A., Ancidoni A., Fabrizi E., Lorenzini P., Bellomo G., Sciancalepore F., Locuratolo N., Scardetta P., Giusti A., Vanacore N., Zambri F. (2026), Dementia care from the perspective of family members, caregivers, and public health and social care professionals. A qualitative study of the Italian fund for Alzheimer’s and other dementias, in Frontiers in Public Health, 13:1726733.
Meichsner F., Wilz G. (2018), Dementia caregivers’ coping with pre-death grief. Effects of a CBT-based intervention, in Aging & Mental Health, 22:218-225.
Skoda O., Conant M., Couture V., Bruneau M.-A., Forget M.-F., Nguyen Q.D., Bereznyakova O., Desmarais P. (2026), Neuropsychiatric symptoms and caregiver burden in dementia. A longitudinal dyadic cohort study, in Canadian Journal of Neurological SciEnces, Jan 29:1-27.













