Premessa
Il tema del dolore è antico come l’essere umano il quale, forse per primo, ha avuto consapevolezza delle sue implicazioni. Per comprendere del luogo della cura del dolore bisogna conoscere il significato che ha la sofferenza nell’esperienza umana. Come è noto l’esperienza del dolore trascende il campo della medicina e coinvolge la filosofia, la psicologia, le relazioni umane e la religione. Recentemente, Sergio Zavoli, ispirato dall’esperienza paterna, ha scritto un interessante libro intitolato “Il dolore inutile: la pena in più del malato”. Nel testo il senso del dolore viene descritto partendo da un’analisi della concezione filosofica di Eschilo: “Sapere è soffrire, e soffrire dà sapere”. In questa presentazione non ci addentreremo nei differenti significati attribuiti alla sofferenza, mentre riteniamo utile tracciare alcune sintetiche riflessioni in merito al dolore.
In medicina, al fine di controllare il dolore, l’uomo ha tentato diverse strade verso il sollievo, ed affinando la propria sensibilità. Il cristianesimo, ha dato alla sofferenza ed al dolore (spesso correlati) un significato particolare: basti pensare alla sofferenza descritta dagli evangelisti sul vissuto di Gesù nell’orto degli ulivi (Mt. 26,36-37), dove la sofferenza interiore si esterna sul corpo come al presagio del dramma imminenti. Ancora, durante la flagellazione (Mc. 15, 16-20), nella quale il dolore somatico sembra dominare, oppure nella salita al Calvario (Lc. 23, 26-29), dove il dolore fisico e psichico (umiliazione), provano la capacità della resistenza umana. Infine il dolore che diviene globale nell’agonia sulla Croce (Gv. 19,25- 30). In quest’ultimo brano emerge che, Cristo stesso, nonostante figlio di Dio (l’Onnipotente) alla fine sembra venga preso dal dubbio. Il dolore è infatti una “prova” drammatica per ogni essere umano che, in modi diversi, è costretto a “vivere” personalmente. L’uomo, pur essendo predisposto ad accettare il dolore, lo rifiuta se esso è inutile. In altri termini, non è possibile accettare dolore se non per qualcosa o per qualcuno.
Chiunque opera a contatto col dolore conosce il ”grido” di chi soffre senza comprenderne il significato e la disperazione della sofferenza. Queste premesse sono necessarie per affrontare un tema così “trasversale” nel campo della medicina. Infatti, il dolore colpisce il paziente, ma coinvolge, il medico “palliatore”, i vari specialisti sanitari, la figura dello psicologo, dell’infermiere, del terapista della riabilitazione, dell’operatore socio assistenziale. Ancora sono coinvolti il religioso, l’assistente sociale, i parenti, i volontari che incontrano il sofferente nelle diverse fasi del proprio percorso. Considerando la dimensione geriatrica, il dolore che colpisce i residenti in Strutture per anziani merita una particolare considerazione perché proprio in quei luoghi, una maggiore sensibilità può modificare l’approccio alle cure degli ospiti, per consentendo loro una dignitosa condizione di vita. In queste Strutture, in virtù della cultura olistica della geriatria, è possibile evitare il dolore inutile per il malato.
Aspetti epidemiologici
In letteratura non vi sono molti dati epidemiologici riguardanti il dolore cronico nella popolazione italiana. Sembra quindi emergere che il problema del dolore cronico sia sottostimato (Zanolin, 2001; Andersson, 1999). In Italia circa 5 milioni di persone, (60% dei quali anziani), soffrono di patologie osteo-degenerative con sintomatologia dolorosa. Studi recenti hanno evidenziato che 160.000 pazienti soffrono per dolore da cancro. Infine, si stima che siano circa 50.000 le persone che attualmente, soffrono per dolore da tumore in fase terminale. Nelle RSA il sintomo dolore, assume un carattere rilevante poiché in questi luoghi afferiscono, le persone più svantaggiate dalla rete sociale, e con stato di salute compromesso.
Caratteristiche del dolore
Premesso ciò, è bene ricordare che il dolore accompagna e caratterizza molte patologie da cui sono affetti gli anziani ricoverati nelle RSA, e che può presentarsi come dolore acuto (facilmente riconosciuto e trattato) o come dolore cronico. Si può considerare dolore acuto un dolore finalizzato ad allertare il corpo riguardo la presenza di stimoli, pericolosi o potenzialmente tali, presenti nell’ambiente o nell’organismo stesso. Il dolore acuto ha una sua finalità biologica ed è un evento isolato. Il dolore cronico è un dolore provocato da una condizione patologica nota e non aggredibile. E’ un dolore che (secondo la definizione dell’International Association for the Study of Pain – IASP) persiste oltre i normali tempi di guarigione. Già da questa definizione si comprende come il dolore cronico sia in realtà difficile da definire. Infatti, spesso i normali tempi di guarigione non sono delimitabili, per questo sono proposti intervalli temporali oltre i quali il dolore persistente è definito cronico. Non vi è tuttavia nella letteratura scientifica uniformità circa gli intervalli temporali proposti che variano da un mese a 3-6 mesi.
Nell’ambito del dolore cronico si distingue il dolore da cancro (che interessa il 70% dei malati oncologici nella fase avanzata o terminale di malattia) e il dolore cronico “benigno” causato da patologie osteodegenerative, malattie neurologiche, malattie metaboliche (neuropatia diabetica) ulcere vascolari, ulcere da compressione. In uno studio randomizzato condotto intervistando i familiari di 200 pazienti anziani deceduti, si poté constatare che un mese prima della morte il 60% degli anziani, aveva lamentato dolore. Questo dimostra che il dolore rappresenta una condizione comune nei pazienti in fase terminale. Proprio per la sua prevalenza il dolore cronico merita una grande attenzione dato l’impatto che riveste sulla qualità di vita.
L’IASP definisce il dolore “una sgradevole esperienza sensoriale ed emotiva, associata ad un effettivo o potenziale danno tissutale, o comunque definita come tale… Il dolore è sempre un’esperienza soggettiva. Sicuramente si accompagna ad una componente somatica, ma ha anche carattere spiacevole, e perciò, ad una carica emozionale” Questa definizione mette in luce come il dolore sia un’esperienza soggettiva che coinvolge oltre alla sua percezione fisica anche aspetti psicologici, sociali e culturali del malato che influenzano il modo e l’intensità con cui questa esperienza viene vissuta. Il dolore cronico dei malati affetti da patologie degenerative o oncologiche assume le caratteristiche di un dolore totale, cioè di una sofferenza che fisica, psicologica, relazionale e spirituale.
I malati che vivono nelle RSA sono per lo più affetti da patologie croniche e inguaribili si confrontano quotidianamente con la perdita della loro autonomia ma anche con la perdita del loro ruolo sociale e nell’ambito della famiglia, con la solitudine e il senso di abbandono, la paura del dolore, la paura della perdita di dignità e del controllo del loro corpo ed, infine, la paura della morte. Tutti questi fattori influenzano in modo determinante la percezione del dolore. Se il sintomo dolore deve essere sempre trattato in modo tempestivo ed efficace, tanto più è importante che l’equipe assistenziale acquisisca le capacità e la professionalità per affrontare il dolore globale, che costituisce una vera e propria malattia a se stante. L’intervento medico e assistenziale non può quindi limitarsi all’applicazione dei protocolli e delle linee guida di terapia antalgica (che devono comunque essere ben conosciute e correttamente applicate) ma deve spostare l’attenzione dal sintomo dolore alla persona e ai suoi bisogni. Per questo, è fondamentale il lavoro di tutta l’equipe (medico, infermieri, ausiliari, psicologo, assistente sociale, assistente spirituale, volontari) che deve discutere con il malato il miglior intervento nel rispetto della sua autonomia decisionale.
Diviene fondamentale per l’impostazione di un’efficace terapia antalgica che l’equipe presti molta attenzione alla soggettività: è importante ascoltare il paziente, farsi raccontare il dolore, prendendo a misura dell’intensità del dolore la sua sensazione soggettiva. A tale scopo possono essere utili alcune scale come, ad esempio, la Scala VAS o scala analogico visiva, impostata su un punteggio numerico da 0 a 10, dove zero rappresenta assenza di dolore e dieci il massimo dolore immaginabile (esiste in alternativa una versione a gradazione di colore rosso). A sostegno della valutazione del dolore nell’anziano bisogna considerare che in questi pazienti il dolore raramente può essere attribuito solo a fattori psicologici.
L’anziano affetto da patologie croniche degenerative tende a non riferire correttamente il sintomo dolore perché lo ritiene giustificato nella sua condizione di malattia per una ridotta sensibilità al dolore come dimostrato in numerosi studi clinici (Stein e Ferrell, 1996). Un’ulteriore difficoltà nella valutazione del dolore è rappresentata dal deficit cognitivo. In questo caso la spia di una sintomatologia dolorosa potrebbe essere uno stato di agitazione psicomotoria. Spetta all’equipe assistenziale porre attenzione di sintomi vegetativi cronici (anoressia, astenia, disturbi del sonno, irritabilità), alla deflessione del tono dell’umore, alla modificazione dello stato funzionale e dello stile di vita che rivelano un dolore cronico di intensità tale da compromettere la qualità di vita.
Per impostare una corretta terapia analgesica è necessario procedere ad una corretta valutazione del dolore che comprende l’anamnesi e l’esame obiettivo: essi sono finalizzati ad individuare le cause del dolore e le sue caratteristiche (tipo, intensità, durata) includendo anche la valutazione dello stato psicosociale del paziente(Caraceni et al., 1996; Choinière e Amsel, 1996). Sulla base di queste informazioni deve essere intrapresa una terapia analgesica personalizzata che garantisca il controllo costante del dolore nelle 24 ore. I farmaci utilizzati sono quelli proposti nella scala analgesica dell’OMS, tenendo conto delle variazioni farmacocinetiche e nella farmacodinamiche dell’anziano, della polipatologia e della interazione tra farmaci ed infine della maggior predisposizione agli effetti collaterali correlati dei farmaci. Il farmaco specifico va scelto in base al tipo di dolore e intensità, all’età del paziente e ad eventuali trattamenti già effettuati bisogna conoscere la farmacologia della medicina, somministrare il farmaco ad orari fissi, adeguare la via di somministrazione al tipo di dolore e alla compliance del paziente, (preferire la via orale).
Infine bisogna controllare e trattare adeguatamente gli effetti collaterali, rivalutando la risposta del dolore alla terapia. Per il controllo di questo sintomo è necessario un intervento multidisciplinare che unisca le conoscenze mediche e l’impegno infermieristico nella valutazione del sintomo, nella corretta somministrazione dei farmaci, nel monitoraggio della risposta antalgica e degli effetti collaterali. Va infine garantita la disponibilità di tutte le figure coinvolte nell’assistenza per affrontare insieme gli aspetti psicologici e sociali del dolore. Il controllo del dolore nel paziente anziano istituzionalizzato deve essere considerato tra le priorità per garantire una buona qualità di (Gureje et al., 1998). Per questo è importante a considerare il sintomo dolore come un parametro della valutazione multidimensionale. La valutazione del dolore dovrebbe trovare uno spazio nella cartella clinica, al fine di aumentare l’attenzione dello staff assistenziale nella programmazione e nella gestione delle cure (Ross e Crook 1998).
Trattamento
La valutazione del dolore è la premessa per programmare un adeguato trattamento (Bernabei et al., 1998). Secondo le linee guida proposte dalla S.I.G.G. (Società Italiana di Geriatria e Gerontologia) la valutazione si articola in quattro fasi quali l’anamnesi, l’esame obiettivo, la valutazione psicosociale e gli esami strumentali (Venturiero et al., 2001). L’anamnesi rispetto al dolore deve rilevare l’intensità, le caratteristiche, l’insorgenza, la localizzazione, i fattori aggravanti ed allevianti oltre al riscontro dell’efficacia di eventuali trattamenti precedenti. L’esame obiettivo ricerca dopo una valutazione complessiva le eventuali sedi di dolore evocabile. La valutazione psicosociale cerca di comprendere la reazione del paziente di fronte al dolore, i cambiamenti di umore correlati e far comprendere, se e fin dove è possibile, la malattia al paziente ed ai caregiver. A volte la percezione del “dolore totale” coinvolge aspetti psicologici e reattivi come la depressione, la paura e l’ansia che condizionano le risposte (Bernabei et al., 1998).
Per quanto riguarda il trattamento accanto all’approccio farmacologico (Figura 1) sono utili gli interventi complementari quali la terapia fisica, il supporto psicosociale e le terapie cognitivo – comportamentali. Accanto alle misure generali quali (l’esercizio fisico con il supporto di terapisti della riabilitazione, il riposizionamento dei pazienti allettati), possono essere utili terapie fisiche con la stimolazione termica cutanea, i massaggi, le pressioni la stimolazione elettrica nervosa transcutanea (TENS) per la finalità di innalzare la soglia del dolore e, in casi selezionati, l’agopuntura. Le terapie cognitivo-comportamentali prevedono attività di psicoterapia o di rilassamento, associati a gruppi di supporto ed assistenza spirituale. Il trattamento farmacologico si avvale di un vero decalogo del buon senso che prevede di scegliere l’analgesico più indicato iniziando sempre con farmaci maneggevoli (Baruffi et al., 2001), con la dose minima efficace, tramite la via meno invasiva (orale) bisogna somministrare il farmaco ad orari regolari, ad intervalli opportuni per prevenire il dolore persistente, trattando quello intercorrente (Campanelli et al., 2002.).
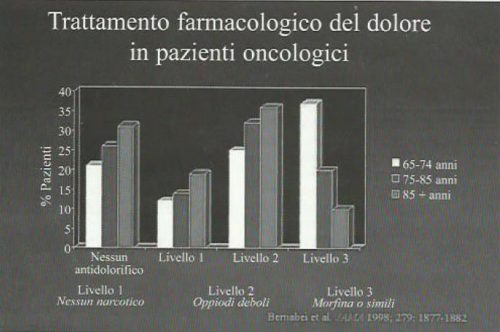
Secondo l’OMS l’approccio graduale riportato nello schema prevede tre gradini o livelli (Figura 2).
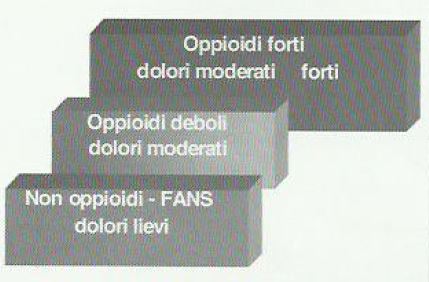
Si comincia al 1° livello con i FANS (Tabella 1) che sono maneggevoli, facilmente disponibili ed economici. Il 2° livello (Tabella 2) prevede l’associazione degli oppioidi deboli che vanno utilizzati in associazione ai farmaci del 1°livello. Al 3° livello (Tabella 3) si elencano gli oppioidi forti indicati non solo per tutti i pazienti neoplastici con dolore di grado moderato e severo ma anche per le patologie non maligne. La morfina è ritenuta il farmaco di scelta cui è possibile associare l’uso sequenziale di diversi oppioidi (Tabella 4). Associare alla terapia antalgica pura l’uso di farmaci adiuvanti (Tabella 5) rivalutando costantemente l’efficacia della terapia.

Fonte: Linee guida S.I.G.G.: V.Venturero,P. Tarstani, R. Liperoti et al. Modificata.

Fonte: Linee guida S.I.G.G.: V.Venturero,P. Tarstani, R. Liperoti et al. Modificata.

Fonte: Linee guida S.I.G.G.: V.Venturero,P. Tarstani, R. Liperoti et al. Modificata.

Linee guida S.I.G.G.:V.Venturero,P. Tarstani, R. Liperoti et al. Modificata.

Fonte: Linee guida S.I.G.G.:V.Venturero,P. Tarstani, R. Liperoti et al. Modificata.
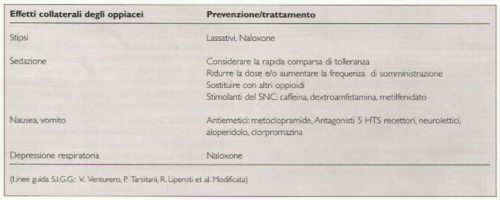
E’ importante vigilare sugli effetti collaterali prevenendoli ove possibile (Tabella 6). Purtroppo nella pratica clinica i medici devono ancora superare resistenze in parte burocratiche ed in parte pseudomorali che portino la categoria nella media internazionale. Infatti le statistiche attribuiscono dei medici Italiani una resistenza nel prescrivere farmaci oppioidi. La direttiva prodotta dal Ministero della Salute in merito alla compilazione delle ricette per la prescrizione di farmaci analgesici oppiacei ne facilita la prescrizione (legge 8 febbraio 2001, n° 12 “Norme per agevolare l’impiego dei farmaci analgesici oppiacei nella terapia del dolore”).
Nella nota il Ministero comunica che i medici iscritti all’Ordine professionale, convenzionati e non con il SSN, possono dotarsi dei ricettari per la prescrizione di stupefacenti che distribuiti dalle aziende sanitarie locali. I medici non convenzionati con il SSN possono prescrivere, per terapie antalgiche, i farmaci analgesici compresi nell’allegato III-bis della menzionata legge e dispensati in regime di convenzione con il SSN. Ciò riduce a ridurre il carico burocratico cui il prescrittore è sottoposto quando prescrive farmaci oppioidi.
Fonte: Linee guida S.I.G.G.: V.Venturero,P. Tarstani, R. Liperoti et al. Modificata.
Conclusioni
Bisogna riconoscere che i progressi raggiunti dalla medicina sono evidenti. Rispetto al dolore, il medico è particolarmente attento perché è una guida preziosa alla formulazione di una diagnosi, che resta sempre una fimalità dell’impegno medico. Se un tempo il primo impegno del medico era quello di sedare il dolore, come recita un’antica scuola medica, oggi domina l’impegno diagnostico. Ciò è finalizzato all’atto terapeutico che è volto a rimuovere la causa del “male” ed il corrispettivo eventuale “dolore”. Al progresso in campo diagnostico non è seguito un parallelo progresso in campo terapeutico.
Non tutte le malattie sono guaribili e ciò impone delle valutazioni. Bisogna superare il limite dell’abbandono di una malattia non più guaribile, soprattutto quando è aggravata dal dolore. In conclusione si può affermare che il problema del dolore nelle RSA è un problema non delegabile esclusivamente ai Centri di Cure Palliative pur riconoscendo loro un rilievo fondamentale nella nostra storia sanitaria recente. Altri luoghi di cura, come le RSA, possono occuparsi del trattamento del dolore neoplastico (Stein e Ferrell, 1996). In sintesi, il problema vero non è il “dove” ma il “come” viene affrontato il dolore.
Bibliografia
Andersson G B J. Epidemiological features of chronic low back pain. Lancet 1999; 354: 581-5.
Baruffi S, Bosia R, Lombardi F, Monfredi N, Paggetta C, Scida G, Ubbiali A, Cova D.:Il controllo del dolore nel paziente anziano. Medicina e Anziani, 2001, 10 (2), 2001: 89-104.
Bernabei R, Gambassi G, Lapane K, Landi F, Gatsonis C, Dunlop R, Lipsitz L, Steel K, Mor V. Management of pain in elderly patients with cancer. SAGE Study Group. Systematic Assessment of Geriatric Drug Use via Epidemiology. JAMA 1998 Jun 17;279(23):1877-82.
Campanelli I, Canepa M, Bettini P, Viale M.:Oncologia e cure palliative. Ed. McGraw-Hill – Milano, 2002:368-382.
Caraceni A, Mendoza TR, Mancaglia E, et al. A validation study of an Italian version of the Brief Pain Inventory (Breve Questionario Per la Valutazione del Dolore). Pain 1996; 65:87-92.
– Choinière M, Amsel R. A Visual Analogue Thermometer for measuring pain intensity. J Pain Symptom Manage 1996; 11: 299-311.
– Gureje O, Von Korff M, Simon GE, Gater R, Persistent pain and well-being: a WHO study in primary care. JAMA. 1998; 280:147-151.
– Ministero della salute Comitato Nazionale Gigi Ghiotti: Approccio globale al dolore cronico. 26.05.02 – Ross MM, Crook J.Elderly recipients of home nursing services: pain, disability and functional competence. J Adv Nurs. 1998 Jun;27(6):1117-26.
– Stein WM, Ferrell BA. Pain in the nursing home. Clin Geriatr Med 12:575-594, 1996.
– Venturiero V, Tarsitani P, Liperoti R, et al.: Linee guida nelle cure palliative dell’anziano. Giornale di Gerontologia; 2001 : 226-228. – Zanolin M E: Continuing education in algologia 2001; 3:13-15.













