Definizione e implementazione di una cartella clinica per la riabilitazione
1 Dicembre 2006
Numero 4-2006
di Bruno Bernardini Giuseppe Bellelli Marco Pagani Antonio Guaita (Gruppo Società Italiana di Gerontologia e Geriatria SIGG della Lombardia)
“The medical record is the who,what,why,when and how of patient care during hospitalitation”
(American Hospital Medical Record Association)
Il contesto
In Lombardia la rete delle strutture riabilitative “è stata recentemente protagonista di un percorso di riordino”, finalizzato alla riclassificazione delle strutture su tre livelli di erogazione dei servizi:
- la riabilitazione specialistica, prevalentemente indirizzata ad interventi post acuti, o comunque di tipo complesso ed intensivo, su patologie cronico degenerative in fase di riacutizzazione;
- la riabilitazione generale e geriatrica a carattere indifferenziato ed estensivo;
- la riabilitazione di mantenimento e di sollievo, destinata ad assistere i pazienti nell’immediata fase post intensiva, con la finalità di permettere alla famiglia ed ai sanitari di individuare la migliore modalità di dimissione (Regione Lombardia, 2006).
L’altro elemento rilevante del recente piano di riordino è costituito dal superamento della distinzione, all’interno della rete delle strutture riabilitative, tra assistenza ospedaliera ed extraospedaliera, ritenuta “non più fondata né sul piano assistenziale né su quello organizzativo”, in accordo alle tendenze della riabilitazione internazionale (Secretary of Health and Human Services,2005). Queste due profonde innovazioni di sistema, se da un lato tendono alla razionalizzazione della rete delle strutture riabilitative (aumento dell’offerta di posti-letto e servizi, modulazione della intensità e specificità degli interventi), dall’altro espongono alla criticità di un più difficile governo clinico, sia all’interno di ogni settore che tra i vari settori/servizi della rete.
Da circa un anno la sezione lombarda della SIGG ha costituito un gruppo di lavoro che si è dato l’obiettivo di pervenire ad una definizione condivisa del percorso diagnostico terapeutico-assistenziale della riabilitazione geriatrica – conforme al mandato regionale ed alle linee guida ministeriali – e proporre metodi e strumenti comuni di valutazione e trattamento. Il presente documento riassume sinteticamente i criteri seguiti per la progettazione della cartella di riabilitazione geriatrica.
Il modello di cura della riabilitazione geriatrica
Il gruppo della SIGG ha fatto riferimento a due definizioni complementari di riabilitazione:
- “La riabilitazione consiste nell’applicazione di tecniche e metodiche che, tenendo conto dello stato clinico del paziente con le sue singole o plurime componenti patologiche, sono rivolte a recuperare uno stato funzionale compromesso da un unico evento, o da più eventi concomitanti ed identificabili, oppure ad evocare abilità e competenze non comparse o in ritardo rispetto allo sviluppo considerato fisiologico”(Regione Lombardia,2006).
- “La riabilitazione è un processo che fornisce appropriati servizi per i bisogni della persona disabile in maniera coordinata ed all’interno di un programma che ha lo scopo di migliorare la salute, il benessere e la realizzazione degli individui sul piano fisico, sociale, formativo, psicologico e lavorativo, favorendo l’inserimento in attività utili e produttive” (CARF, 1998).
Queste definizioni combinano un obiettivo (prospettiva del paziente) “recuperare lo stato funzionale compromesso, la salute, il benessere e la realizzazione dell’individuo”, ed un metodo (prospettiva dei servizi) “applicazione di tecniche e metodiche, fornire servizi appropriati all’interno di un programma”. Identificano, comunque, un continuum di processi che, partendo dal trattamento sanitario della fase di acuzie, mirano all’integrazione sociale attraverso la presa in carico globale della persona e la definizione di progetti organici di recupero basati su programmi che interessino aree d’intervento specifiche (Ministero della Sanità,1998; Presidenza del Consiglio dei Ministri, 2005).
La presa in carico globale del paziente anziano deve essere comprensiva non solo degli aspetti più specificatamente riabilitativi (funzioni motorie, cognitive, ausili per l’autonomia, ecc.), ma anche della gestione delle problematiche mediche relative all’instabilità clinica ed alla comorbilità e del nursing preventivo e terapeutico. In molti casi, le componenti mediche e di nursing infermieristico sopravanzano per rilevanza il lavoro riabilitativo specifico,soprattutto nei pazienti molto vecchi e fragili (Wells et al.,2003).
Coerente con queste premesse è il mandato che abbiamo identificato per le strutture di riabilitazione geriatrica (Trabucchi et al., 1998) “la stabilizzazione clinica del paziente, il recupero dei migliori livelli possibili di autonomia funzionale e qualità di vita, ed il suo ritorno al domicilio o, quando questo non sia possibile, il passaggio ad ambiti di cura/servizi appropriati”. La stabilizzazione clinica mira al compenso delle alterazioni fisiologiche e dei rischi causati dalla patologia principale, dalla comorbilità e dalla iatrogenesi.
Lo specifico delle attività elicitate da questo bisogno, a gestione prevalentemente medica e di nursing infermieristico, riguarda:
- la continuità delle cure (terapie farmacologiche,monitoraggio e trattamento dei fattori di rischio biologico), in relazione al reparto per acuti ed i servizi territoriali;
- la diagnosi e la cura dei problemi medici legati alla polipatologia,nel suo complesso;
- la prevenzione ed il trattamento della iatrogenesi (decondizionamento biologico, danni da immobilità ed uso improprio di presidi e dispositivi sanitari);
- la prevenzione ed il trattamento dell’instabilità clinica. Il recupero funzionale è finalizzato al contenimento delle menomazioni causate dalla polipatologia (recupero biologico, “plastico”, e riorganizzazione sulla menomazione) ed all’adattamento ambientale (recupero “adattivo”/protesico e promozione delle capacità).
Questo obiettivo raggruppa attività a prevalente gestione riabilitativa e di nursing infermieristico che riguardano:
- la definizione del profilo delle limitazioni funzionali causate dalla malattia principale e dalla comorbilità;
- il trattamento riabilitativo sulla base dei modelli fisiopatologici noti (biomeccanici, neuromotori, neuropsicologici,ecc.) e secondo tecniche codificate;
- l’integrazione armonica e progressiva delle capacità del paziente nelle attività quotidiane attraverso un approccio formale (ad esempio, terapia occupazionale) e con un nursing infermieristico attento e non sostitutivo.
Il ritorno al domicilio è l’obiettivo di massima che aggrega il lavoro di natura psicosociale e relazionale necessario per la gestione della persona gravemente disabile. Riguarda indifferentemente tutte le figure del Team riabilitativo per le attività di “educazione-empowerment” del paziente e dei familiari e/o caregiver, col supporto dell’Assistente Sociale per i casi di particolare fragilità sociale e/o economica. Si traduce nell’identificazione precoce dei soggetti a rischio e nell’attivazione tempestiva di percorsi di cura ulteriori,compreso il ricovero in strutture appropriate,quando il ritorno a casa è impraticabile.
La logica della cartella ed il flusso dell’informazione
La cartella clinica (CC) è un preciso strumento di comunicazione, un sistema strutturato di raccolta delle informazioni finalizzato a documentare lo stato di salute del paziente, la logica dei processi decisionali, la varietà e l’intensità dei trattamenti effettuati e gli esiti di salute ottenuti. Costituisce uno strumento dinamico che segue il paziente nel suo percorso, garantendo continuità d’informazione ed omogeneità di cure, soprattutto nei momenti di transizione verso setting differenti (RSA,domicilio).
La struttura della CC esprime la filosofia dell’organizzazione nell’approccio alla soluzione dei problemi per comunicare e dare evidenza a tutti gli “stakeholder” (personale, pazienti, familiari, MMG, azienda, autorità sanitarie regionali) sui fatti rilevanti dell’intero processo di cura. Le funzioni che la CC deve assolvere, sono (Regione Lombardia,2002;Nonis,1998):
- fornire una base informativa per scelte assistenziali razionali e per garantire continuità di cura, documentando il quadro clinico, il processo diagnostico terapeutico realizzato nel corso della degenza ed i risultati conseguiti;
- consentire la rintracciabilità delle diverse attività svolte,delle responsabilità delle azioni,la cronologia delle stesse e le modalità della loro esecuzione;
- facilitare la integrazione di competenze multiprofessionali nel processo diagnostico terapeutico;
- costituire una fonte per la ricerca clinica,gli studi valutativi dell’attività assistenziale e la formazione degli operatori;
- favorire e promuovere il miglioramento delle attività assistenziali;
- servire come fonte primaria per il riconoscimento finanziario delle attività;
- inoltre, trattandosi di documentazione pubblica di “fede privilegiata”, permettere l’esercizio di diritti nonché la tutela di legittimi interessi: della persona assistita, dell’Azienda che eroga l’assistenza e degli operatori che agiscono in suo nome.
Nell’approccio alla progettazione della CC sono stati condivisi tre principi “forti”di metodo:
- ad eccezione della gestione dell’instabilità clinica e degli eventi avversi, le attività di riabilitazione geriatrica sono in larghissima parte programmabili e controllabili;
- i processi di cura, pur coinvolgendo tutte le figure professionali del Team, possono essere raggruppati in attività a prevalente interesse medico, infermieristico o tecnico riabilitativo;
- esiste coincidenza tra attività, documentazione e responsabilità, nel senso che la sequenza ed il layout dei documenti devono rispecchiare la logica dei processi e permetterne la piena tracciabilità.
La struttura della CC (al momento incompleta per quanto riguarda la documentazione dei professionisti non medici) è coerente con la Valutazione Multidimensionale geriatrica, adottando strumenti ampiamente validati in letteratura e dall’uso quotidiano. Su questo impianto tradizionale sono stati inseriti numerosi elementi innovativi, sia nel merito di valutazioni di aree usualmente trascurate (ad esempio, stato nutrizionale, confusione, continenza, qualità della vita), sia soprattutto nel metodo (scansione dei tempi di valutazione, attenzione orientata sui processi). Abbiamo quindi disegnato l’architettura della CC come un (macro) percorso di cura integrato (diagnostico terapeutico e assistenziale) applicabile a tutti i pazienti, indipendentemente dalla patologia principale, organizzato sugli obiettivi ed i processi-chiave della riabilitazione geriatrica. In questo disegno complessivo lo specifico patologico della malattia principale (ad esempio, ictus, frattura di femore) è inserito come elemento ulteriore di valutazione e trattamento, “di secondo livello”.
L’episodio di ricovero è stato segmentato in 7 fasi considerate significative dal punto di vista clinico e gestionale (Figg.1 e 2). Per ogni fase sono stati definiti obiettivi e tempi di esecuzione e identificate le “attività traccia” della fase stessa. La documentazione è stata quindi ripartita su 3 figure professionali rappresentative del Team: “infermiere” (comprensiva di tutte le figure di assistenza alla persona), “medico” e “terapista”, alle quali ricondurre il baricentro dell’organizzazione e del controllo delle differenti attività.Questi flussi “in parallelo” di attività-informazione prevedono numerosi punti di contatto “orizzontali” sia formali che informali (riunione di Team)
La rete dei processi e la gestione per obiettivi
L’elemento qualificante dell’assessment del primo giorno è rappresentato dalla checklist dei rischi, compilata in collaborazione dal medico e dall’infermiere sui dati trasmessi dal reparto inviante o emersi dall’anamnesi, esame obiettivo e rilievo/stadiazione dell’instabilità clinica (compresa la confusione mentale).Su questa “epicrisi in ingresso” vengono pianificati – di routine o in urgenza – gli esami clinici,la terapia ed il nursing infermieristico immediato. Il completamento dell’assessment deve avvenire entro 72 ore dall’ingresso del paziente, avvalendosi degli strumenti già di ampio uso in ambito geriatrico.
Una discussione sulla validità degli strumenti adottati esula dagli obiettivi di questo documento; è tuttavia da evidenziare che lo schema scelto di assessment copre tutti gli ambiti di valutazione del paziente con “complex-care needs” (Solomon et al., 2003; New Zealand Guidelines Group,2003). La fase di definizione degli obiettivi e dei programmi di trattamento costituisce il “core” del percorso di cura della riabilitazione. Nella logica dei processi, ogni figura professionale elabora in maniera indipendente uno specifico piano di trattamento (concetto di multiprofessionalità), ma i singoli programmi vengono integrati e coordinati nella riunione di Team (concetto di interprofessionalità), non ultimo tenendo conto delle aspettative e della qualità di vita del paziente.
Il progetto riabilitativo individuale (PRI) che caratterizza questa fase del percorso, è l’insieme esplicito degli obiettivi di salute (clinici, funzionali, socio-relazionali) che appaiono raggiungibili in rapporto alle risorse del paziente,della sua famiglia e dell’organizzazione stessa. Il PRI è la sintesi in funzione prognostica delle informazioni biografiche e cliniche del paziente e costituisce lo schema di riferimento per la programmazione dei trattamenti. Il programma riabilitativo individuale (pri) è l’esplicitazione delle priorità, modalità e tempi dei trattamenti da attivare per raggiungere gli obiettivi prestabiliti. Il pri è multimodale (ingaggia almeno il geriatra/fisiatra e l’infermiere, ed in modo eterogeneo le differenti figure di terapista – “neuromotorio”, logopedista, terapista occupazionale, ecc.– e l’assistente sociale) in relazione ai bisogni. PRI e pri sono aggiornati ciclicamente per garantire l’appropriatezza delle attività svolte. Il loro aggiornamento è indicatore dell’attenzione sul paziente ed esprime la qualità del lavoro di un team. Durante la fase del trattamento vengono monitorati i processi di cura attivati col pri, sia quelli di nursing infermieristico e medici, che quelli specifici dell’area tecnica riabilitativa. Ad eccezione degli eventi clinici avversi (comprese le cadute) tutti i processi evolvono secondo momenti prestabiliti, scanditi soprattutto dal grado di complessità del paziente.
Per le aree infermieristica e medica i processi elencati nella Figura 2, opportunamente declinati, costituiscono più dell’80% di tutte le attività di cura svolte in un ambiente riabilitativo generale/geriatrico. Poiché si tratta di attività che impattano direttamente sulla salute della persona, questi processi possono anche essere definiti come “critici”. La loro gestione secondo i criteri della “buona pratica” dovrebbe essere oggetto di aggiornamento continuo per tutto il personale. Per l’area riabilitativa, il “drive” dei trattamenti è rappresentato dalle menomazioni evidenziate, in gran parte dipendenti dalla natura della malattia principale.
Nella fase di verifica del progetto-programma, durante la riunione di Team, viene valutata l’evoluzione del paziente per tutti gli aspetti già noti ed i cambiamenti intercorsi. La verifica e l’aggiornamento del programma di trattamento e, se necessario, del progetto riabilitativo, sono di significato intuitivo. La fase di pre-dimissione rappresenta il momento di sintesi dell’intero episodio di ricovero e di valutazione degli obiettivi raggiunti. Sullo schema del mandato della riabilitazione geriatrica, gli esiti ideali per un paziente sono: essere dimesso al domicilio senza il bisogno di ulteriore riabilitazione e/o tutela medica, dopo un recupero funzionale significativo rispetto ai livelli premortosi, essere autonomo nel cammino e per le attività della vita quotidiana, senza catetere vescicale, continente, senza ulcere da pressione e nessuna altra condizione di rischio, adeguatamente informato ed esperto nella gestione della sua condizione patologica, dei rischi e dei controlli programmati.
In questa fase di pianificazione della dimissione i dati salienti del percorso vengono esposti, interpretati e organizzati in un set di informazioni significative da trasmettere agli operatori che si prenderanno cura del paziente. Nei casi “semplici”potrà essere sufficiente la sola lettera di dimissione (comprensiva della documentazione dei professionisti non medici),che espliciti almeno i bisogni di salute risolti e quelli ancora da soddisfare. Per i casi trasferiti in altre strutture o livelli differenti d’intensità di cura (ad esempio, Assistenza Domiciliare) sarà necessario anche intraprendere una serie di azioni preventive (ad esempio, contatto col Curante, preparazione del domicilio) per garantire continuità, evitando duplicazioni d’interventi e possibili errori sanitari (Coleman e Boult,2003).
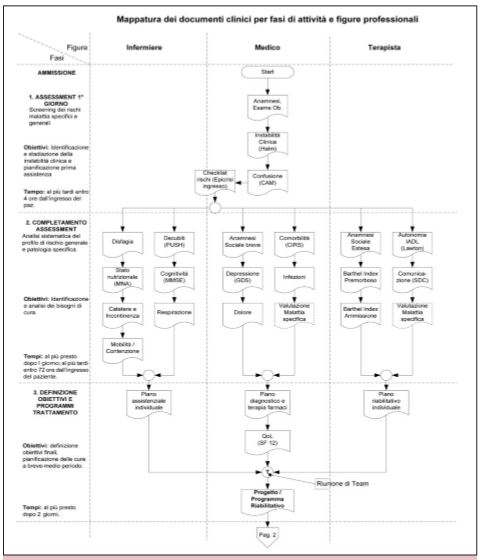
Figura 1 – Flusso delle attività – Informazioni 1/2.
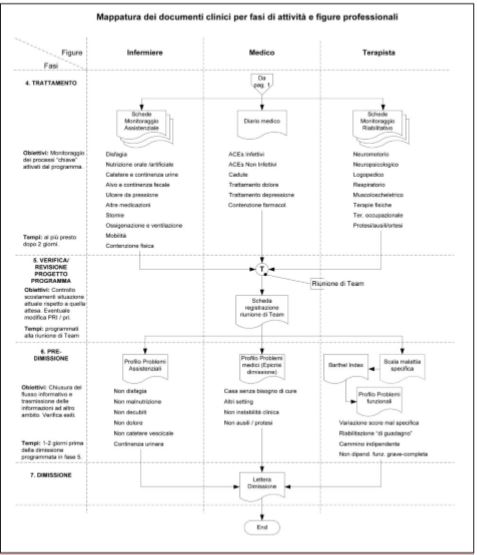
Figura 2 – Flusso delle attività – Informazioni 2/2.
Qualità, indicatori e debito informativo
“La riabilitazione non può sottrarsi alla verifica sui criteri della medicina basata sull’evidenza e deve applicare procedure di audit clinico per identificare quali tra le diverse componenti della diagnosi,valutazione,trattamento, prevenzione delle complicazioni e riabilitazione contribuiscono agli effetti finali dell’intervento” (Consiglio Sanitario Regione Toscana,2003).
Il percorso clinico che abbiamo disegnato considera le componenti essenziali della valutazione, i processi critici di cura (riabilitativi e non) e “gli output” della riabilitazione geriatrica e costituisce uno schema di riferimento per il miglioramento della qualità dei servizi ed il governo clinico. Le “attività-traccia” che marcano le fasi del percorso si prestano, infatti, ad una facile conversione in indicatori del percorso stesso, consentendo una sua oggettiva ricostruzione e misurazione. Il monitoraggio degli indicatori del percorso permette al Team di avere informazioni rilevanti sulla complessità della casistica trattata (l’insieme delle caratteristiche clinico funzionali dei pazienti all’ammissione = Indicatori “di Stato”), sulla varietà ed entità dei processi di cura sostenuti (Indicatori “di Transizione”) e sui risultati ottenuti, sia in relazione alla salute dei pazienti, che in rapporto alla rete socio-sanitaria (Indicatori “di Esito”).
Questo metodo consentirebbe, inoltre, un “benchmarking” dinamico, basato su dati oggettivi, tra le diverse realtà ed i diversi programmi, alla ricerca di approcci sempre più appropriati, efficaci ed efficienti. Il gruppo della SIGG della Lombardia ha concordato di sviluppare un data base elettronico per iniziare la raccolta di indicatori di attività da condividere con le strutture che vorranno aderire al progetto.
Un ulteriore elemento d’interesse è rappresentato dal debito informativo che le varie strutture sono tenute a rendere alla Direzione Regionale, sia a fini statistico epidemiologici che di riconoscimento e valorizzazione delle prestazioni. Esiste un consenso generale nel considerare la Scheda di Dimissione Ospedaliera (SDO) inadeguata per la sintesi del ricovero riabilitativo. La costruzione di una SDO riabilitativa basata sugli indicatori più rilevanti del percorso di cura tracciato potrebbe rispondere rapidamente al bisogno informativo, ma soprattutto dare inizio ad una fase di ricerca mirata alla ricostruzione dei costi gestionali nel settore della riabilitazione geriatrica.
NOTE
BIBLIOGRAFIA
CARF.Performance Indicators for Rehabilitation Programs.Version 1.1,August 1998.
Coleman EA,Boult C.Position Statement of the AGS Health Care Systems Committee: Improving the quality of transitional care for persons with complex care needs.J Am Geriatr Soc 2003;51:556-57. Consiglio Sanitario Regione Toscana.Documento Regionale di indirizzo sui Percorsi Riabilitativi.2003.
Ministero della Sanità. Linee-Guida per le Attività di Riabilitazione,1998.
New Zealand Guidelines Group. Best-practice evidence-based guideline. Assessment processes for older people.October 2003.
Nonis M. Cartella clinica e qualità dell’assistenza: Passato presente e futuro.Il Pensiero Scientifico,Roma,1998.
Presidenza del Consiglio dei Ministri.Accordo Stato Regioni – Rep. 2195. Linee di indirizzo per la definizione del percorso assistenziale del soggetto con Ictus;2005.
Regione Lombardia. Direzione Generale di Sanità: Manuale della Cartella Clinica,2002.
Regione Lombardia. Piano Socio Sanitario 2006-2008 Prima Bozza,2006.
Secretary of Health and Human Services. RAND final report on assessment instruments for a Prospective Payment System,2005.
Solomon D, Brown AS, Brummel-Smith K, Burgess L, D’Agostino RB, Goldschmidt JW, Halter JB, Hazzard WR, Jahnigen DW, Phelps C, Raskind M, Schrier RW, Sox HC,Williams SV,Wykle M. Best Paper of the 1980s: National Institutes of Health Consensus Development Conference Statement: Geriatric Assessment Methods for Clinical Decision-Making. J Am Geriatr Soc 2003;51:1490-1494.
Trabucchi M,Casale G,Bonaccorso O,Guaita A.Assistenza e riabilitazione geriatrica.Linee guida per Istituti di Riabilitazione,Residenze Sanitarie Assistenziali,Day Hospital.Franco Angeli,Milano,1998. Wells JL,Seabrook JA,Stolee P,Borrie MJ,Knoefel F.State of the Art in Geriatric Rehabilitation. Part II: Clinical Challenges. Arch Phys Med Rehabil 2003;84:898-903.