La valutazione dello stress del caregiver nella persona con demenza: revisione narrativa della letteratura
Assistere a domicilio una persona affetta da demenza può mettere a dura prova il caregiver, sia esso un familiare, un parente, un amico. Il “peso” della cura (burden) può portare a disturbi fisici, psicologici e di altra natura. L’articolo propone i risultati di una revisione della letteratura internazionale sulla valutazione dello stress del caregiver, che mette in luce le tipologie di burden più comuni e gli strumenti utilizzati per valutarlo.
23 Novembre 2019
Numero 5-2019
di Alessandra Tirrito (Infermiera presso l’IRCCS Santa Maria Nascente, Fondazione Don Gnocchi) Elisa Ferrario Lino Casiraghi (Infermieri, tutor didattici e docenti corso di laurea infermieristica Università degli Studi di Milano - Sezione Fondazione Don Gnocchi) Anna Castaldo (Infermiere, PhD, direttore didattico e docente corso di laurea infermieristica Università degli Studi di Milano - Sezione Fondazione Don Gnocchi)
La demenza è una delle maggiori cause di disabilità e di dipendenza tra le persone anziane in tutto il mondo. La forma più frequente è la malattia di Alzheimer, dalla quale sono affette 600.000 persone in Italia (Alzheimer’s Disease International, 2018). Il declino delle funzioni cognitive e l’inevitabile impatto della patologia sulla qualità di vita determina effetti gravosi anche sulla famiglia e sul caregiver informale, inteso come una figura (familiare, parente o amico) che, in forma “gratuita”, assiste la persona malata al domicilio. Il desiderio di rimanere accanto al proprio caro, di permettergli di continuare a vivere nella propria residenza e la percezione di sentirsi obbligati a prendersene cura sono le motivazioni principali che stanno alla base della scelta di assisterlo a casa (Alzheimer’s Disease Facts And Figures, 2019).
La necessità di rispondere ai bisogni del familiare, il notevole carico di lavoro assistenziale (destinato ad essere sempre più gravoso con il progredire della malattia) e il peso economico della disabilità, correlata alla demenza, possono però determinare un aumento del livello di stress del caregiver, soprattutto nel momento in cui le sue esigenze passano in secondo piano. Il caregiver informale, oltre a trascurare i propri interessi e a dover riorganizzare la propria vita nel contesto familiare e sociale, può sperimentare una compromissione della salute fisica, isolamento e disagio psicologico. Le alterazioni più comuni riguardano prevalentemente il riposo, il sonno e il regime alimentare (Nobili et al., 2011).
Dal momento che le recenti proiezioni epidemiologiche annunciano l’aumento del numero di casi di demenza nel mondo, che raggiungeranno quota 152 milioni nel 2050 (World Alzheimer Report, 2018), si sta osservando un maggior interesse circa la valutazione dell’impatto che la malattia di Alzheimer genera sulla famiglia. In particolare il focus è la valutazione del “burden” del caregiver, inteso come il “peso” dell’assistenza. Questo concetto è multidimensionale e include la sfera fisica, la capacità di soddisfare i bisogni dell’altro, l’abilità nel prestare assistenza al proprio familiare, ma anche le dimensioni psicologica ed emotiva, i bisogni e la capacità di adattamento del caregiver. Scopo della revisione della letteratura, illustrata in questo articolo, è individuare le tipologie di burden più comuni e gli strumenti attualmente utilizzati per valutare il burden (incluso lo stress) del caregiver di una persona affetta da demenza e in particolare da malattia di Alzheimer.
Materiali e metodi di analisi della letteratura
E’ stata condotta una revisione narrativa della letteratura attraverso una ricerca bibliografica, consultando le principali banche dati biomediche (PubMed, Cinahl, Embase, PsycINFO, Cochrane Library, Web Of Science, Scopus). Sono state utilizzate le parole chiave Alzheimer disease, caregivers, burden, stress, rating scale, grading scale, behaviour rating scale. Sono stati inclusi studi pubblicati negli ultimi 10 anni in lingua inglese, italiana, spagnola e francese. Il processo di ricerca e di selezione degli studi è riportato nella Figura 1.
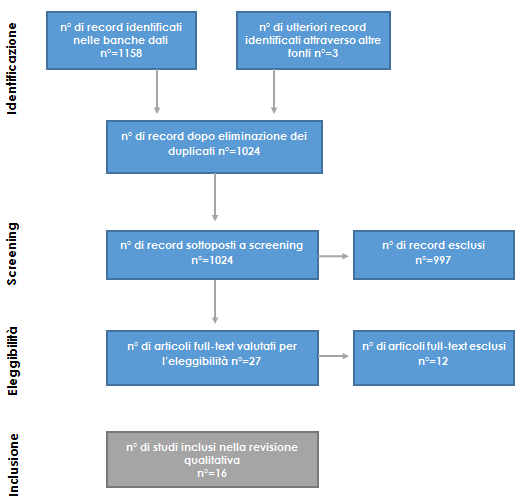
Figura 1 – Risultati della ricerca bibliografica e selezione degli studi
L’analisi critica degli studi selezionati, in termini di rigore metodologico, è stata eseguita attraverso le check-list CASP (Critical Appraisal Skill Programme) per studi qualitativi (CASP Checklist Qualitative, 1994) e revisioni sistematiche (CASP Checklist Systematic Review, 1994). Gli studi osservazionali (cross sectional e studi di coorte), invece, sono stati valutati attraverso la check-list STROBE (Strengthening the Reporting of Observational studies in Epidemiology) (Elm et al., 2008). L’analisi effettuata da due valutatori, è stata convalidata da un terzo valutatore.
Risultati
Sono stati inclusi nella revisione narrativa 16 studi, di cui 5 revisioni sistematiche, 10 studi osservazionali (rappresentati nella maggioranza da studi trasversali) e uno studio qualitativo. Tutti gli studi analizzati hanno soddisfatto i requisiti metodologici; tuttavia negli studi osservazionali non erano riportati i possibili errori che potrebbero portare ad una inappropriata generalizzazione dei risultati (bias).
Tipologie del burden nei caregiver
Dall’analisi dei risultati emerge che la popolazione di caregiver più esposta al burden è rappresentata da donne, con un’età media di 63 anni e basso livello di scolarizzazione. L’80% di esse sono casalinghe, generalmente mogli, figlie o nuore dell’assistito (Abreu et al., 2018; Cheng et al., 2013; Truzzi et al., 2012; Corvol et al., 2017; Scholzel-Dorenboset et al., 2009). Scholzel-Dorenbos et al. (2009) individuano i bisogni primari dei caregiver, tra cui essere in salute, mantenere contatti e supporto sociale, benessere psicologico, attività ricreative e ambiente di vita favorevole.
Le macro aree emerse più frequentemente durante la valutazione del burden sono quelle fisica, psicologica, emotiva, sociale e finanziaria. I caregiver con uno o più sintomi fisici (in particolare fatigue) o emotivi (irritabilità) presentano livelli più alti di esaurimento emotivo (Truzzi et al., 2012). Rispetto al burden psicologico emerge come lo stress sia una componente costante per i caregiver. Esso è causato da: sintomi comportamentali e psicologici della persona con demenza, numero di ore di caregiving, aspetti finanziari, compromissione della vita sociale e ridotte informazioni che vengono loro fornite. I caregiver possono presentare ansia, fragilità, angoscia, insonnia, preoccupazione e stress, e talvolta sintomi psichiatrici come la depressione (Abreu et al., 2018; Dow et al., 2018; Cheng et al., 2013; Feast et al., 2016; Truzzi et al., 2012; Yilmaz et al., 2008; Svendsboe et al., 2016).
La gravità dei sintomi psicologici, soprattutto la depressione nei caregiver, può essere associata alla gravità del declino cognitivo e al livello di dipendenza del destinatario della cura ed è stato rilevato un alto tasso di depressione e ansia tra coloro che si prendono cura delle persone con demenza rispetto alla popolazione generale (Abreu et al., 2018; Chenget et al., 2013; Dawood, 2016; Dow et al., 2018; Feast et al., 2017; Liu et al., 2017; Mohamed et al., 2010; Piersol et al., 2016; Scholzel-Dorenboset et al., 2009). Tuttavia in uno studio trasversale condotto da Dawood (2016) in Pakistan, su un campione di 60 caregiver, è emerso che il carico del caregiver e la qualità della vita non erano associati significativamente ai sintomi psichiatrici di depressione o ansia. I ricercatori di questo studio sostengono che i caregiver possono avere delle caratteristiche intrinseche quali benessere psicologico correlato a una buona percezione dell’esperienza di caregiving, buone capacità di problem solving e una buona risposta farmacologica degli assistiti, che influiscono positivamente sulla qualità di vita del caregiver stesso.
Il carico assistenziale sembra essere maggiore nei caregiver che assistono le persone con demenza a corpi di Levy rispetto alla demenza di Alzheimer (Svendsboe et al., 2016). Inoltre sono stati riscontrati violenza da abuso verbale (Shikimoto et al., 2017), ridotta percezione di autorealizzazione e percezione di sovraccarico e depersonalizzazione (Truzzi et al., 2012). In particolare i caregiver maschi risentono meno, rispetto alle donne, del carico emotivo dell’assistenza, ma percepiscono maggiormente la “depersonalizzazione”, intesa come lo sviluppo di un atteggiamento indifferente, impersonale o cinico nella relazione con il proprio familiare affetto da demenza (Truzzi et al., 2012).
Il burden emotivo è caratterizzato da irritabilità, tristezza, stanchezza e senso di colpa; tale sintomatologia può essere determinata dalle reazioni comportamentali e psicologiche degli assistiti (Abreu et al., 2018; Dow et al., 2018; Cheng et al., 2013; Feast et al., 2016; Truzzi et al., 2012; Yilmaz et al., 2008; Svendsboe et al., 2016). Sostituirsi al familiare affetto da malattia di Alzheimer, può limitarne abilità e indipendenza portandolo ad essere più irritabile o infastidito e causa un aumento di stress per il caregiver intaccando la vita di relazione della diade (Cheng et al., 2013).
In uno studio prospettico, condotto in Inghilterra da Feast et al., (2017) su un campione di 155 caregiver, emerge che più è alto il senso di benessere per la diade caregiver-familiare, minore è nei caregiver la sensazione di angoscia e di ansia, correlata ai sintomi psico-comportamentali della persona con demenza. In merito al burden sociale emerge che le ore di caregiving, il carico assistenziale e le modifiche delle attività di vita quotidiana provocano un graduale ritiro sociale. Il burden sociale, a sua volta, esacerba il burden fisico e psicologico (Abreu et al., 2018; Dow et al., 2018; Cheng et al., 2013; Feast et al., 2016; Landeiro et al., 2018; Truzzi et al., 2012; Yilmaz et al., 2008; Svendsboe et al., 2016; Shikimoto et al., 2017).
I caregiver che assistono i familiari in media 9 ore al giorno presentano maggiori livelli di ansia e depressione e si trovano costretti ad assentarsi o a ridurre le ore di lavoro subendo ricadute finanziarie e psicologiche. Dai risultati dello studio trasversale condotto da Yilmaz, Turan and Gundogar (2009) su un campione di 44 caregiver emerge che la stanchezza emotiva dei caregiver è direttamente proporzionale alla richiesta di collocazione del familiare in una struttura assistenziale. Questo potrebbe indicare che il burden può essere un fattore che porta a istituzionalizzare i familiari. Viceversa, da altri studi emerge che il senso di colpa dei caregiver comporta un ricorso all’istituzionalizzazione solo nella fase avanzata della patologia (Cheng et al., 2013; Piersol et al., 2016; Dow et al., 2018).
Un altro aspetto è costituito dal burden finanziario, in quanto il caregiver ha la necessità di ridurre le ore di lavoro – con possibile diminuzione del salario – e far fronte ai costi per l’assistenza. A sua volta il burden finanziario determina ricadute importanti nella sfera psicologica, emotiva e sociale (Abreu et al., 2018; Dow et al., 2018; Cheng et al., 2013; Feast et al., 2016; Truzzi et al., 2012; Yilmaz et al., 2008; Svendsboe et al., 2016) e in particolare aumento dello stress, problemi di salute mentale e riduzione del tempo da trascorrere con gli altri membri della famiglia (Abreu et al., 2018). Da una revisione sistematica condotta da Dow et al. (2018) viene messo in rilievo che, ad oggi, non esiste un indicatore che possa rilevare il carico economico del caregiver.
Strumenti di valutazione per il burden
Essendo una variabile multidimensionale, la valutazione del burden include diversi aspetti nella diade caregiver- familiare, tra cui:
- burden del caregiver e sintomi neuropsichiatrici del familiare con demenza;
- depressione e ansia del caregiver e i sintomi neuropsichiatrici della persona assistita;
- i sintomi del caregiver e gli effetti del burden sulla persona con demenza, soprattutto con malattia di Alzheimer.
In merito a queste problematiche, numerose sono le scale utilizzate sia nella ricerca che nella pratica. La revisione di Van Durme et al. (2011) ha riportato tutte le scale di misurazione che indagano i bisogni del caregiver, nella dimensione psicologica, emotiva e fisica, la capacità di adattamento, la soddisfazione e l’abilità nel prestare assistenza da parte dei caregiver. Tenendo conto della struttura espressa dai loro ideatori, le scale possono essere classificate in positive, neutre e negative. Le scale positive indagano la stima, la competenza, la qualità della vita e il benessere; le scale neutre prendono in considerazione aspetti come le strategie di coping (cioè comportamenti adattivi in risposta a situazioni problematiche e stressogene) la salute e le reazioni. Infine, le scale negative indagano dimensioni quali il burden, l’affaticamento, lo stress, il dolore e la perdita del sé (Van Durme et al., 2011).
Dagli studi selezionati emerge che le scale più utilizzate per la misurazione del burden sono la Zarit Burden Interview (ZBI) e il Neuro Pischyatric Inventory (NPI), entrambi validate anche in italiano (Cheng et al., 2013; Feast et al., 2016; Truzzi et al., 2012; Svendsboe et al., 2016; Mohamed et al., 2010; Corvol et al., 2017; Liu et al., 2017; Scholzel-Dorenbos et al., 2009)1.. Esistono altri strumenti frequentemente utilizzati, ma non ancora validati nel contesto italiano, come MB-CBS (Montgomery Borgatta Caregiver burden scale) e R-CWBS (Caregiver Well-Being Scale: Short-Form Rapid Assessment). Nella tabella 1 sono messe a confronto alcune caratteristiche psicometriche delle principali scale di valutazione.
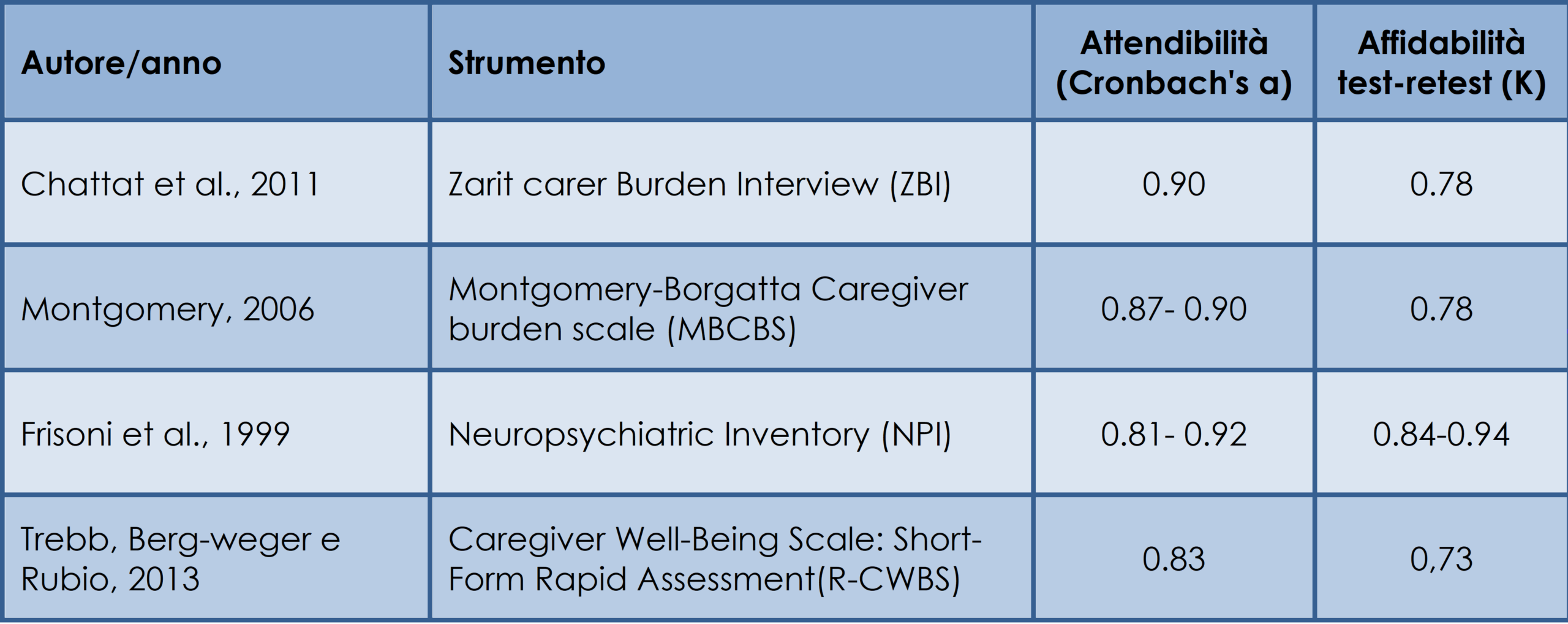
Tabella 1 – Principali caratteristiche psicometriche degli strumenti di valutazione del burden del caregiver
Discussione e conclusioni
Il burden include molteplici dimensioni: fisica, psicologica, sociale e finanziaria. Secondo la letteratura analizzata, le donne tendono ad avere un burden più elevato rispetto agli uomini. Il burden provoca ansia, depressione, malessere fisico, irritabilità e fatigue nel caregiver informale. Le principali scale che rilevano il burden indagano le sfere psicologica, emotiva e fisica, la capacità di adattamento, la soddisfazione e l’abilità nel prestare assistenza. Le richieste fisiche ed emotive vissute dai caregiver portano a un esaurimento energetico rilevante e modificano la qualità di vita e l’area sociale.
Nella pratica clinica può essere utile valutare il burden attraverso scale validate anche in Italia, come la Zarit Burden Interview (ZBI), oppure con il Neuro Psyhiatric Inventory (NPI), soprattutto per la correlazione tra burden e sintomi neuropsichiatrici del familiare affetto da demenza. Va notato che la maggior parte delle scale di valutazione esplorano diverse aree del burden, ma in misura minore l’area finanziaria. Questo potrebbe essere determinato dalla difficoltà di indagine da parte dei professionisti sanitari. Tuttavia, essendo uno degli aspetti che influisce sul burden, gli infermieri dovrebbero considerare di utilizzare uno strumento di valutazione multidimensionale che indaghi tutte le possibili aree che coinvolgono il caregiver.
Altri strumenti validi frequentemente utilizzati, ma non ancora validati in Italia sono la MB-CBS (Montgomery Borgatta Caregiver burden scale) e R-CWBS (Caregiver Well-Being Scale: Short-Form Rapid Assessment). In particolare, lo strumento R-CWBS (Caregiver Well-Being Scale: Short-Form Rapid Assessment), costituito da 6 items, ha buone caratteristiche psicometriche e un tempo di auto-somministrazione molto ridotto (5-10 minuti), inoltre aiuta sia il caregiver che il sanitario ad esplorare diversi aspetti influenzati dal burden (assistenza sanitaria appropriata, soddisfazione emozionale, sicurezza personale e finanziaria), favorendo in questo modo la relazione d’aiuto nella diade. Per questi motivi sarebbe auspicabile validarle in italiano. Altri strumenti si focalizzano invece su una dimensione positiva cioè il benessere e la qualità della vita del caregiver. In tutti gli studi emerge che il burden finanziario dovrebbe essere valutato, in quanto possiede ricadute importanti nell’area del burden psicologico, emotivo e sociale.
La valutazione deve permettere ai professionisti sanitari di indentificare precocemente i primi sintomi e segni di burden e mettere in atto, in base alla caratteristiche dei caregiver, programmi psico-educativi (Abreu et al., 2018) o, programmi di supporto e di terapia occupazionale per favorire il benessere del caregiver e ritardare l’istituzionalizzazione del familiare (Scholzel-Dorenbos et al., 2009). Rimane comunque il problema che mancano le risorse necessarie per rispondere ai bisogni finanziari dei caregiver.
I limiti relativi agli studi analizzati riguardano l’assenza di dati sulle caratteristiche dei caregiver maschi, l’assenza di informazioni sulla numerosità del campione in alcune revisioni sistematiche (Corvol et al., 2017; Piersol et al., 2016; Liu et al., 2017; Dow et al., 2018; Van Durme et al., 2011), e la numerosità limitata del campione (Daga et al., 2014; Yilmaz et al., 2009). Inoltre in quasi tutti gli studi analizzati non erano descritti i criteri di somministrazione degli strumenti di valutazione, il tempo necessario e l’indicazione di chi li somministra. Per tali motivi e anche per le diversità culturali, i risultati potrebbero non essere generalizzabili.
I limiti di questa revisione narrativa riguardano il processo limitato di ricerca bibliografica e l’analisi critica degli studi. Nello specifico, per l’analisi degli studi osservazionali (trasversali e longitudinali), non essendo disponibile una specifica check list CASP, è stato utilizzato lo STROBE combinato, anche se esso è uno strumento per il reporting. Inoltre la revisione ha incluso solo gli studi reperiti in sette banche dati e solo in quattro lingue. Non sono stati considerati studi derivanti da conferenze o altre fonti.
NOTE
BIBLIOGRAFIA
Abreu, W., Tolson, D., & Jackson, G. A. (2018). A cross-sectional study of family caregiver burden and psychological distress linked to frailty and functional dependency of a relative with advanced dementia, Dementia London, May 2.
Alzheimer’s Disease International. (2018). World Alzheimer Report 2018 – The state of the art of dementia research: New frontiers, 1–48.
CASP checklist Qualitative (1994)
CASP Checklist Systematic Review (1994)
Critical Appraisal Skills Programme (2018)
Chattat, R., Cortesi V., Izzicupo, F., Del Re M. L., Sgarbi C., Fabbo A., Bergonzini E., (2011), The Italian version of the Zarit Burden Interview: A validation study, in International Psychogeriatrics, 23(5), 797–805.
Cheng ST., Lam LC., Kwok T., (2013), Neuropsychiatric symptom clusters of Alzheimer disease in Hong Kong Chinese: correlates with caregiver burden and depression, in The American Journal of Geriatric Psychiatry : Official Journal of the American Association for Geriatric Psychiatry, 21(10), 1029–1037.
Corvol A., Dreier A., Prudhomm J., Thyrian J. R., Hoffmann W., Somme D., Thyrian, J. R., (2017), Consequences of clinical case management for caregivers: a systematic review, in International Journal of Geriatric Psychiatry, 32(5), 473–483.
Daga E., Corvo E., Marucci A. R., Sansoni J., (2014), Studi e ricerche. L ’ esperienza dei caregiver primari che assistono a domicilio le persone affette dalla Malattia di Alzheimer, in Professioni Infermieristiche, Jan-Mar;67(1):5-14.
Dawood, S. (2016), Caregiver Burden, Quality of Life and Vulnerability Towards Psychopathology in Caregivers of Patients with Dementia/Alzheimer’s Disease, Journal of the College of Physicians and Surgeons Pakistan, Vol. 26 (11): 892-895.
Dow J., Robinson J., Robalino S., Finch T., McColl E., Robinson L., (2018), How best to assess quality of life in informal carers of people with dementia; A systematic review of existing outcome measures, in PLoS One, Mar 14;13(3).
Elm E. Von, Altman D. G., Egger M., Pocock S. J., Gøtzsche P. C., (2008), The Strengthening the Reporting of Observational Studies in Epidemiology ( STROBE ) Statement : Guidelines for Reporting Observational Studies, in Journal of Clinic Epidemiology, 61 (2008) 344e349.
Feast A., Orrell M., Russell I., Charlesworth G., Moniz-cook E., (2016), The contribution of caregiver psychosocial factors to distress associated with behavioural and psychological symptoms in dementia, in Int J Geriatr Psychiatry. 2017 Jan;32(1):76-85.
Frisoni Gozzetti B., Trabucchi M., Zanetti B., Cumming J., (1999), Behavioral Syndromes in Alzheimer’ s Disease: Description and Correlates, in Dementia and Geriatric Cognitive Disorders, Mar-Apr;10(2):130-8.
Landeiro F., Walsh K., Ghinai I., Mughal S., Nye E., Wace H., Roberts N., Lecomte P., Wittenberg R., Wolstenholme J., Handels R., Roncancio-Diaz E., Potashman MH., Tockhorn-Heidenreich A., Gray AM., (2018), Measuring quality of life of people with predementia and dementia and their caregivers: a systematic review protocol, BMJ Open. Mar 30;8(3):e019082.
Liu S., Jin Y., Shi Z., Huo Y. R., Guan Y., Liu M. et al, (2017), The effects of behavioral and psychological symptoms on caregiver burden in frontotemporal dementia, Lewy body dementia, and Alzheimer’s disease: clinical experience in China, in Aging & Mental Health, Jun;21(6), 651–657.
Mohamed S., Rosenheck R., Lyketsos CG., Schneider LS., (2010), Caregiver Burden in Alzheimer’s Disease: Cross Sectional and Longitudinal Patient Correlates, Am J Geriatr Psychiatry; 18(10): 917–927.
Montgomery R., (2006), Using and Interpreting the Montgomery Borgatta Caregiving Burden Scale, (January 2006), 1–4.
Nobili G., Massaia M., Isaia G., Cappa G., Pilon S., Mondino S., Isaia G. C., (2011), Valutazione dei bisogni del caregiver di pazienti affetti da demenza: Esperienza in una unità di valutazione Alzheimer, in Giornale di Gerontologia, 2011;59:71-74.
Piersol C. V., Canton K., Connor S. E., Giller I., Lipman S., Sager S., (2016), Effectiveness of Interventions for Caregivers of People With Alzheimer ’ s Disease and Related Major Neurocognitive Disorders : A Systematic Review, in Am J Occup Ther. 2017 Sep/Oct;71(5):7.
Cheng S.-T., Lam L. C. W., Kwok T., (2013), Neuropsychiatric symptom clusters of alzheimer disease in Hong Kong Chinese: Correlates with caregiver burden and depression, in American Journal of Geriatric Psychiatry, Oct; 21(10), 1029–1037.
Scholzel-Dorenbos CJ., Draskovic I., Vernooij-Dasse MJ., Rikkert O. , (2009), Quality of life and burden of spouses of Alzheimer disease patients, in Alzheimer Disease and Associated Disorders, Apr-Jun; 23(2), 171–177.
Shikimoto R., Sado M., Ninomiya A., Yoshimura K., Ikeda B., Baba T., Mimura M., (2017), Predictive factors associated with psychological distress of caregivers of people with dementia in Japan : a cross-sectional, in International Psychogeriatrics, 2018 Aug; 30(8):1089-1098.
Svendsboe E., Terum T., Testad I., Aarsland D., Ulstein I., Corbett A., Rongve A., (2016), Caregiver burden in family carers of people with dementia with Lewy bodies and Alzheimer’s disease, in International Journal of Geriatric Psychiatry, Sep 31(9), 1075–1083.
Tebb SS., Berg-weger M., Rubio DM., (2013), The Caregiver Well-Being Scale: Developing a Short-Form Rapid Assessment Instrument, in Health & Social Work,Nov;38(4):222-30.
Truzzi A., Valente L., Ulstein I., Engelhardt E., Laks J., Engedal K., (2012), Burnout in familial caregivers of patients with dementia, in Revista Brasileira de Psiquiatria (Sao Paulo, Brazil : 1999), Dec; 34(4), 405–412.
Van Durme T., Macq J., Jeanmart C., Gobert M., (2011), Tools for measuring the impact of informal caregiving of the elderly: A literature review, in International Journal of Nursing Studies, Apr; 49(4), 490–504.
Yilmaz A., Turan E., Gundogar D., (2009), Predictors of burnout in the family caregivers of Alzheimer’s disease: evidence from Turkey, in Australasian Journal on Ageing, Mar;28(1), 16–21.