
Esistono idee diverse sulla valutazione. Quella che proponiamo attraverso il “Modello di valutazione degli interventi sanitari territoriali”, sinteticamente illustrata in questo breve contributo, si muove nella tradizione della ricerca-azione, ovvero è una delle azioni che un gruppo di persone svolge nell’ambito dello sforzo per trasformare/migliorare la realtà in cui opera.
In un contesto organizzativo, come quello di un servizio sociale o sanitario, questo approccio si ispira alla Lean Organization, che attribuisce un ruolo centrale all’innovazione e al miglioramento continuo, misurato e verificato in modo sperimentale, orientato ad aumentare il valore per la persona e/o la comunità destinataria del servizio. In altre parole, la valutazione diventa una delle azioni condotte continuamente e sistematicamente dagli stessi professionisti, nell’ambito dei processi di lavoro.
Il concetto di innovazione
Per innovazione, seguendo l’OECD, intendiamo l’implementazione nuova o significativamente migliorata di un prodotto (bene o servizio), di un processo, di un approccio al mercato e alla domanda o di nuove modalità organizzative. Il miglioramento dell’organizzazione e della qualità di un servizio socio-sanitario, in realtà, può anche proporsi di avere una gamma di impatti e di significati più ampia, fino ad arrivare a rappresentare un’innovazione sociale. Ciò avviene “se si tratta di nuove idee, prodotti, servizi o modelli, che soddisfano dei bisogni sociali in modo più efficace delle alternative esistenti e che allo stesso tempo creano nuove relazioni e nuove collaborazioni. In altre parole, innovazioni che sono buone per la società e che accrescono le possibilità di azione per la società stessa, con un impatto strutturale e sostenibile.” (Murray, Caulier Grice e Mulgan, 2010).
Quindi, l’innovazione dovrebbe tendere a trovare risposte nuove a bisogni personali e sociali, con una chiara priorità per le persone che non sono in grado di affrontarli con le proprie risorse e capacità. Sono queste emergenze irrisolte che generano un impatto negativo sulla salute, intesa come stato di completo benessere fisico, psichico e sociale e non semplice assenza di malattia, o più recentemente, come la capacità di adattamento e di auto gestirsi di fronte alle sfide sociali, fisiche ed emotive (Huber et al., 2011).
Valutare la qualità delle relazioni, motore dell’innovazione e delle capabilities
In questa prospettiva è molto utile il concetto di capitale sociale, ossia l’insieme delle relazioni sociali di cui un individuo può disporre per perseguire i propri obiettivi (Kawachi, 2013). Si tratterebbe, nel caso della salute, di concentrarsi sul potenziale di risorse che la persona stessa può mettere in campo per controllare i problemi che creano rischi aggiuntivi del tutto evitabili (la classica spirale viziosa) e di rafforzare (empower) contemporaneamente la persona attraverso le sue relazioni prossime.
Sia la salute che il capitale sociale, sono concetti estesi e densi, che possono essere usati in modo più o meno circoscritto a seconda del problema, dei destinatari e dell’azione su cui si concentra la valutazione. Si possono considerare aspetti molto circoscritti della salute, come la frattura di femore negli anziani, o molto più estesi, come la loro salute fisica e mentale complessiva. Analogamente, si può considerare uno specifico tipo di relazioni o di interlocutori, come comprare le medicine all’anziano solo, risolvendo un suo specifico problema, o ampliare il campo di osservazione alle relazioni in un particolare ambiente, come il caseggiato o il borgo in cui vive, considerando la molteplicità di soggetti, scambi e relazioni che in quel contesto si possono attivare.
Il servizio sanitario tradizionale non si occupa delle dimensioni relazionali (Laverack, 2009). Ha prestazioni rigide, segue protocolli standardizzati, disegnati su specifiche patologie. La sua struttura interna attribuisce le responsabilità ai professionisti sulla base delle specializzazioni, della competenza tecnico professionale. In questo modello, le relazioni con i destinatari sono strumentali all’erogazione di prestazioni predefinite e i sistemi di valutazione, quando ci sono, si focalizzano sulle prestazioni e sugli esiti quantitativi e poco su quelli qualitativi, come sul livello di benessere e di soddisfazione dei destinatari e degli operatori.
I servizi con cui il cittadino si interfaccia, a volte applicano soluzioni organizzative, definite in protocolli e procedure funzionali al governo dei propri processi interni che ostacolano la fruizione del servizio (Cipolla, 2010). Le persone con maggiori risorse e relazioni riescono più facilmente ad accedere, a ridurre lo squilibrio di potere, a utilizzare il servizio anche in modo appropriato e se ciò non risulta possibile, seguono canali alternativi nell’ambito delle proprie conoscenze o del privato. Il coinvolgimento della persona è ritenuto importante nei servizi sanitari in quanto aumenta la probabilità che le indicazioni terapeutiche vengano seguite alla lettera. Si tratta però di un coinvolgimento passivo e di una trasmissione di informazioni e istruzioni da applicare in una logica di adattamento al servizio.
Il contesto prossimo alle persone è irrilevante per il servizio tradizionale, in quanto la relazione viene sviluppata con la persona e l’azione di altri non viene considerata, spesso neanche quando è indispensabile per l’adesione alle prescrizioni di cura o alla sopravvivenza stessa, come nel caso della non autosufficienza.
Gli altri soggetti istituzionali e sociali sono visti nel quadro di una rigida distinzione di competenze, che salvaguarda le proprie prerogative e responsabilità nell’area di propria competenza e che al più esige o negozia l’intervento di altri soggetti, quando hanno ricadute dirette sui costi o sull’attuazione delle procedure del servizio.
Superare le forme di organizzazione meccanico-burocratica e adottare nuovi modi di cooperare nei servizi
Secondo la prospettiva valutativa proposta, il servizio tradizionale dispone di un ampio spazio per estendere la sua azione verso lo sviluppo del capitale sociale in tre direzioni:
- migliorare il rapporto con la persona ridurrebbe lo squilibrio di potere, introducendo forme di co-diagnosi, co-progettazione, co-gestione e co-valutazione dei cambiamenti da praticare. Ciò implica cambiamenti nel dialogo, nel linguaggio, nella comprensione, con un ruolo attivo e consapevole del destinatario, che viene coinvolto in processi di apprendimento, sperimentazione e scoperta di significati nuovi da attribuire alle sue esperienze.
- Anche il rapporto attivo con il sistema di relazioni prossime alla persona diventerebbe un ambito di investimento del servizio, perché i processi di apprendimento della persona, come i suoi comportamenti, dipendono da queste relazioni e perché solo processi di coinvolgimento sociale possono attivare risorse nuove di tipo materiale ed emotivo che aiutino le persone ad affrontare i loro problemi quotidiani e le scelte sulla loro salute (Di Monaco e Pilutti, 2018).
- Infine, le relazioni istituzionali verrebbero ridisegnate: non più top down, seguendo gerarchie e competenze formali separate, ma bottom up, a partire dalla persona, aumentando interazione e sincronizzazione tra competenze istituzionali, professionali e settoriali diverse. Ad esempio, affrontando in modo coordinato i problemi di risorse economiche, casa, lavoro, istruzione, degrado, criminalità, mobilità, isolamento, ecc. per rendere efficace l’azione sanitaria.
Un’ampia letteratura organizzativa mostra che gli sforzi per rendere il servizio capace di modificare le relazioni con il destinatario, con il suo contesto prossimo e con le istituzioni e gli attori sociali presenti sulla scena, richiedono di cambiare le relazioni interne all’organizzazione del servizio, lo stile di leadership, le competenze e i processi di lavoro (Di Monaco e Pilutti, 2016). Per esempio, i meccanismi di apprendimento continuo richiesti dalle relazioni con i problemi reali delle persone, del territorio e della comunità implicano un coinvolgimento degli operatori che deve superare l’applicazione di istruzioni, procedure e del semplice principio gerarchico. In altre parole, il primo terreno di innovazione è rappresentato dalla cultura organizzativa del servizio stesso (Galgano, 2006).
Si potrebbe osservare che molte operazioni svolte dal servizio sanitario abbiano natura prescrittiva e che quindi l’unico coinvolgimento possibile del destinatario sia l’adesione all’azione. Crediamo che non sia così. Può avere natura prescrittiva l’uso di un farmaco che si è dimostrato inevitabile con un certo quadro clinico. Ma, per esempio, l’architettura e le modalità d’uso di strumenti di telemedicina sono molto più aperti e possono essere sviluppati in modi assai differenti, corrispondenti a specifici modelli di servizio e visioni, anche opposte, della relazione con la persona e con il contesto sociale. Qui la rigidità non è data necessariamente dall’evidenza scientifica, ma può derivare da molti altri vincoli e perfino interessi di vari soggetti, dalle regole predisposte discrezionalmente nei bandi, da disposizioni dall’alto o da parte delle stesse strutture che implementano le azioni, da orientamenti di natura difensiva o condizionati da specifiche posizioni ideologiche, ecc. Si potrebbe anzi sostenere che l’evidenza scientifica mostra l’opposto, ovvero l’architettura dovrebbe nascere da un processo di coinvolgimento di operatori e persone destinatarie del servizio, per poter contribuire all’innovazione e funzionare nel modo ottimale.
Quindi c’è un continuum tra due casi estremi: di necessaria adesione del destinatario a una specifica linea d’azione prescritta o di definizione discrezionale della medesima sulla base di un processo che vede protagonisti i diversi soggetti coinvolti (operatori del servizio, persone destinatarie e loro network prossimo, operatori di altri servizi territoriali e di welfare). Esisterebbe quindi un ampio spazio per esplorare i margini di coinvolgimento attivo e, nei casi dove questi margini siano ridotti, di gestione ottimale del coinvolgimento “necessario”.
Il servizio si proporrebbe, attraverso le relazioni, di aumentare la capacitazione delle persone, ovvero le alternative di scelta realmente praticabili e la capacità culturale e tecnica delle persone di praticarle.
L’impatto intermedio come obiettivo dell’innovazione e della valutazione
L’impatto è l’insieme degli effetti che una determinata azione ha generato, voluti e non voluti, diretti e indiretti, nel breve e nel lungo periodo (OCSE). È molto difficile isolare con precisione gli aspetti da misurare (impatti) e i fattori causali che li generano (su cui vorrebbero incidere gli interventi), che si presentano nelle storie delle persone e delle comunità in modo indissolubilmente intrecciato a molti altri elementi. Per gestire questa complessità possiamo distinguere due livelli di analisi e due tipi di indicatori.
Il primo livello riguarda l’esame dell’impatto dell’innovazione nei servizi sulla salute a livello territoriale. Più il territorio è ampio e articolato, per esempio una provincia, una regione o una nazione, più è difficile costruire un quadro valutativo capace di identificare relazioni causali tra l’innovazione nel sistema dei servizi e l’effetto sulla salute. Il secondo livello, invece, cambia prospettiva di osservazione e costruisce l’analisi dell’innovazione di uno specifico processo di servizio, individuando gli effetti sulle relazioni, sui comportamenti e sulla salute dei suoi destinatari.
Il primo tipo di indicatori riguarda solo la misurazione della salute, rilevata da percezioni o parametri clinico-biologici, sulla salute complessiva, fisica o mentale, oppure su specifici aspetti, il cui miglioramento rientra tra gli obiettivi dell’innovazione. Il secondo tipo di indicatori, invece, riguarda la misurazione del cambiamento delle relazioni con le persone e dei loro comportamenti, dei loro network e delle relazioni con altri servizi e attori sociali (figura 1).
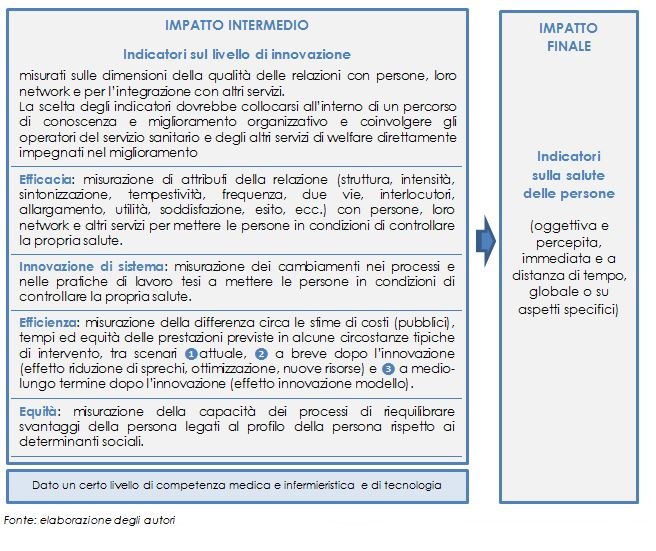
I due livelli dovrebbero essere collegati: quando si punta a migliorare processi di servizio e modelli di relazione e integrazione, sarebbe necessario prendere in esame di volta in volta anche aspetti specifici della salute, direttamente collegati all’impatto che il servizio intende determinare. Ciò consentirebbe di cogliere gli effetti dei processi sociali di capacitazione, di taglio non assistenziale, che avvengono nelle comunità quando le persone, grazie alle relazioni sociali prossime, che i servizi di welfare possono sostenere e sviluppare, riescono a mantenere il controllo sulla propria salute anche se hanno risorse e capacità personali inadeguate a fronteggiare i problemi che ne logorano il benessere. La salute e l’equità di salute sono sensibili ai meccanismi sociali che si collocano in una posizione intermedia nelle catene causali che influenzano la salute. Per esempio la perdita del lavoro genera isolamento sociale, che a sua volta accresce lo stress e la difficoltà a fronteggiare i problemi quotidiani. Dunque è possibile, circostanziando le situazioni e gli obiettivi dell’intervento, misurare non solo l’impatto finale sulla salute, a volte molto spostato in avanti nel tempo, ma i più immediati impatti dell’innovazione sulle relazioni sociali in cui l’individuo è inserito, misurando specifici comportamenti individuali e collettivi messi in atto nel servizio e nella comunità e la loro trasformazione nel tempo (per esempio di attivazione, dialogo, aiuto, reciprocità, dono, fiducia, impegno, responsabilità, apprendimento, ecc.).
Il modello di valutazione dell’innovazione organizzativa e sociale: criteri e domande
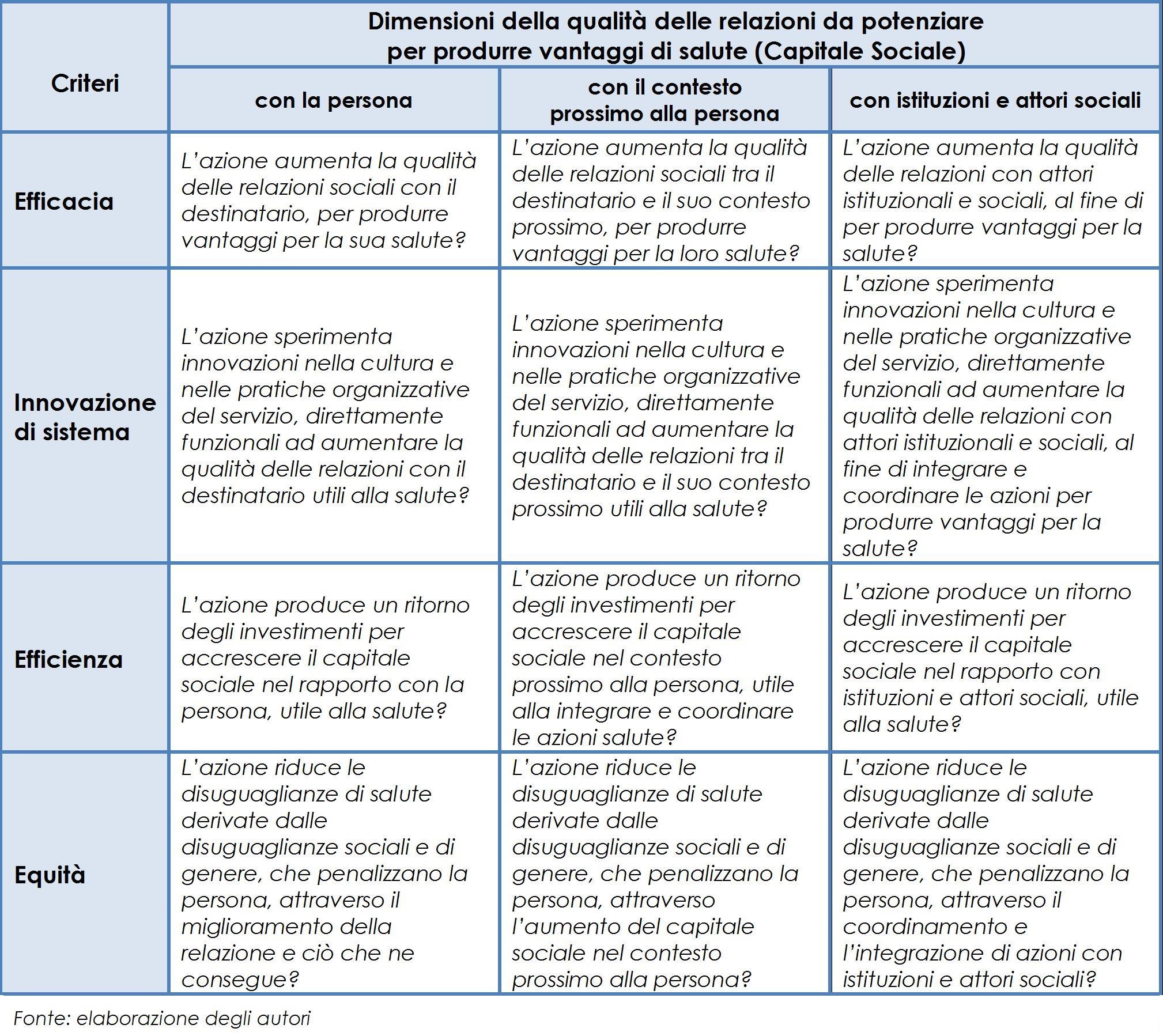
Come riferimento per la valutazione abbiamo identificato quattro domande (tabella 1) che corrispondono all’applicazione dei seguenti criteri, esemplificati sugli impatti intermedi:
- Efficacia: grado di aumento della qualità delle relazioni con le persone (Capitale sociale).
- Innovazione di sistema: grado di aumento del Capitale Sociale interno al servizio.
- Efficienza: grado di ritorno sulla salute della crescita del Capitale sociale esterno e interno.
- Equità: grado di riduzione, attraverso la crescita del Capitale Sociale esterno o interno, delle disuguaglianze di salute causate da disuguaglianze sociali e di genere.

La crescita di qualità delle relazioni è un passaggio obbligato verso l’innovazione, rappresenta il MODO attraverso cui il servizio può riuscire a personalizzare e migliorare la propria azione e proporsi di contrastare i problemi di salute delle persone destinatarie. Si tratta di un cambiamento subito osservabile e valutabile, attraverso indicatori relativi ai processi di lavoro del servizio, ai comportamenti organizzativi degli operatori e a quelli delle persone destinatarie e dei loro network prossimi. Viceversa, l’effetto finale sulla salute delle persone destinatarie può essere molto differito nel tempo. I criteri identificati guidano la valutazione dello sviluppo di relazioni utili a sostenere le persone nel controllo sulla propria salute, incidendo sui meccanismi sociali che la influenzano (tabella 2).
In questo approccio, l’efficacia o la sicurezza tecnica degli interventi sotto il profilo sanitario non sono oggetto prioritario di valutazione, in quanto presidiati dai protocolli e dalle competenze tecniche degli operatori. L’attenzione si concentra invece sui MODI in cui la dimensione tecnico-professionale e tecnologica entrano in relazione con i bisogni complessivi di ciascuna persona e quindi il dialogo e la sintonizzazione con la persona e con la sua rete sociale diventano l’area dove la valutazione e la misurazione possono accompagnare processi di miglioramento continuo e di bilanciamento tra criteri tecnico-professionali e criteri di qualità sociale. Peraltro, una vasta letteratura sui processi organizzativi mostra che la cura delle relazioni tra professionisti e con le persone destinatarie è anche la base per il miglioramento continuo sul versante tecnico-professionale.
Misure quantitative e qualitative
Riguardo al come misurare, seguendo le teorie sulla valutazione sarebbe utile applicare strategie di tipo sperimentale-controfattuale, per misurare se la trasformazione della realtà imputabile all’azione è stata significativa sotto il profilo quantitativo-statistico. In questo caso si lavora per simulare condizioni sperimentali – dal campionamento, alla modellizzazione, alle strategie di confronto tra popolazioni esposte o meno all’intervento, tenendo conto dei fattori che ne modificano gli effetti, ecc. -, con la consapevolezza che nelle situazioni sociali difficilmente possono essere riprodotte in modo rigoroso. Questo metodo di misura si può utilizzare progettando ricerche ad hoc, ma può soprattutto essere sistematicamente utilizzato per gestire i dati e le informazioni sull’attività del servizio, seguendo nel tempo l’andamento della relazione tra azioni del servizio, impatti intermedi sul sistema di relazioni e finali sulla salute delle persone.
Sarebbe altrettanto necessario utilizzare strategie di tipo realista-qualitativo, per misurare se sono avvenuti cambiamenti nei meccanismi sociali che caratterizzano il contesto e la comunità esposta all’intervento e se di conseguenza si può ritenere che l’intervento abbia inciso sui processi di generazione della salute e dell’equità di salute.
Entrambi gli approcci rispondono a domande di valutazione di importanza strategica per gli attori che si impegnano nel cambiamento. Il primo si chiede se l’intervento ha modificato significativamente la realtà, nei suoi esiti finali o nei suoi funzionamenti intermedi, mentre il secondo intende chiarire i motivi per cui l’intervento ha funzionato o meno, ricostruendo dal punto di vista dei soggetti cosa li ha portati a cambiare comportamenti e relazioni (Martini, 2006). Ciò porta a suggerire nei servizi l’utilizzo di strategie miste per valutare l’impatto dell’innovazione, attente a comprendere e misurare aspetti e fasi differenti dell’impatto.
L’introduzione di innovazioni nei processi consente al servizio di misurare più facilmente il cambiamento con indicatori di impatto intermedio e finale, che possono scaturire dalla stessa operatività e dall’osservazione diretta, da parte degli operatori, delle esperienze e degli stati delle persone prima e dopo l’innovazione. La relazione diretta con i casi delle persone consente al servizio di formulare e verificare ipotesi causali sul rapporto tra aspetti del servizio, fragilità personali nel controllo ed effetti sulla salute.
L’elevato potenziale della valutazione a supporto dei processi di innovazione, tuttavia, richiede un approccio al cambiamento che veda protagonisti operatori e destinatari e che segua precisi itinerari metodologici, ben sviluppati in ambito organizzativo intorno agli approcci della lean organization e della learning organization (Bianchi e Bianchi, 2019).
La logica del cambiamento: un’azione in 5 tappe
Qualsiasi organizzazione che eroga servizi socio-sanitari sul territorio può lavorare sulle seguenti tappe1, eventualmente con supporto metodologico:
- Definire il valore che si vuole creare per le persone cui il servizio si rivolge, sviluppando la logica del flusso teso, ovvero la capacità di essere immediati e personalizzati nella risposta.
- Esaminare il processo di erogazione, per individuare come è possibile aumentare il valore, eliminare sprechi e problemi e migliorare qualità e interazione con le persone destinatarie.
- Definire come misurare l’incremento del valore creato (aspetti nuovi di qualità o di costo economico del servizio) per la persona, per la comunità, per il servizio, per gli operatori.
- Sperimentare e mettere a punto ogni modifica nei processi e nelle pratiche di lavoro, verificando se migliorano effettivamente il valore.
- Rendere visibile e socializzare il nuovo valore per alimentare il processo di miglioramento continuo.
Le condizioni essenziali per avviare il processo sono due. Una chiara decisione della Direzione di intraprendere il percorso di miglioramento e la costituzione di un gruppo di riferimento in ciascuna area organizzativa in cui si vogliono potenziare le capacità di miglioramento-valutazione. Il gruppo sarebbe per la gran parte costituito da operatori impegnati nei processi organizzativi che si vorrebbero valutare e migliorare. Saranno loro innanzitutto a progettare e realizzare innovazioni e miglioramenti, modificando le loro stesse pratiche di lavoro. Se il cambiamento è già in atto la valutazione può essere utile a ri-orientarlo, focalizzarlo e osservarne e valorizzarne gli impatti.
Il miglioramento e la valutazione che stiamo descrivendo sono processi continui, a spirale, attraverso i quali un’organizzazione può gestire un progressivo miglioramento del suo impatto sulla realtà su cui ha la missione di intervenire. La valutazione quindi può essere introdotta in qualsiasi momento ed entrare a far parte degli strumenti e delle pratiche di lavoro.
Note
Bibliografia
Bianchi F., Bianchi M. (2019), Lean giorno per giorno. In produzione, nei servizi, negli uffici, Torino, Guerini Next.
Cipolla C., a cura di (2010), Il contenzioso sanitario visto dai pazienti. Materiali di studio e di ricerca, Milano, Franco Angeli.
Di Monaco R., Pilutti S. (2014), Le azioni di correzione nel senso dell’equità delle politiche non sanitarie, in Costa G., Bassi M., Gensini G.F., Marra M., Nicelli A.L. e Zengarini N. (a cura di), L’equità nella salute in Italia, Milano, Fondazione Smith Kline presso Franco Angeli.
Di Monaco R., Pilutti S. (2016), Scommettere sulle persone. La forza della leadership distribuita, Milano, Egea.
Di Monaco R., Pilutti S. (2018), Partire dalle persone, in AA.VV. (2018), Coinvolgimento della comunità per il contrasto alle disuguaglianze di salute, Policy brief.
Galgano A. (2006), Fare Qualità. Il Sistema Toyota per Industria, Servizi PA, Sanità, Milano, Guerini e Associati.
Huber M., Knottnerus A., Green L., van der Horst H., Jadad A., Kromhout D., Leonard B., Lorig K., Loureiro M.I., van der Meer J., Schnabel P., Smith R., van Weel C., Smid H. (2011), How should we define health?, in BMJ, 343:d4163.
Kawachi I., Takao S., Subramanian S.V., a cura di (2013), Global Perspectives on Social Capital and Health, Berlin, Springer Nature.
Laverack G. (2009), Public health: power, empowerment and professional practice, London, Macmillan.
Martini A. (2006), Metodo sperimentale, approccio controfattuale e valutazione degli effetti delle politiche pubbliche, in Rassegna italiana di valutazione, n. 34, pp. 61-74.
Murray R., Caulier Grice J., Mulgan G. (2010), Il libro bianco sull’innovazione sociale, London, The Young Foundation.













