
La dea Eos, sorella del sole e della luna, conosciuta anche come Aurora, si innamorò di un mortale, Titono. Gli dei contrastarono questa unione, ma poi l’amore vinse ed Eos poté celebrare le nozze con Titono. Come regalo di nozze Eos chiese per lui l’immortalità e gli dei gliela concessero. Ma poi il tempo passò e mentre la dea Eos rimaneva giovane e bella, Titono invecchiò sempre di più, perse forza e bellezza diventando sempre più fragile.
La dea, infatti, aveva chiesto l’immortalità ma si era dimenticata di chiedere anche l’eterna giovinezza. Così la vecchiaia indebolì talmente tutte le funzioni di Titono, che questi desiderava solo morire. Allora la Dea lo trasformò in un insetto, una cicala, l’insetto dalla pelle secca che non può smettere di vibrare all’alba il suo lamento disperato.
La fragilità nell’età anziana
Vecchiaia e fragilità sono da sempre associati. La parola fragilità indica una condizione di debolezza, infatti deriva dall’espressione latina “frangere”, che significa rompere o rompersi. Ma il contenuto della parola “fragilità” può essere molto ampio, determinato da molti aspetti storici e culturali, per cui, per poter studiare o almeno descrivere la fragilità occorre una definizione che, come tutte le misure, non può non essere sia convenzionale che reale.
In gerontologia la “fragilità” è la condizione per cui si è ridotta la riserva funzionale, vi è minor capacità di rispondere agli stress con quindi difficoltà a ritornare alla condizione precedente (figura 1).
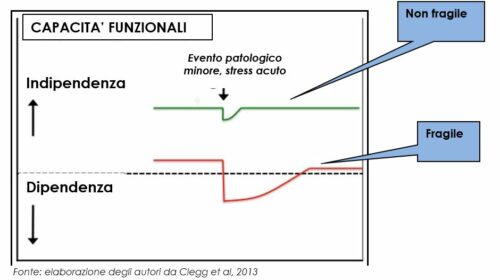
Commentando la figura (modificata da un citatissimo articolo di Lancet – Clegg et al., 2013), si nota come:
- la fragilità è diversa dalla non autosufficienza, dalla dipendenza
- un evento avverso biologico, psichico o sociale può ridurre l’autonomia della persona e avvicinarla alla dipendenza
- nel caso di organismo robusto, questo avviene temporaneamente e poi si ritorna alla situazione funzionale precedente. Nel caso di un organismo fragile, il recupero non è completo, è più vicino di prima alla dipendenza, si è ridotta la riserva di autonomia funzionale.
È quindi una situazione di aumentato rischio di perdita della autonomia o anche della capacità di sopravvivere, a seconda del contesto in cui dobbiamo definire la fragilità. La fragilità è quindi un concetto complesso ma non sfuggente, possiamo pensare di trovare degli indicatori per definirla e per poterla quantificare.
Come misurare la fragilità negli anziani?
La fragilità è stata molto studiata in questi anni. Solo dal 2000 ad oggi sono più di 1200 gli articoli che si trovano su “PubMed” con le parole chiave: “Elderly”, “Frailty Sindrome”, con un andamento crescente (figura 2).

Sono stati proposti molti metodi con diversi indicatori e se ne potrebbero elencare una ventina almeno, comparsi nella letteratura scientifica. Quelli che si sono diffusi maggiormente e che oggi sono largamente usati sono solo due e si ispirano a concetti abbastanza diversi. Il primo metodo, cui va riconosciuta sia la priorità temporale che concettuale, è stato proposto da Linda Fried della John Hopkins University di Baltimora ed è conosciuto come “indice fenotipico”(Fried et al., 2001). Esso prevede la rilevazione di 5 parametri:
- Perdita di peso
- Affaticamento, esauribilità
- Bassa spesa energetica nelle attività
- Rallentamento velocità del cammino
- Debolezza muscolare (hand grip)
Se sono presenti almeno tre di questi si parla di Frailty, se uno/due di pre-Frailty. Si tratta di un indice legato alla funzione fisica e alla prestazione muscolare, considerati indici riassuntivi della capacità globale dell’organismo capaci di definire le persone in una area che è diversa sia dalla non autosufficienza che dalla comorbilità, pur condividendone in parte le aree (figura 3).

Commentando la figura, è utile notare come la percentuale di condivisione con la comorbilità sia particolarmente alta, cioè il numero di soggetti fragili che hanno pluripatologie è del 46,2%, mentre coloro che hanno difficoltà in più di una ADL sono il 5,7%. Si tratta di un indice che predice bene il rischio di perdere l’autonomia, l’utilizzo dei servizi sanitari e socio-sanitari e anche parzialmente la sopravvivenza.
Il secondo metodo è il “Frailty index” di Rockwood. Consente di disporre di una definizione alternativa di fragilità, costruita contando il numero di deficit accumulati nel tempo all’interno di una lista molto ampia. Si basa sull’idea che la fragilità sia “uno stato di disorganizzazione caotica dei sistemi fisiologici che può essere stimato valutando lo stato funzionale, le malattie, i deficit fisici e cognitivi, i fattori di rischio psicosociali e le sindromi geriatriche, nell’ottica di costruire un quadro il più possibile completo delle situazioni di rischio di eventi avversi” (Rockwood and Mitnitski, 2007).
Per la costruzione di questo indice, cinque sono i criteri fondamentali che vanno rispettati (Searle et al., 2008):
- I deficit devono essere associati allo stato di salute
- La prevalenza di un deficit deve crescere al crescere dell’età, sebbene alcune gravi malattie correlate all’età possono decrescere in prevalenza
- I deficit selezionati non devono arrivare a saturazione troppo presto: per esempio la presbiopia è noto che si manifesta all’età di 55 anni e, pertanto, va esclusa
- Nel gruppo degli indicatori devono essere presenti deficit provenienti da una pluralità di campi considerati (biologico, medico, psichico, sociale)
- L’indice deve essere confrontabile nel tempo, per cui i deficit considerati in uno studio devono rimanere gli stessi.
Questo indice identifica la vecchiaia fragile come un accumulo di deficit nei diversi settori dell’organismo ed è un miglior predittore degli esiti negativi , come la mortalità (Cigolle et al., 2009).
Qualche risultato usando il “Frailty Index”
La nostra scelta è orientata verso questo secondo indice, ritenuto più adatto ad utilizzare i data base degli studi longitudinali e migliore predittore di outcomes negativi. La figura 4 mostra la curva di sopravvivenza della coorte di anziani del nostro studio (InveCe.Ab1) che, dal 2010, ha seguito 1321 persone nate fra il 1935 e il 1939, residenti ad Abbiategrasso (Guaita et al., 2013) e suddivisi per livello di Indice di Fragilità. I Frail (fragili) hanno avuto nei cinque anni 31,31% di mortalità, i pre Frail il 9,12 %, i Nonfrail il 4,43.

La misura dell’Indice di Fragilità ci permette di studiare diversi esiti, per cui può essere definito predittivo. Ad esempio, pur mantenendo all’interno dell’indice solo indicatori fisici, è tuttavia predittivo dell’incidenza di Demenza e di deficit cognitivo2. Infatti l’incidenza cumulativa, cioè i nuovi casi di malattia nei 5 anni di osservazione hanno riguardato il 2,3% dei non fragili e il 17 % dei fragili al basale (figura 5).
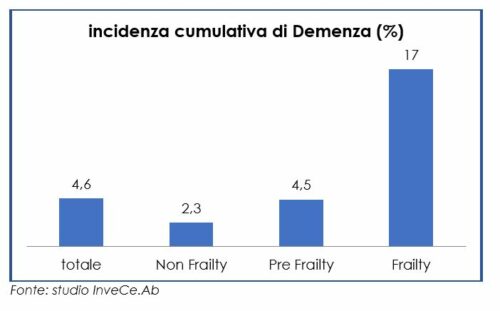
La predittività dell’Indice di fragilità per la demenza e il deficit cognitivo si mantiene anche considerando età, scolarità, solitudine percepita. Quest’ultima è risultata essere un fattore associato ma non predittivo della fragilità, quindi più una conseguenza che una causa possibile di fragilità.
Conclusioni: è possibile prevenire la fragilità?
Se considerassimo solo l’età come fattore causale della fragilità, niente si potrebbe fare. In realtà, le evidenze su questo sono ancora insufficienti. Sono stati condotti studi e anche meta analisi sui fattori che si associano alla fragilità ma con risultati abbastanza prevedibili e poco utili: il rischio aumenta con l’età, con il genere femminile, con le malattie (Kojima et al., 2019). In questi studi però è anche stato messo in evidenza come “spontaneamente” un quarto dei “pre-fragili” diventa in realtà “non fragile” con l’età e che, solo i 3% dei “fragili” diventa non fragile. Risulta pertanto di grande importanza poter isolare fattori modificabili su cui intervenire precocemente.
La maggior parte degli studi interventistici ha identificato la fragilità con la debolezza muscolare (sarcopenia), mostrando l’utilità dell’esercizio fisico e della nutrizione calorico proteica, meglio se associati. Meno numerosi sono gli studi atti ad identificare i possibili interventi per ridurre l’accumulo dei deficit, avendo come riferimento il Frailty Index. Nelle revisioni sistematiche sul tema le conclusioni sono negative: nessuno degli studi interventistici (12) randomizzati controllati per ridurre lo sviluppo di fragilità ha potuto dimostrare evidenze di efficacia (Puts et al., 2017).
È necessario studiare ancora, e molto, per poter avere strumenti efficaci di intervento. Magari, muovendo lo sguardo dalle condizioni cliniche e tornando alle radici biologiche, sociali e psicologiche della fragilità.
Questo studio fa parte delle ricerche finanziate da Fondazione CARIPLO,
nell’ambito del progetto “Frail BioTrack” le Radici biologiche della fragilità
(codice progetto: 2017-0557), 2018 – 2021.
Note
Bibliografia
Cigolle CT., Ofstedal MB., Tian Z., Blaum CS., (2009), Comparing models of frailty: the Health and Retirement Study, in Journal of the American Geriatrics Society, 57(5), p. 830 -9, May.
Clegg A., Young J., Iliffe S., Olde Rikkert M., Rockwood K., (2013), Frailty in elderly people, in Lancet , Vol. 381, Issue 9868, 752-762, March 02.
Fried LP., Tangen CM., Walston J., Newman AB., Hirsch C., Gottdiener J., Seeman T., Tracy R., Kop WJ., Burke G, McBurnie MA. (2001), Frailty in older adults: Evidence for a phenotype, in Journals of Gerontology – Series A Biological Sciences and Medical Sciences, 56(3):M146-56, Mar.
Guaita A., Colombo M., Vaccaro R., Fossi S., Vitali SF., Forloni G., Polito L., Davin A., Ferretti VV., Villani S., Brain aging and dementia during the transition from late adulthood to old age: Design and methodology of the “invece.Ab” population-based study, in BMC Geriatrics, 13, 98.
Kojima G., Taniguchi Yu., Iliffe S., Jivraj S., Walters K., (2019), Transitions between frailty states among community-dwelling older people: A systematic review and meta-analysis, in Ageing Research Reviews, 50:81-88, Mar.
Puts MTE., Toubasi S., Andrew MK., Ashe MC., Ploeg J., Atkinson E., Ayala AP., Roy A., Monforte MR., Bergman H., McGilton K., (2017), Interventions to prevent or reduce the level of frailty in community-dwelling older adults: A scoping review of the literature and international policies, in Age and Ageing, 46(3): 383–392, May.
Rockwood K., Mitnitski A. (2007), Frailty in relation to the accumulation of deficits, in Journals of Gerontology – Series A Biological Sciences and Medical Sciences, Vol. 62, Issue 7, 722–727, July.
Searle SD., Mitnitski A., Gahbauer EA., Gill TM., Rockwood K., (2008), A standard procedure for creating a frailty index, in BMC Geriatrics, Vol.8 (24).













