
Non è raro che con l’avanzare dell’età alcuni individui sempre allegri, estroversi e solari diventino, con il passare degli anni, chiusi e intolleranti anche alle cose più semplici o banali. Tale cambiamento del carattere viene definito “enantiodromia” (dal greco antico ἐναντιοδρομία, composto di enantios, opposto e dromos, corsa), che significa letteralmente corsa nell’opposto. Carl G. Jung (1917) ha preso in prestito il termine “enantiodromia” dalla filosofia di Eraclito per spiegare il fenomeno predominante nell’anziano consistente nell’assumere spesso posizioni diametralmente opposte alla situazione del momento. Spesso l’enantiodromia si associa a episodi di aggressività (dal latino aggredior – ad-gradior – aggredire, andare avanti), un disturbo del comportamento che si manifesta come una propensione a danneggiare qualcuno o qualcosa. Molte sono le impostazioni teoriche che hanno prodotto definizioni del concetto di comportamento aggressivo. Aldilà di tutte queste considerazioni l’atteggiamento violento implica una difficoltà di relazione tra anziano che agisce e “aggredisce” e la figura dell’operatore e/o del caregiver che ne subisce l’aggressione.
Come possiamo valutare il declino della personalità di un anziano?
Secondo lo psicologo evoluzionista David Buss (1995) la personalità dell’individuo può essere valutata attraverso tre elementi:
- meccanismi di rilevamento evoluti. Sono parti chiave della personalità dell’individuo nonché strettamente connessi alla percezione1. Ad esempio, i nostri centri linguistici sono organizzati per identificare i soggetti e gli oggetti delle frasi, così come i nostri sistemi visivi sono organizzati per rilevare i bordi degli oggetti e dare indicazioni alla loro profondità nel nostro campo visivo. Secondo Buss (2012), coloro che hanno sviluppato meccanismi di rilevamento più evoluti delle differenze posseggono un vantaggio adattivo rispetto agli altri2;
- imperativo sociale. Chiamiamo imperativo sociale la seconda fonte di identificazione dei tratti3. Spesso nei gruppi aggregati le persone vengono selezionate al fine di poter ricoprire determinati ruoli mentre i membri che, a causa della malattia, di situazioni ambientali o per altri motivi, non possono partecipare pienamente alla società vengono allontanati perché ritenuti mancanti della capacità o della volontà di adempiere ai propri obblighi sociali. L’anziano ricade in questa ghettizzazione perché ritenuto incapace di partecipare ai propri doveri e tali preconcetti generano nell’individuo sentimenti di astio e frustrazione;
- esame psicologico. Un aspetto da considerare è la propensione dell’anziano alla rimozione. Vi sono due tendenze principali. Da un lato, vi sono i soggetti che respingono nell’inconscio pensieri, immagini, ricordi e fantasie connessi alle pulsioni, vissuti come pericolosi per il proprio equilibrio complessivo, portando allo sviluppo di comportamenti aggressivi. Dall’altro lato vi sono i soggetti che si rapportano al proprio tempo biologico-psicologico, cercando di modulare il proprio stato mentale in risposta alla situazione o ai fattori di stress, diventando così capaci di sviluppare una maggiore positività.
Come emerge da quanto riportato, la prospettiva temporale ed il benessere dell’anziano sono in stretta correlazione. La percezione del tempo, infatti, incide sulla capacità di differire la soddisfazione dei bisogni, elaborare progetti, regolare la condotta. Influisce sullo spirito d’iniziativa, sulla perseveranza, sul processo di formazione di mete e scopi. Dunque, se un passato negativo e un presente fatalistico influenzano negativamente quasi tutte le dimensioni del benessere dell’anziano, un futuro prospettico fatto di relazioni, integrazione sociale e attualizzazione sociale migliora il comportamento dell’anziano rendendolo meno aggressivo (Jung, 1917; Buss, 2012; D’Acunto, 2013).
L’origine e lo sviluppo dell’aggressività negli anziani
Nell’invecchiamento avvengono modificazioni fisiologiche e riequilibri funzionali ai quali la persona deve far fronte, non ultimo la comparsa di malattie croniche che influiscono sulla funzionalità e sullo stato generale di benessere del paziente anziano. Tutto ciò destabilizza il soggetto che tende ad elaborare in modo assolutamente personale la percezione della perdita della propria autonomia. Aspetti come la posizione sociale, professionale e il grado di cultura dell’anziano, conducono a diverse reazioni nei confronti dell’invecchiamento e delle malattie. Ripercorrendo i motivi che portano alla manifestazione di agitazione e aggressività nell’anziano, si possono richiamare tre categorie:
- cause interne al paziente: dolore fisico, mancanza di sonno, disidratazione, difficoltà cognitive, mancata comprensione dei messaggi, deficit della memoria, sentimento di abbandono, difficoltà nell’eseguire i compiti, problemi di udito o di vista, che non consentono al paziente di comprendere quello viene detto o mostrato;
- cattiva comunicazione con il caregiver: uso di toni minacciosi, impazienza, alto livello di stress, contatti frettolosi, relazione negativa o aspettative troppo alte da parte del malato;
- elementi ambientali: eccessivo disordine, rumori fastidiosi, mancanza di indizi visivi, disorientamento, condizioni ambientali (ad esempio un ambiente troppo freddo o troppo caldo).
La presenza di alcuni di questi elementi può generare nel paziente uno stato di apprensione, frustrazione, paura, che esprime con stati di agitazione e smarrimento. Pertanto, l’aggressività che il soggetto manifesta, molto spesso, è da interpretarsi come una difesa, e non va mai considerata come un attacco diretto all’operatore o al caregiver. Perciò, l’aggressività dell’anziano non va intesa come una mutazione dei sentimenti, ma come una diversità di reazioni causata dall’insorgenza di una malattia che altera percezione e pensiero. Adottando le lenti teoriche di Kubler-Ross (1969) le fasi che il soggetto anziano attraversa nell’affrontare la propria fragilità rappresentano un processo organico sia dal punto di vista dell’autonomia personale che riguardo alla propria struttura di identità.
In particolare, l’autore identifica cinque fasi vissute dall’anziano nell’affrontare la sofferenza fisica e psichica:
- fase della negazione o rifiuto. Sul piano emotivo il paziente è consapevole di quanto sta accadendo al proprio organismo, tuttavia non vuole, e/o non può, accettarlo;
- fase della rabbia. Il paziente inizia a rendersi conto di ciò che gli sta accadendo a livello fisico, pertanto sviluppa rabbia, sofferenza e inizia a sentirsi ferito dalla vita. Cerca, inoltre, di dare la colpa a qualcuno, perché pensa che tale situazione sia profondamente ingiusta (molto spesso sono proprio i caregivers a farne le spese);
- fase della contrattazione e del patteggiamento. È il momento in cui il paziente cerca di capire, ove è possibile, cosa sia in grado di fare e in quali situazioni nuove si possa trovare al fine di potersi preparare emotivamente. Cerca di riprendere il controllo, cercando di accettare questi cambiamenti;
- fase della depressione. La depressione senile, detta anche depressione involutiva, è un disturbo dell’umore. Tuttavia, può manifestarsi anche attraverso disturbi somatici, attentivi e/o della memoria, isolamento e apatia, nel momento in cui il paziente percepisce l’irreversibilità delle mutazioni della propria condizione di salute;
- fase dell’accettazione. L’accettazione, talvolta definita come confronto con lo stato di fragilità, può giungere dopo colloqui con operatori sanitari e caregivers.
Paura e frustrazione: analisi delle reazioni dell’anziano
Il senso di impedimento, di attesa, la difficoltà a farsi comprendere, il mancato soddisfacimento di bisogni, sviluppano nell’anziano un profondo senso di frustrazione e paura. Il comportamento che spesso il soggetto manifesta è quello fuga e di allontanamento; più spesso, però, induce aggressività (velata o manifesta). Pertanto, possiamo affermare che il comportamento aggressivo risulta, in linea di massima, direttamente legato alla gravità e al tipo di frustrazione e paura del soggetto.
Da un’analisi fattoriale effettuata su tre grandi campioni di pazienti in case di cura con demenza e disturbo comportamentale effettuata da Rabinowitz e colleghi (2005), viene evidenziata la presenza di quattro fattori comportamentali:
- comportamento aggressivo (colpire, calciare, graffiare, mordere, spingere, afferrare, lanciare oggetti, imprecare o aggressione verbale, sputare, strappare cose/distruggere proprietà, ferire sé stessi o gli altri, urlare);
- comportamento fisicamente non aggressivo (andatura, tentativo di raggiungere un posto diverso, irrequietezza generale, vestirsi o spogliarsi in modo inappropriato, maneggiare le cose in modo inappropriato, eseguire manierismi ripetitivi);
- comportamento verbalmente agitato (lamentele, continue richieste di attenzione, domande ripetitive, negativismo);
- nascondere e accaparrarsi (nascondere cose e/o accaparrarle-accumularle, senza una necessità specifica o senza un riferimento preciso alla cosa in sé).
Triggering factors – i fattori d’innesco
Nell’anziano che improvvisamente sviluppa comportamenti di difficile gestione, disturbanti, aggressivi, si reputa necessario indagare e riconoscere quelli che sono chiamati triggering factors, ovvero i fattori d’innesco, la causa o le cause che hanno generato tali reazioni.
Tutti i comportamenti, compreso quello aggressivo, rappresentano una forma di comunicazione; perciò, è nostro compito sforzarci di comprendere cosa l’anziano cerca di comunicare. L’esistenza di un nesso causale fra due eventi è spesso decisa direttamente dal nostro sistema percettivo, che sfrutta la potenza di calcolo della corteccia visiva, senza alcun intervento di un ragionamento cognitivo. La capacità di vedere una relazione di casualità rivela alcune caratteristiche tipiche della percezione che non si presentano nei processi cognitivi superiori (Rolfs et al., 2013).

L’importanza della comunicazione nella compliance terapeutica
Uno degli elementi fondamentali per relazionarsi con un paziente aggressivo è una buona comunicazione. La comunicazione è un processo dinamico che etimologicamente significa “mettere qualcosa in comune con gli altri”, condividere informazioni di vario tipo: verbali, scritte, digitali ecc. Si tratta di un’attività complessa che per il suo avvio necessita l’utilizzo di un linguaggio comune da parte degli interlocutori, al fine di poter creare uno scambio di contenuti cognitivi ed emotivi. Ampliando la lente, sono diversi i fattori che concorrono alla creazione di una comunicazione efficace; l’ambiente sociale, gli interlocutori stessi, i sistemi di segni regole e significati incidono notevolmente sulla qualità relazionale. Dunque, una comunicazione adeguata degli operatori con i pazienti gioca un ruolo fondamentale nella qualità dell’assistenza e nella compliance terapeutica.
Al contrario, una cattiva comunicazione è causa di complicazioni e blocchi decisionali e rischia di creare ambiguità ed errori percettivi. Una confusione percettiva spesso comporta una visione parziale – non completamente erronea – del problema e si crea in seguito ad una differente codifica di modelli interpretativi del problema. Per l’operatore comunicare con un anziano non è mai semplice, a causa della fragilità fisica e mentale che spesso porta i soggetti anziani a non voler ascoltare o parlare. Un primo passo verso una comunicazione efficace con il paziente geriatrico passa per l’ascolto e l’accoglienza dei messaggi verbali e non verbali trasmessi. Alcuni piccoli accorgimenti pratici possono rivelarsi di grande efficacia nel migliorare la relazione con il paziente.
Strategie comunicative per contrastare il comportamento aggressivo
Non sempre si riesce a prevenire l’aggressività, possiamo però adottare delle strategie al fine di ridurre al minimo le conseguenze per sé e per gli altri. Watzlavick e collaboratori (1971) con il quarto assioma della comunicazione affermano che gli esseri umani comunicano sia con il modulo digitale sia con quello analogico, ovvero che le persone comunicano sia in modo verbale che in modo non-verbale.
Dettagliando in modo più specifico, sono state identificate tre macro-componenti della comunicazione:
- la comunicazione verbale rappresentata dal linguaggio, governato da regole e convenzioni. È il contenuto dei messaggi;
- la comunicazione paraverbale: sono gli elementi espressivi della voce, le pause e le punteggiature che diventano un sostegno al contenuto e ne esprimono le intenzioni;
- la comunicazione non verbale: è tutto ciò che riguarda la corporeità (postura, gestualità, sguardo, espressioni del volto, prossemica (distanza)). È la componente più soggettiva, è specifica di ogni persona, è ciò che maggiormente ci caratterizza. È anche quella che può creare maggiori fraintendimenti, proprio perché i “codici” sono spesso privati e interpretabili; quindi, soggetti a comprensioni errate o diverse dalle intenzioni del soggetto che sta comunicando.
Questi elementi nella comunicazione, se conosciuti ed utilizzati in modo corretto, rappresentano i punti cardine per poter entrare in empatia con un paziente anziano. Per quanto riguarda la comunicazione verbale, un elemento fondamentale è connesso all’utilizzo di un linguaggio in accordo con il livello socioculturale del soggetto anziano. Inoltre, è importante porsi in un atteggiamento di apertura e propositività, verificando di essere capiti, senza rimproverare, cercando di essere comprensivi e attenti ai sentimenti e alle emozioni altrui. Al fine di creare una relazione il più possibile paritaria è altresì importante instaurare un clima di fiducia, condividendo dei momenti colloquiali e di scambio (in questi casi può essere utili offrire una bevanda, una sigaretta…)4. Parallelamente, la comunicazione paraverbale riveste un ruolo chiave, risulta centrale infatti modulare il tono, il volume e il timbro della voce, nonché le pause e le risate. Infine, la comunicazione non verbale è nodale poiché permette di dare coerenza al messaggio comunicando apertura (togliendosi ad esempio la cravatta, la sciarpa, evitando di incrociare le braccia…). È importante mantenere sempre il contatto visivo senza mostrare paura, non lasciare la persona sola, non darle le spalle5. Le tre dimensioni della comunicazione – verbale, paraverbale e non verbale – sono strettamente interrelate e concorrono a sviluppare una connessione empatica con il paziente.
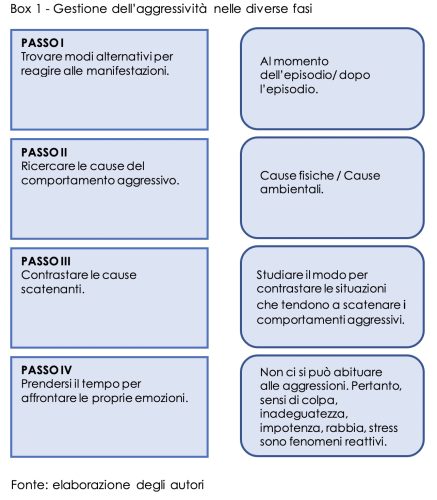
L’efficacia di utilizzo delle tecniche di de-escalation nel trattamento dell’aggressività
Esistono molteplici tecniche che permettono al professionista di affrontare un’emergenza conflittuale con l’utente che si ha di fronte, e di creare un contesto idoneo al dialogo e alla risoluzione. Parliamo della de-escalation, una serie di interventi basati sulla comunicazione verbale e non verbale che hanno l’obiettivo di diminuire l’intensità della tensione e dell’aggressività nella relazione interpersonale. Come ribadito, la persona che assume un atteggiamento aggressivo è un soggetto che non si sente compreso e attraverso il suo comportamento violento vuole esprimere questo disagio: il compito di ogni operatore è riconoscere queste particolari esigenze al fine di evitare episodi di rabbia incontrollata e comprendere il suo stato d’animo e le sue emozioni; parliamo in questo caso dell’utilizzo del Talk Down. Quest’ultimo consiste in una strategia verbale che fa riferimento al conte-nimento emotivo, alla de-escalation relazionale, utilizzando un tono voce pacato, non mettendosi in simmetria, sviando l’attenzione, accogliendo il bisogno del paziente ed utilizzando un approccio verba-le caratterizzato da comunicazione diretta (diretta alla persona con uso del nome), specifica (basata sul-le rivendicazioni del momento, con frasi brevi, termini semplici), positiva (atteggiamento non giudi-cante o contraggressivo, trasmettendo la disponibilità per risolvere problemi).
Cosa fare per migliorare il proprio approccio e garantire un valido sostegno alla persona con comportamento aggressivo? (Buss, 1995)
Per quanto riguarda le tecniche di de-escalation, sono tre gli aspetti da padroneggiare. In primo luogo, è fondamentale il controllo di sé. È importante dunque apparire calmi e sicuri; usare un tono di voce modulato, basso e monotono; non stare sulla difensiva (anche se i commenti o gli insulti sono diretti al professionista, essi non lo riguardano personalmente); avere in mente quali sono le possibili azioni da adottare; essere consapevoli che un individuo agitato è sensibile alla vergogna e alla mancanza di rispetto.
In secondo luogo, è rilevante la posizione fisica. È dunque consigliabile non dare le spalle e mantenere una posizione “ad angolo”; incoraggiare la persona a stare seduta (in caso contrario, anche il professionista è opportuno stia in piedi); rispettare una distanza maggiore del solito (rabbia e agitazione “riempiono” lo spazio fra due persone); non mantenere un continuo contatto visivo (permettere alla persona di interrompere questo tipo di contatto); non puntare né scuotere il dito gesticolando; non sorridere (può sembrare che ci si prenda gioco della persona e/o che sia una dimostrazione di ansia); non toccare la persona (la distorsione cognitiva nelle persone agitate porta a fraintendere il contatto); non tenere le mani in tasca, mantenerle libere e pronte a proteggersi (ciò comunica anche che non si hanno armi).
Infine, la de-escalation verbale riguarda il parlare con calma, non prevaricare sul soggetto nel dialogo; rispondere alle domande in modo selettivo e con un contenuto informativo (non importa quanto aggressivamente siano state poste); non rispondere a domande tendenziose; spiegare i limiti, ruoli e le conseguenze dei comportamenti in modo autorevole, fermo, ma sempre con un tono rispettoso e senza rabbia e minacce; mostrare empatia con i sentimenti (ma non con il comportamento); non fare domande sui sentimenti della persona e non interpretarli in modo analitico; non argomentare o provare a convincere; entrare in contatto, quando possibile, col livello cognitivo della persona6; suggerire comportamenti alternativi; illustrare i controlli esterni come istituzionali anziché personali. Se il professionista valuta o sente – e ciò avverrà nel giro di due tre minuti – che la de-escalation non sta funzionando, deve assolutamente fermarsi. In generale, è sempre buona norma non lasciare incustoditi oggetti potenzialmente pericolosi, non rimanere soli con una persona potenzialmente violenta e prevedere la presenza di un collega (Ministero della Salute, 2007).
L’importanza del team nella gestione dell’aggressività
Il lavoro di squadra consente scambi di natura professionale, approfondimenti e ricerca di soluzioni operative. Inoltre, riduce la pressione sul singolo individuo e garantisce il completamento di compiti determinati a ritmi determinati. Gli obiettivi di ciascuno sono più accessibili, le performance ottimizzate e i risultati raggiunti più velocemente (Van Manen et al., 2021).

Note
- Intendiamo la percezione quale elaborazione cognitiva dell’informazione sensoriale che perviene ai nostri organi di senso come risultato di una serie di processi complessi che si realizzano in modo automatico e implicito.
- In tal senso, coloro che hanno un maggiore vantaggio adattivo avrebbero minore possibilità di declino della personalità.
- Parliamo di tratti come di stereotipi che la società utilizza per gestire il processo di invecchiamento: l’età diventa una costruzione sociale riconosciuta e condivisa che va a connotare il corso della vita dell’anziano tanto da gestirne il destino.
- Per l’utente che si relaziona con il paziente è importante non rimproverare, non argomentare o provare a convincere il soggetto, non usare espressioni radicali come “no” “non si può”.
- Tra gli elementi di comunicazione non verbale vi sono altri comportamenti capaci di facilitare la relazione, ad esempio: non sorridere ma neppure esprimere rabbia o paura; non lasciare la persona da sola; non dare le spalle; evitare il contatto fisico anche bonario (potrebbe essere scambiato per un gesto aggressivo); non tenere le braccia nascoste.
- Ad esempio, non chiedere “Mi dica come si sente”, ma “Mi aiuti a capire quello che lei vuole dirmi”; le persone non aggrediscono mentre stanno spiegando ciò che vogliono si sappia.
Bibliografia
Buss D. M. (1995), The Evolution of Desire: Strategies of Human Mating, Basic Books.
Buss D. M. (2012), Psicologia Evoluzionistica, Pearson.
D’Acunto G. (2013), Identità personale come individuazione. Malattie e cura dell’anima secondo Jung, in B@belonline Print, 1(14/15): 89-100.
Jung C. G. (1917), Psicologia dell’inconscio, in Opere. Vol. 7: Due testi di psicologia analitica, trad. it. 1993, Bollati Boringhieri.
Kübler-Ross E. (1969), On death and dying, Macmillan.
Ministero della Salute (2007), Raccomandazione n°8 – Raccomandazione per prevenire gli atti di violenza a danno degli operatori sanitari.
Rabinowitz J., Davidson M., De Deyn P. P., Katz I., Brodaty H., Cohen-Mansfield J. (2005), Factor analysis of the Cohen-Mansfield Agitation Inventory in three large samples of nursing home patients with dementia and behavioral disturbance, in American Journal of Geriatric Psychiatry, 13 (11): 991-8.
Rolfs M., Dambacher M., Cavanagh P. (2013), Visual adaptation of the perception of causality, in Current Biology, 23(3): 250-4.
Van Manen A. S., Aarts S., Metzelthin S. F., Verbeek H., Hamers J. P. H., Zwakhalen S. M. G. (2021), A communication model for nursing staff working in dementia care: Results of a scoping review, in International Journal of Nursing Studies, (113):1-15.
Watzlawick P., Beavin J. H., Jackson D. D. (1971), Pragmatica della comunicazione umana. Studio dei modelli interattivi, Astrolabio.













