
Chiuso alla fine di settembre il “mese dell’Alzheimer 2019” ci si può domandare che cosa ha caratterizzato quest’anno la riflessione internazionale. E’ stato un periodo importante con molte pubblicazioni internazionali che ben evidenziano come la demenza e la malattia di Alzheimer siano un problema mondiale. Si pensi non solo al World Alzheimer Report 2019, ma anche al Global Action Plan on the Public Health Response to Dementia 2017–2025 dell’Organizzazione Mondiale della sanità (WHO) o, in ambito europeo e americano, al rapporto 2018 dell’OCSE Care Needed, Improving The Lives of People With Dementia e a quello dell’associazione americana dei malati e famigliari 2019 Alzheimer’s Disease Facts and Figures.
Quali messaggi dalle pubblicazioni internazionali?
Tutta questa produzione, se confrontata con quella degli anni scorsi, presenta senza dubbio delle novità che riflettono il momento che sta vivendo chi, in un modo o nell’altro, si occupa delle persone con demenza. Il “filo rosso” che lega la diversa tematica di questi documenti è riassumibile nel passaggio dalla necessità di far conoscere la dimensione del problema alla necessità di fare conoscere la diversa qualità dei problemi posti dalla demenza. Vi è quindi una forte attenzione verso la dimensione soggettiva sia del malato che di chi lo cura, come della qualità di vita che servizi e ambiente consentono alle persone con demenza e ai loro famigliari. Forse una parte di questo cambiamento è dovuto ai ripetuti insuccessi dei trials con i farmaci che avrebbero potuto essere realmente curativi e non solo sintomatici. Tali fallimenti paiono inappellabili: le ricerche non sono certo finite ma è indubitabile che occorre battere strade nuove per raggiungere qualche risultato.
Il tema dello “stigma” è da questo punto di vista emblematico, perché sposta l’attenzione dalla cura alla vita e dai bisogni di base alla necessità di garantire una qualità di vita migliore al malato e a chi lo cura, garantendo una convivenza non distruttiva fra persona e malattia. Molta strada su questo resta da fare. Leggendo i risultati dell’inchiesta, analizzati in un altro articolo di questo giornale, il 62 % di chi opera nei servizi di cura pensa che la demenza sia un modo di invecchiare e non un modo di ammalare e il 60% dei famigliari delle persone con demenza riferiscono di aver subito conseguenze sulla propria vita di relazione e sociale. Questo non è legato solo alla intrinseca difficoltà che pone una malattia che da quando inizia a dare sintomi dura in media 10 anni, ma anche alla diversa qualità dei problemi posti al sistema sociale nel suo complesso dalle persone con demenza. Questi aspetti qualitativamente diversi e non ancora recepiti si possono così riassumere:
- In primo luogo la demenza è identificata solo come malattia che fa perdere progressivamente le funzioni cognitive, mentre i sintomi più difficili da gestire sono la perdita di autonomia e i disturbi del comportamento.
- Il tipo di dipendenza creato dalle demenze è mobile e non immobile, mentre la non autosufficienza è identificata sempre con la perdita di funzioni motorie. Al contrario, una persona che cammina ma non sa dove va pone altri problemi e comporta la necessità non tanto e non solo di assistenza, ma soprattutto di sorveglianza.
- Questo implica problemi inediti di rapporto fra libertà e sicurezza che non sono risolvibili all’interno dei tradizionali metodi di cura; la contenzione fisica rimane un emblema del fallimento assistenziale.
- La “sorveglianza” ha in sé caratteristiche di scarsa remunerazione relazionale ed empatica come invece può avvenire in un rapporto di “assistenza”, divenendo così una sorgente primaria di stress per caregiver informali e formali.
- Il deficit cognitivo associato alla mobilità non ridotta, causa la imprevedibilità del comportamento e la non programmabilità dell’intervento assistenziale, aumentando ulteriormente lo stress di chi cura.
- I sintomi, come i “disturbi del comportamento” sono anche un linguaggio con cui il malato esprime il suo agio o disagio rispetto al contesto ambientale e relazionale. L’approccio interpretativo dovrebbe portare con sé la necessità di adattare spazio fisico, persone e programmi alle diverse e mutate capacità della persona con demenza.
Tutto questo rende necessaria una alta quota di innovazione, anche per contenere un’esplosione di costi assistenziali enorme, sia per i famigliari che per i servizi pubblici.
Qual è la situazione in Italia?
Alla 32ᵃ Conferenza internazionale ADI a Kyoto, la è stato presentato il Dementia Innovation Readiness Index, valutazione dell’innovazione nel trattamento, prevenzione e assistenza della demenza nei Paesi G7 elaborato da Global Coalition on Aging (GCOA) e Alzheimer’s Disease International (ADI), in cui l’Italia risultava all’ultimo posto.
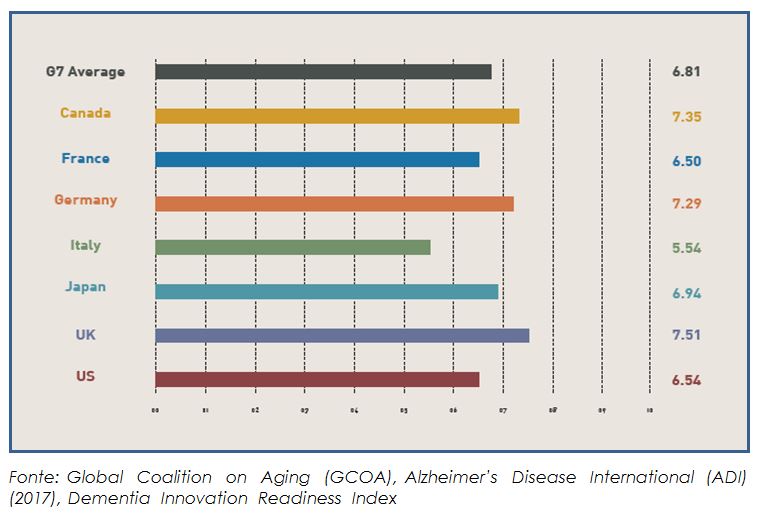
In particolare, dei 10 aspetti considerati, quello che abbassava molto l’indice era il ridicolo budget pubblico per la ricerca e la incapacità di dare priorità nei finanziamenti.
Il “Piano Nazionale Demenze” del Ministero della Salute, per quanto sia stato uno sforzo intellettuale utile, non ha modificato nulla di ciò, perché si tratta comunque di un piano che non stanzia nessuna risorsa.
Sarebbe sufficiente però che la diversa qualità dei bisogni cui deve corrispondere una diversa qualità delle risposte fosse almeno percepita dalla struttura pubblica italiana che deve programmare e finanziare i servizi e la solidarietà sociale, specie a livello regionale dove concretamente poi questi servizi si programmano. Invece è proprio lì che si riscontrano i maggiori ritardi culturali e operativi, con poche lodevoli eccezioni, come la solita Emilia Romagna. Il modello proposto in quasi tutte le leggi regionali sull’assistenza nonché nei piani sanitari non tiene affatto conto della presenza delle persone con demenza nei luoghi di cura oppure lo fa in modo parziale e lontano dalle reali necessità, occupandosi soprattutto di diagnosi e cure farmacologiche o riabilitative tradizionali.
Eppure sono in atto esperienze innovative anche in Italia, sia sul piano della ricerca che su quello del sostegno nelle residenze e nella comunità. Si è avviata una esperienza innovativa di “Villaggio Alzheimer” a Monza e altre ne sono seguite, si sono create delle “Dementia Friendly Community – Comunità Amiche delle persone con Demenza” in almeno 24 città o borghi, ma si aggiunga anche l’incredibile successo delle tre edizioni dell’Alzheimer fest. Queste cose stanno a testimoniare che sul fronte dell’assistenza, della vita delle città e dell’atteggiamento culturale vi è oggi un impegno, per quanto di nicchia, in grado di creare innovazione e speranza per il futuro. Sono vent’anni che è stata promulgata la “Carta dei diritti del malato di demenza: posso vivere bene con la demenza” da Alzheimer’s Disease International, 10 punti che hanno tutti la stessa valenza dichiarativa: sono malato di demenza ma sono ancora una persona che ha bisogni, desideri, affetti, relazioni e debbo essere reso partecipe del mio destino.
Questi punti sono ancora oggi una lettura per certi versi struggente vedendo quanto chi amministra è lontano dal capire tutto ciò, le parole infatti sono necessarie ma purtroppo insufficienti.
Nel “De Senectute” Cicerone scrive: “infelice è la vecchiaia costretta a difendersi con le parole”.
Foto di Ian Ingalula da Pixabay












