
Premessa
Attualmente le terapie del morbo di Parkinson si fondano sul trattamento farmacologico attraverso l’uso di dopamina, dopaminosimili e dopaminergici associato al trattamento riabilitativo motorio. Da qualche anno nella letteratura sono apparse esperienze di altre terapie riabilitative complementari tra le quali, recentemente, l’arteterapia, la musicoterapia e la danzaterapia. Queste attività complementari raramente sono state studiate con i test specifici della malattia di Parkinson. La ragione di questa carenza può essere ricondotta a due aspetti: – la diffidenza dell’area scientifica verso l’area delle terapie complementari come le arti-terapie; – il timore delle terapie complementari, come le artiterapie stesse, a sottoporsi a valutazioni che avvengono tramite test troppo tecnicisti e distanti dal modo di agire di queste terapie. La DANZATERAPIA TRASMUDA® ha deciso di sottoporsi a questo studio perché la sua metodologia è riabilitativa e prevede una particolare chiarezza degli obiettivi, e dei processi per raggiungerli.
Scopo dello studio
Valutare su un campione di 21 pazienti affetti da malattia di Parkinson, di cui 16 femmine e 5 maschi di età media di 79,8 anni (con un range compreso tra i 60-90 anni), i miglioramenti ottenuti con un ciclo di danza terapia con metodo TRASMUDA®. Il numero delle sedute di gruppo per ogni paziente è variato da un minimo di 5 ad un massimo di 16 ( media 8,9). Il gruppo era composto da pazienti con diagnosi accertata e con trattamento farmacologico specifico ottimizzato rispetto allo stadio evolutivo della malattia.
Materiali e metodi
I pazienti selezionati provenivano dall’Istituto Geriatrico Redaelli di Vimodrone (MI); in regime di ricovero (residenziale, riabilitativo, day hospital) e dal domicilio (per trattamenti riabilitativi di gruppo). Tutti i pazienti sono stati valutati da neurologi e sono state compilate la Unified Parkinson’s Disease Rating Scale (scala UPDRS III), lo stadio clinico secondo Hoehn-Yahr, il Mini Mental State Examination (MMSE), l’Indice di Barthel (BI) e il test specifico funzionale denominato TRASMUDA®TEST. La scala UPDRS III comprende 3 parti funzionali. La prima indaga l’aspetto motorio tra cui il linguaggio, l’espressione facciale, i tremori a riposo, la rigidità, la prono supinazione delle mani, l’agilità nelle gambe, l’alzarsi da una sedia, la stabilità della postura, la marcia nella bradi e ipocinesia corporea. La seconda parte valuta la depressione, la motivazione e l’iniziativa. La terza parte valuta le attività della vita quotidiana come la capacità di vestirsi, l’igiene personale, il rischio di cadute e gli eventuali episodi di freezing.
Complessivamente il test misura un punteggio in una scala da 0 a 108 punti ove 108 è la massima compromissione, quindi più il valore è basso e meglio sta il paziente. Inoltre, è stata valutata la scala dello stadio clinico secondo Hoehn-Yahr con valori variabili da 0 (indicativo di nessun segno di malattia) fino a 5, indicativo di massima compromissione clinica (paziente costretto a letto o in carrozzina). Oltre alla valutazione UPDRS III si sono indagate le capacità mentali, il comportamento e l’umore inclusi lo stato di ansia e la depressione. I pazienti sono stati testati per il livello cognitivo con il Mini Mental State Examination, e con l’Indice di Barthel per valutare lo stato funzionale delle persone. Accanto a questi test classici si è sperimentato il test specifico funzionale denominato TRASMUDA®TEST che indaga con criteri di valutazione da 0,indicativo di massima incapacità, a 4,indicativo di massima abilità, varie funzioni che hanno valore motorio/funzionale e psicologico/esistenziale.
A scopo di valutare la massima obiettività, nel TRASMUDA®TEST si è utilizzato, come punteggio finale, il risultato della media dei punteggi di 3 osservatori indipendenti addestrati al rilievo dei dati. Le funzioni indagate sono state le parti del corpo maggiormente utilizzate, come le braccia e le gambe; la capacità di apertura della chinesfera (intesa come lo spazio del movimento e dell’incontro con l’altro, ossia la capacità di distensione degli arti e di compiere dei movimenti nello spazio). La capacità di apertura della propria chinesfera può dipendere da una condizione fisica-propriocettiva ed essere influenzata da uno stimolo simbolico. Gli altri item sono: la continuità del flusso; l’intensità del flusso; l’equilibrio; il radicamento; la capacità di rilassamento sia da soli sia con un operatore; l’integrazione ritmica, la marcia (indagata come sinergismo), la fluidità e la sicurezza motoria; l’integrazione melodica (con stimolo musicale specifico), la creatività sia attraverso stimolo simbolico sia con atto spontaneo concreto; l’iniziativa reciproca e l’espressività.
Risultati
Scala UPDRS III parte 1 (motoria). La valutazione ottenuta dall’analisi ha rilevato un miglioramento degli item previsti nella prima parte. Essa esamina la componente motoria che comprende linguaggio, espressione facciale, tremori a riposo faccia mani piedi, rigidità, picchiettamento dita, apertura e chiusura mani, prono-supinazione mani, agilità delle gambe, l’alzarsi dalla sedia, la postura, la marcia, la stabilità posturale, la bradicinesia e l’ipocinesia corporea. I valori (variabili da 0 normalità a 108 massima dipendenza) sono passati da 47,52 all’ingresso a 39,5 alla dimissione e 39,2 al follow-up. I dati ottenuti indicano un costante miglioramento medio della motricità nei vari settori indagati. Scala UPDRS III parte 2 (depressione, motivazione e iniziativa). Ognuna di queste parti ha rilevato un miglioramento per la riduzione dei valori numerici studiati. La scala va da 0 (indicativo di normalità) a 8 (indicativo di depressione).
In particolare questo item è passato da 8 all’ingresso a 6 alla dimissione, per ritornare ad 8 dopo la rivalutazione a distanza di oltre 2 mesi. Scala UPDRS III parte3 (attività della vita quotidiana). Questa parte valuta la capacità di vestirsi, l’igiene personale, le cadute, gli episodi di freezing e i disturbi sensitivi legati al parkinsonismo. La scala varia da 0, indicativo di normalità, a 20, indicativo di incapacità. I risultati sono di 8,38 all’ingresso, 6 alla fine del trattamento e 8 nel follow-up. Con questo item si sono indagate le capacità mentali, il comportamento e l’umore, inclusi lo stato di ansia e la depressione (Fig. 1).

I pazienti sono stati testati in ingresso con il Mini Mental State Examination, il valore medio del campione studiato è stato di 16,7/30 indicativo di una demenza moderata. Lo stato funzionale delle persone è stato rilevato mediante l’indice di Barthel; nel gruppo studiato la media dell’indice è passata da un valore medio di 60/100, ad un valore medio di 85/100 indicativo di una significativa riduzione della dipendenza funzionale. Risultati analoghi si sono avuti con il TRASMUDA®TEST, la cui scala varia da 0 per l’assoluta incapacità a 140 per la completa capacità funzionale (il valore 140 si ottiene sommando tutti i valori massimi degli item).
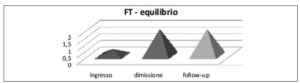
Il valore medio, emerso dall’elaborazione delle medie dei punteggi dei singoli pazienti reclutati, è variato da 9,11 all’ingresso a 19,6 alla dimissione. Esso è indicativo di un rilevante miglioramento motorio e funzionale complessivo (Fig. 2) e nei diversi contesti indagati come pazienti in carrozzina (Fig. 3), pazienti con capacità deambulatorie (Fig. 4), oltre ad item quali l’equilibrio(Fig. 5) e l’espressività (Fig. 6).

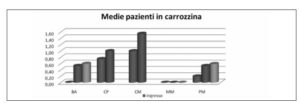
Figura 3 – Valutazione specifica dei risultati nei pazienti in carrozzina all’ingresso, alla dimissione e nel follow-up.

Figura 4 – Valutazione specifica dei pazienti deambulanti all’ingresso, alla dimissione e nel follow-up.

Conclusioni
I dati rilevati evidenziano che la danzaterapia metodo TRASMUDA® è in grado di modificare favorevolmente i test UPDRS III nelle sue componenti motorie, nel tono dell’umore e nelle valutazioni funzionali delle attività della vita quotidiana. Analogamente, il TRASMUDA®TEST evidenzia guadagni funzionali su tutti i parametri indagati confermando una sinergia tra i due test. I pazienti hanno risposto favorevolmente e con apprezzamento alla proposta riabilitativa di TRASMUDA®. Il costante sorriso e la gioia che ha accompagnato sempre gli incontri sono documentati, oltre che dai dati numerici, anche dalle immagini registrate durante diverse sedute. Il numero limitato (1 incontro a settimana) di sedute di TRASMUDA® , da 5 a 16 a seconda dei pazienti, con una media generale di 8,9 sedute, lascia intravvedere la possibilità di risultati ancora più incisivi e, soprattutto, più duraturi (follow-up) ottenibili con percorsi riabilitativi più lunghi.
Ciò indica che è possibile ed auspicabile l’inserimento di attività come TRASMUDA® che offrono, accanto alla riabilitazione funzionale, anche il recupero della consapevolezza delle proprie capacità, un incremento della propria autostima correlata ad una maggior sicurezza nei vari movimenti. Tutti questi miglioramenti sono avvenuti con marcata riduzione dello stato depressivo, con la gioia e il piacere di incontrare il proprio corpo senza “gabbie”, e nella percezione di una leggerezza e fluidità del proprio corpo espressa anche verbalmente dai pazienti stessi (come si evince dalle loro lettere pubblicate sul sito www.renatarighetti.com).
Bibliografia
Bibliografia consigliata
Asburn A, et al. A community-dwelling sample of people with Parkinson’s disease: Characteristics of fallers and non-fallers. Age and Aging 2001;30:47-52.
Bacciocchi A, Canelli R, Gaudenzi N, et al. Parkinson e riabilitazione. Principi, trattamenti e varie opportunità. Assistenza Anziani 2008;1:46-8.
Bavazzano A, Magnolfi SU, Mitidieri-Costanza AV, et al. Anziano e Malattia di Parkinson: le strategie generali di “cura”. Giornale di gerontologia 2003;51(5):386-96.
Bellelli G. Bellwald C. Ponte M. et al. Efficacia della riabilitazione motoria in pazienti affetti da malattia di Parkinson. Giornale di gerontologia 2000;48(11):810. Benvenuti F, Taviani A, Nesi B, et al. Attività fisica adattata. I luoghi della cura2009;2:15-7.
Colombo M, Previderè G, Cottino M, et al. Il “Parkinsonismo”: una Sindrome difficile da riabilitare in geriatria? Giornale di gerontologia 2003;51(S5):85.
Duperrin A, Allaire A. Parkinson. De nouvelles voies de traitement. Notre temps 2002;388:55-6.
Factor SA, et al. The natural history of the syndrome of primary progressive freezing gait. Arch Neurol 2002;59:1778-83.
Fahn S. The freezing phenomenon in Parkinsonism. In Fahn S, Hallett M, Luders HO, Marsden CD. Negative Motor Phenomena. Philadelphia, Lippincott-Raven-Publishers: 53-63.
Giladi N, et al. Construction of freezing of gait questionnaire for patients with Parkinsonism. Parkinsonism and Related Disord 2000;6:165-70.
Giladi N, et al. Freezing of gait in PD: prospective assessment in the DATATOP cohort. Neurology 2001;56(12):1712-21.
Guidi M, et al. Gait analysis in de novo and advanced Parkinson’s Disease: influence of acute L-dopa administration on spatiotemporal, kinematic and kinetic parameters studied by a 3D computerised system. Mov Disord 2002;17(suppl 5):S113-S4.
Haberfeld I. Parkinson. De nouveaux espoirs. Notre Temps 2008;466:50-2. Jankovic J. Current strategies in treating the Parkinson’s disease patient. Geriatrics 2006;61(11):3-11.
Jankovic J, et al. Functional decline in Parkinson Diesease. Arch Neurol 2001;58:1611-5.
Koskas P, Stirati S, Lagadec J, et al. Prise en charge multidisciplinaire des patients agés parkinsoniens. Soins gérontologie 2007;65:9-11.
Lera A. TINER (Trattamento integrato neuromuscolare emozionale rilassante) un modello di Life Quality Project nella malattia di Parkinson. Psicogeriatria 2010;1:187.
Louis ED, et al. Progression of parkinsonian signs in Parkinson disease. Arch Neurol 1999;56:334-7.
Modena L. Logopedia e riabilitazione. Linguaggio nella malattia di Parkinson. Assistenza Anziani 2007;7:46-50.
Nieuwboer et al. Abnormalities of the spatiotemporal characteristics of gait at the onset of freezing in Parkinson’s disease. Mov Disord 2001;16(6):1066-75.
Quinn NP. Classification of fluctuation in patients with Parkinson’s disease. Neurology 1998;51(Suppl 2): S25-9.
Salsi V, Romano R, Righetti R, et al. Nuove strategie rieducative per la persona con Parkinson. I luoghi della cura 2010;8(1):18-21.
Semprini R. Parkinson e riabilitazione. La realtà dell’associazione Iniziativa di Bologna. Assistenza Anziani 2008;5/6:47-9.
Takeda Y, Kuroiwa Y, Watabe S, et al. Relationships among impairment, disability, handicap, burden of care, expenses, event-related potentials and regional cerebral blood flow in Parkinson’s disease. Geriatrics & Gerontology International 2005;5(3):189-201.
Thomas P, Bonduelle P, Glozman JM. La proximologie et la maladie de Parkinson: qualité de vie des aidants. La revue francophone de gériatrie et de gérontologie 2006;122:58-65.
Viliani T, Orsili S, Pasquetti P, et al. Il counseling nel programma riabilitativo del paziente parkinsoniano. Giornale di gerontologia 1995;43(11):688-9













